
【上】卵巣嚢腫ができ、手術を決意するまで7年かかった話
このnoteは見る専で情報享受するために使っていましたが、とうとう自分の経験が誰かの役に立つ時が来たような気がしたので投稿してみることにしました。以下、留意事項と補足です。
①あくまで個体差があり個人的見解で個人の嗜好によるものであることをご理解ください。
②グロテスクな表現が含まれていますので苦手な方はここから先の閲覧を控えてください。
③文章を書くことに不慣れであり、文体や体裁が文中で入り乱れることがあります。
④画像や写真等の素材は執筆している本人が撮影したもののほか、フリー素材を使用しています。
1.本記事のターゲットと結論
誰に何を伝えたいのか。
以下、2種のペルソナを想定しています。

①20代前半のすべての女性
→健康診断で婦人科オプション検査継続を推奨
②卵巣嚢腫と診断されて手術を迷っている女性
→手術判断の参考にご覧ください
詳細は後述の通りですが、結論として、卵巣嚢腫は女性にしばしば認められる代表的な疾患で珍しくありません。手術で腫瘍を摘出することで腫瘍に対するリスクは回避できます。(ただし、手術に伴うリスクや予後の経過によって生じるリスクは伴います)

もちろん、サイズと内容物によっては経過観察で十分です。ただし、進行度合いなど腫瘍に個体差があることから、タイミングは人それぞれですが、総合的に鑑みて最終判断としては手術を選択せざるをえないでしょう。
特に将来、妊娠を考えている方は、不妊リスクにもつながる疾患であるため、妊娠前の手術が推奨されています。
2.本記事について
テーマ:卵巣嚢腫ができ、手術を決意する話
受診先:婦人科
診断:卵巣嚢腫(卵巣嚢胞)
所見:良性
位置:左
タイプ:成熟嚢胞性奇形腫×粘液性嚢胞腺腫
腫瘍サイズ:4.5cm
術式:腹腔鏡手術(ラパロ)
〈卵巣嚢腫とは?〉
・卵巣にできる疾患。
・種類は大きく分けて良性、悪性の2種。
・約90%が良性、悪性は癌等。
・卵巣嚢腫、卵巣腫瘍と言われる。
卵巣は女性器の左右に各1個づつあります。
卵巣の通常サイズは2〜3cm程度。
その卵巣に腫瘍ができたものが卵巣嚢腫です。

さらに、良性は病理学的に細かく分類されます。
機能性卵巣嚢胞の場合は時間の経過とともに消失することもあるそうですが、それ以外の腫瘍は一度できたら自然治癒することはないそうです。

そんなこんなで、手術を受けるまでの経過や詳細を記載していきます。
3.自己紹介
私は2024年現在、33歳を迎える歳です。
地方出身、都内在住の独身。
実家は地方にあり、父母健在。
性交経験あり、出産歴なし、手術経験なし。
アレルギーあり(花粉症、乳糖不耐症)
既往歴(子宮頸部軽度異形成、コロナ、インフル、急性胃腸炎、肺炎、薬疹)
身長160cm、体重57kg〜59kg、体脂肪30%
中性脂肪が多い、視力が悪い(コンタクト-9.0)
このように、大きな問題はない健康体でした。

4.背景
手術を終えた後、この手の話はネットに転がっているのでわざわざ公に記録する必要はないと考えていました。
しかしながら手術前は以下のような心境でした。
・初めて全身麻酔が怖すぎる
・手術に一人で臨むのは不安
・両親は高齢、遠方で心配はかけたくない
・彼氏や婚約者など頼れるパートナーはいない
・医療従事者の知り合いもいない
→頼れるのはネットだけ
にも関わらずリサーチが甘かったせいか、知りたい情報が全網羅されている体験記には出会えず、結局は自分の中で不安を解消できずに手術を迎えました。
私は性格上、とても臆病で、自分が実際に体験したことでないと信じられない傾向があり、かなり用意周到です。手術にむけては多少グロテスクでも不安解消のためにあらゆる情報や可能性を事前に把握しておきたいタイプでした。(そうしないと心の底から安心できない性)
もちろん、手を尽くしても不安が完璧に払拭されることは難しいでしょう。ですが、私のように少しでも必要とする人に、必要な情報がヒットすればいいかなという想いで転がしておくことにしました。

5.きっかけ
私の実体験を基に、これまでの変遷を簡単にまとめます。
〈自覚症状〉
私の場合、特にありませんでした。ちなみに、これまで初潮から毎月の生理は順調で、PMS、腰痛はあるものの婦人科にかかったことはありません。
〈なぜ腫瘍に気付けたのか?〉
健康診断のオプション検査でした。2017年(当時26歳)に、女の旬25歳を過ぎてこれから20代後半は曲がり角?と言うし、年1の健康診断だけではなんとなく不安だなぁ(人間ドックは35歳以降が目安だった)でもオプションは自費だし(当時の勤務先の規定では)お金かかるなぁ、でも同期も受けたとか言ってたなぁ、と周りの影響もあり、まぁ軽い気持ちでとりあえず受けてみました。

この時の健診結果にて、初めて3cm弱の腫瘍があることを自覚しました。そして、腫瘍がいつできたのか、正確なタイミングは事後なので分かりません。
もしかしたら20代前半で腫瘍が誕生?していたのかもしれませんし、それ以前からあたためてきたものかもしれません。

〈概略〉
2016年:上京→健診(オプションなし)
2017年:健診+経膣超音波(3.1×2.4の腫瘍)
2018年:腫瘍の経過観察@A病院(3ヶ毎)
2019年:子宮頸癌(11月、軽度異形成)
2020年:子宮頸癌(3月、消失)
2021年:腫瘍の経過観察(健診のみ)
2022年:腫瘍の経過観察(健診のみ)保険加入
2023年:健診でサイズ変化(4.5cm)紹介状依頼
2024年:腹腔鏡外来@B病院→半年弱で手術
このように、私は腫瘍を自覚してから手術を決断するまで約7年かかりました。
6.婦人科初診(再検査)
健康診断を受診した先で腫瘍が見つかり、要再検査通知が届いてすぐ、産科・婦人科を有する総合病院Aの婦人科を受診し、再検査をしました。
そこで改めて卵巣嚢胞(成熟熟嚢胞性奇形腫×粘液性嚢胞腺腫)と診断が出ました。
なお、再検査の必要性については、健康診断の受診先は婦人科などの専門機関でないため、今後の治療も見据えた詳細な検査を行うことが一般的です。
〈成熟熟嚢胞性奇形腫とは?〉
・皮様嚢腫とも言われる
・脂肪、毛髪、歯牙、軟膏などを含む腫瘍
・全卵巣腫瘍の15~25%を占める
・比較的若年層の20代〜30代に多い
・対側の発生頻度が比較的高く再発もありえる
・ブラックジャックに出てくるピノコです
〈粘液性嚢胞腺腫とは?〉
・粘液が溜まった腫瘍
・全卵巣腫瘍の5~30%を占める
・30㎝を超えるなど巨大化することもある
〈診断方法〉
・内診(触診)
・超音波検査(経腟または経腹)
・血液検査(腫瘍マーカー)
上記は一例で、MRI、CTを併用して腫瘍内部の性状や周囲との関係などを観察し、良性か悪性かの診断を行うこともあります。
また、この段階ではあくまで初見で、最終的には手術後の病理診断(摘出した腫瘍等を顕微鏡で見ること)により診断が確定します。

〈症状〉
・一定の大きさまでは無症状のことが多い。
・健診、検診、妊娠時に偶然発見される。
・月経異常、不正性器出血を伴うこともある。
腫瘍が増大すると腹部膨満感、圧迫感が出現。
痛むなど自覚症状がなければ経過観察が一般的。
根元がねじれ(茎捻転)て卵巣壊死もありえる。
捻転時には、突然激しい下腹部痛が出現する。
〈付属器捻転リスク〉
・腫瘍サイズが大きくなればなるほど(6cm前後から)腫瘍が茎捻転をきたす可能性が高い。
・茎捻転とは、卵巣の根元にある、血管を含む茎のような箇所がねじれてしまうことを指す。
・症状は下記の通り。捻転の程度により異なる。
【軽度】
一時的な静脈の血行障害、卵巣が鬱血。
下腹部の鈍痛あり。
茎捻転が自然に直れば、痛みも消失する。
【中度】
自然に茎捻転が直ることはない。
下腹部の鈍痛が継続
茎捻転が増強で下腹部痛も増強。
【最悪の場合】
放置すると卵巣が壊死(茎捻転発症後、24時間以上経過した場合、卵巣組織の不可逆的変化がはじまり卵巣温存は無意味と言われている)
→発症後短時間の場合
捻転を解除し、腫瘍部のみ摘出
→卵巣が壊死している場合
腫瘍部分、卵巣、卵管等の付属器全体を切除

〈治療〉
腫瘍の良性・悪性の区別は容易ではない。
自然消失は期待できず、手術療法が基本。
※機能性卵巣嚢胞は自然治癒の可能性あり
◆大きさが6cm以下(内容物に異常がない)
3~6ヶ月毎に経過観察を推奨
◆大きさが6cm以上
手術で腫瘍を摘出することを推奨

〈なぜ腫瘍ができたのか?〉
卵巣嚢腫の原因は現代の医学では解明されておらず、不明とのこと。
なお、卵巣チョコレートのう腫は、子宮内膜症が原因ではあるものの、子宮内膜症の原因については分かっていないそうです。
皮様のう腫は、受精していない卵子が受精していないまま、人体になるための分裂を始めてしまうために発症すると考えられているそうです。
先天的な遺伝であったり、人体を組成する女性器ならではの事象。生命の神秘かもしれません。

当初は原因不明とはなんぞや!?なぜ私が?と被害妄想を膨らませていましたが、私の身体が勝手に赤ちゃんをつくっていたのかと思うと感慨深く、憎らしかった腫瘍も自分の身体の一部として認められるような感覚を抱きました。
7.経過観察
前述の通り、私の場合は当時の腫瘍サイズが3cm未満で、腫瘍の内部に異常はなかった(ただの脂肪や水分、人体組成組織など)点や、生理が問題なくきていた点などをふまえ、経過観察となりました。
これまでの段階で私の心境の変化と、それらがもたらした行動と結果は以下の通りです。
・腫瘍が確実に認められたことのショック
→家族や友人に大袈裟に話しまくる
→大切な人に心配をかける
・通院費と時間がかかる
→通院しなくなる
→腫瘍は少しづつ大きくなる一方
・手術はしたくない
→自然治癒に期待して漢方薬や鍼に頼る
→保険適用しない分にお金がかかる

という感じで、当時の感情とメリットデメリットをふまえ選択してきた結果、なぜか悪あがきしただけ?で、辿り着く先は変わらず、感情の起伏に振り回されて寄り道をしてしまいました。
でもまぁ未知なる経験に向き合うために、納得して人生を選択するために、必要な時間とお金だったと今は捉えています。
8.病院、担当医について
2017年の婦人科初診以降、3年間は推奨された3ヶ月に1度の経過観察のため、A病院で次回予約をおとなしく取得して真面目に通院していました。
さらにその期間、2019年頃に別の疾患(子宮頸がん軽度異形成)が見つかり、一時は月に1度通うようになりました。
最終的に自然治癒で軽度異形成は消失しました。
色々とお世話になった病院でしたが、以下の観点から疎遠になり(通院するのを自らの意思で辞めた)最終的には手術を見据え、B病院を受診し直しました。
〈A病院について〉
・家から近い(徒歩圏内)
・総合病院
・腹腔鏡手術の実績あり、名医なし
・近隣病院から当番制(曜日固定)で医師が診察
・病院が暗い、受付や看護師の顔が死んでる
・医師と看護師の雰囲気が悪い
〈A病院の医師について〉
・担当医師は女医(見立て:50代手前)
・はきはきしていて淡々と説明するタイプ
・聞いた質問に個人の嗜好を交えた回答をする
・触診が雑(挿入時など早くガチャガチャする)
・長期通院(2017-2020)にも関わらず塩対応
・定型文が多い、寄り添わない、作業的
・気に触る発言がちらほら
「他の曜日、担当に変えることもできますよ」
「この程度はよくあることですから」

この時は度重なる疾患と、婦人科通いに疲弊していたこともあり、医師の対応をマイナスに捉えてしまったかもしれません。
また、当時は仕事もそれなりに忙しく、通院・検査費、時間などの観点もふまえ、A病院への通院を辞めました。
これ以降(2020-2023)の3年間は、腫瘍の成長スピードがゆったりしていたこともあり、経過観察の手段としては、年1の健康診断でオプションをつけてサイズ確認をする程度に留めるスタイルを選択しました。実際にこの間は痛みなど大きな問題もなく時間だけが過ぎて行きました。
またその間は手術にむけた準備期間として下記の事項をこなしました。
・医療費を貯金
・会社の福利厚生、見舞金の条件と手続き確認
・傷病手当、限度額認定証の手続き方法の確認
・海外旅行に行く
・ビキニを着て写真を撮る
・国内温泉旅行に行く
・バレエの発表会に出る
・女性疾患に特化した医療保険に加入する
(告知あり、適用可否の事前確認あり)


こうしている間にも腫瘍はすくすくと成長していき、2023年の健康診断では4.5cm(卵巣本体を含めると直径約6.5cmほど)の大きさとなり、いよいよ捻転のリスクも心配になっていました。
また健康診断の際、診ていただいた医師に現在のかかりつけはないため、紹介状を書いてほしい旨を伝えました。(大学病院は紹介状必須)

紹介状が手元に届くまでの間に、手術判断のキーサイズとなる6cm前後に近づいてきたことから手術を受けることを前提に病院を探しました。
〈病院選びの基準〉
・家からのアクセスが良い(徒歩圏内、電車)
・腹腔鏡手術の実績がある
・腹腔鏡手術の症例数が多い
・Googleに極端に悪い口コミがない(患者)
・過去にニュースで医療過誤などがない
・Openworkで極端に悪い評価がない(労働者)
・医師やスタッフが女医や若手だけではない
・小規模ではない
これらをクリアした候補が複数あり、手始めに一番家から近いB病院を受診しました。(A病院のこともあり、大学病院であることの懸念もあり期待しておらずダメだったら他へ行こうという感じ)
〈B病院について〉
・家から近い(電車、タクシー代抑制)
・大学病院
・腹腔鏡手術の実績多数(都内上位)名医あり
・病院所属の医師が科内で専門分野毎に当番性
・女性医師を希望すれば指定できる
・初診は午前のみ(時間的な制約がある)
・再診からは予約制(予約でも最低2時間待ち)
・執刀医は初診の医師ではなく腹腔鏡外来の初診
・手術まで最低3ヶ月待ち
・受付や代表電話は塩対応
・看護師はほがらかで活気あふれる印象
・受付や会計のDX化が推進されスムーズ
〈B病院の医師について〉
・担当は男性医師(見立て:30代〜40代)
・初診、腹腔鏡外来初診(再診)と診察は丁寧
・どちらの男性医師も落ち着いている口調
・担当医師は冷静沈着だが、冷たさは感じない
・口数は少ないが無駄な嗜好や表現はない
・話し方や動きがスローペースでお疲れ気味?
・触診はぬきさしゆっくり(性格もゆったりめ)
・質問に対しいらいらせず適当な返答が得られる

といった感じで幸いにもA病院と比較できたこと、また比較した上でB病院の方が良かったので(期待値を超える、完璧であるといった意味ではなく相対的に良いという印象)B病院での手術を前提に通院を再開しました。
〈婦人科における医師の性別について〉
結果としては男性医師の方が、私の性格や価値観には合っていると感じました。補足ですが、あくまでもA病院の女医の性格や対応と比較した上での見解であるため、結論は男女の違いというよりかは人による、といった方が正確です。
女医でも丁寧に触診してくれる人もいるだろうし、男性でぶっきらぼうで適当な対応に感じるケースも少なくないと思います。
相性の問題なので自分にとって良い先生に出会えるかという点は婦人科に限らず、確率と運次第といったところでしょう。もちろん、事前のリサーチや紹介、VIPなどでお目当ての先生に当たりをつけることもできるかと思います。
〈B病院の通院記録〉
2023.10:健診(サイズ肥大)紹介状発行依頼
2023.10:B病院に電話予約(1ヶ月待ち)
2023.11:初診
2023.12:検査(MRI)
2024.2:再診(腹腔鏡外来初診)
2024.3:術前検査(レントゲン、血液検査)
2024.3:3診(検査結果の確認)
2024.4:入院、4診(術前の触診)
2024.5:診術後診察
このようにして、だいたい初診から手術まで半年ほど待ちました。
大学病院だからという点もありますが、手術を受けたい!と思い立って1ヶ月以内にすぐ受けられる、といった体制のある病院ばかりではないので、手術を見据えた病院選び、通院先の選定は早め早めをおすすめします。(そうこうしている
うちも捻転リスクは変わらず、その可能性は付きまといます)
9.術式と摘出範囲
私の場合は通院を再開するタイミングで、手術を決意しました。慎重で計画を重んじる性格であるため、暫定的な要素もありますが、主な決め手は下記3点です。

①開腹手術は絶対に嫌だった
傷跡が広範囲に残る、母親の癒着体質遺伝が心配
②35歳までに第一子を出産したかった(目標)
腫瘍があることが不妊リスクになり得るため
③長期留学、複数回のフライトに備える(予定)
捻転リスクが伴う以上、長期海外滞在は不安
以上リスクとリミット、腫瘍のサイズ感、年齢を鑑みて、やりたいことを実現するため、未来を創るためには今しかない!!!と決意できました。
〈術式〉
卵巣嚢腫を摘出する際に用いられる術式は主に3パターンあります。

それぞれにメリット、デメリットがありますが、術式を検討するにあたり、私個人の優先順位が高かったものは、傷跡の影響範囲です。
そのため消去法で、まずは開腹術は絶対的に避けたかった(傷跡の範囲が広い=予後の癒着などリスクも大きい)、ので腹腔鏡手術が適用される小さめの腫瘍サイズのうちに手術のスケジューリングをしておく必要がありました。(私の場合は、卵巣本体を含め6cmを超えてきたタイミングが最適と考えました)
※後述される動画は大変グロテスクです
※誤って視聴しないようご注意ください
次に、膣から器具を挿入して行うvNOTESは表面的な傷がないなどメリットが大きいものの、以下の理由から断念しました。
・実績のある病院に限りがあった
・膣からの手術に抵抗があった
この映像を脳内シミュレーション(笑)のために見てしまったせいで勝手に予後が心配になりました(頸部や子宮口、子宮内の変化など)実態は経験してみないと分からないことなので言及は控えます。
・症例数が腹腔鏡手術に比べて少なかった
(2012年頃に海外で用いられ、日本では2020年頃より保険適用機として導入された比較的新しい術式であるため)
ということで、最終的に腹腔鏡となりました。

全身麻酔で1〜2時間半程度の手術。(私の場合は1時間でした)
実際には医師2〜3人+麻酔科1〜2名+オペ看2〜3名の6名前後の体制で行われることが多いようです。(大学病院の場合は、研修医がぞろぞろ見学に来る場合があります)


※後述される動画は大変グロテスクです
※誤って視聴しないようご注意ください
なお、手術にむけては全身麻酔に関するリスクとシミュレーション動画(病院指定の限定公開映像)を見ておきました。
そのほか、個人的に腹腔鏡手術で自分の身体に何をされるか(どのような医療行為が施されるか)詳細に把握しておきたかったので海外の動画でシミュレーションしておきました。(自分が執刀するわけではないのでシミュレーションの必要はないが笑)
〈摘出範囲〉
卵巣嚢胞の場合、以下3パターンが主な手法です。
(1)卵巣嚢腫摘出術
卵巣腫瘍の腫瘍部分だけを取り除く
正常部分は温存する

(2)卵巣摘出術
卵巣腫瘍を卵巣とともに摘出する
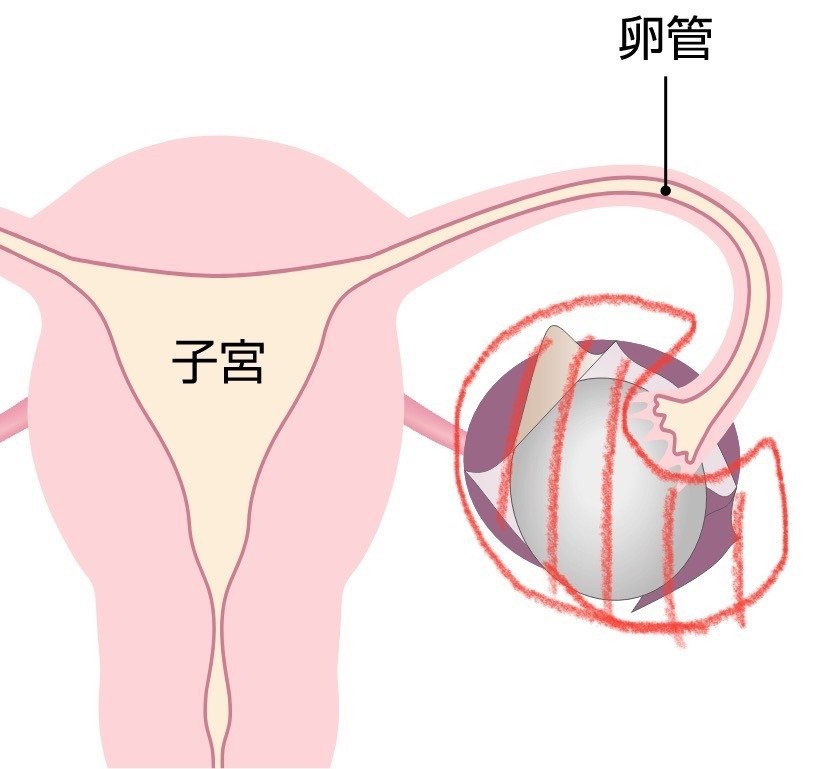
(3)付属器摘出術
卵巣腫瘍を卵巣・卵管とともに摘出する

なお、摘出する手段によって手術方法(開腹・腹腔鏡など)は異なります。どの術式を選択するかは年齢、腫瘍の大きさ・性質、周囲との癒着などから総合的に判断されるものです。
引用:日本医科大学多摩永山病院
10.医療費
私の場合、2017年から経過観察期間が長かったこともあり、手術するまでの通院、検査代は保険適用で下記の金額がかかりました。
(交通費、年1の健康診断費は別途)
総計:33630円
〈A病院〉15600円(2017年-2020年)
初診1000
検査7000
検査結果、診察400
定期検診800
定期検診800
定期検診800
検査4000
検査結果、診察800
〈B病院〉18030円(2023年-2024年)
初診900
検査7500
検査結果、腹腔鏡初診220
術前検査4300
腹腔鏡再診5110
なお、前述の通り、A病院とB病院は通院期間などの条件がそれぞれ異なりますので比較対象値とはなりません。

以上、私が手術を決意するまでの7年間でした。
個人的には長い時間、腫瘍と付き合うことで自身の価値観と向き合うことができました。
また、私の性格上、腫瘍があると認識し備えられたことは良かったです。もちろん善し悪しは人によって異なりますが、腫瘍を自覚できずに、ある日突然、救急車で運ばれて手術!や海外旅行中、フライト中に捻転!現地で緊急手術といったリスクへの心づもりができていたからです。
最後に、拙い文章で至らない言い回しや誤記などあったかもしれません。
この私の経験が、女性なら誰にでも当事者となる可能性のある卵巣嚢腫に関する知識とリスクに対する考え方の啓蒙、婦人科検診の普及・啓発のほか、腫瘍を放置している方の不安感の緩和、手術への心理的ハードルの低減など、少しでも誰かの背中を後押しするきっかけとなれば幸いです。

なお、以降は下記3本立てを予定しています。
【中】手術が延期になった話
【下】無事に入院、手術を受けられた話
【あとがき】予後、術後の傷跡が気になる話
薬疹、入院グッズ、傷跡など写真を載せてリアルをお届けしますので、苦手な方は閲覧をお控えください。
より多くの人が、より多くの時間を、心身ともに健やかに過ごせますように!

この記事が気に入ったらサポートをしてみませんか?
