
「在宅で長く過ごす」ためのサポート②

J さんは、自宅で1 人暮らしをしている90 代の女性です。
3 年前80 代のとき、外出中に転倒してしまい、大腿骨を骨折。それから何度か入退院を繰り返し、病院や老人保健施設などで過ごすうちに全身状態が低下。移動も車椅子になりました。心配したJ さんの娘さんがインターネットで検索し、当クリニックに連絡をしてきたのが在宅療養を始めるきっかけです。
J さんの自宅近くに住む娘さんが毎日、様子を見に来てくれるということで、それ以外の時間を訪問介護、訪問看護でカバーすることにしました。
スタート時は、J さんは体力が落ち、ぼんやりとした表情でしたが、自宅に帰ったことがうれしかったのでしょう。自宅で過ごすうちに目に力が戻り、表情が明るくなって生活の意欲も出てきました。車椅子から自力でベッドやトイレに移れるようにと、リハビリも頑張っていました。そんなJ さんらしい姿が戻ったのを見て、娘さんも安心し、喜んでおられました。
それから3 年が経過し、90 代に入ったJ さんは、現在も在宅で生活しています。ただ、年齢的にもいろいろな面で少しずつ心配なことが増えている状態です。
あるとき定期訪問診療の際、娘さんから「最近、食事が進まない。とても時間がかかるが途中で切り上げていいのか、待ったほうがいいのか迷う」という相談がありました。
J さんの食事は、昼間はヘルパーに介助してもらっていますが、夕食は娘さんが介助をしています。多いとはいえない食事量にもかかわらず、口に溜まっていて飲み込めないような様子があるなど、1 時間近くも食事にかかることも多く、自分の家庭もある娘さんにも疲れが出ているようです。
娘さんから相談を受けて、私は「食事は、本人が食べたいものを食べられるだけでいい。1 時間かかっても本人が食べたいときは食べていいし、疲れた様子なら切り上げてもいい」とお話ししました。
それで栄養が不足するときは、食事の間に栄養補助食品を取ってもらう方法もあると説明し、あらためて娘さんのいるときに栄養士が伺う約束もしました。
後日、栄養士の指導を受けて、食事の間の水分補給のような形で液状の栄養補助食品をJ さんに勧めてみたところ、食欲の落ちたJ さんも、意外に抵抗なく取ることができたということです。
さらに、土台となる栄養を補うことで体力が回復し、食欲自体も少しずつ戻っているということです。
栄養補助食品を使うことで、娘さんも「食事を取らないともっと弱ってしまう、という心配が減りました。おかげで、母ののんびりした食事ペースでもイライラせず、落ちついて見守れるようになりました」と笑いながら話してくれました。
【解説!】
食事内容は重要。無理なく栄養を摂れる方法を検討
高齢者が在宅で生活を続けていくとき、食事はとても重要です。十分な栄養を摂れていないと筋力も衰えますし、感染症や肺炎を起こしやすくなります。栄養不足によって、認知症や褥瘡が悪化することも知られています。
そうした目立つ症状が出る以前にも、年を取って食事量が減っている状態が続くと、食べ物を食べて体のエネルギーをつくるという基礎的な体力がそもそも落ちてしまいます。
つまり食べないから体力が落ち、体力が落ちるからさらに食べられないという、悪循環に陥ってしまいます。
特に日本人の平均的な食事は、ご飯と味噌汁、漬物という感じで糖質や塩分が多くなりやすい反面、筋肉をつくるたんぱく質は不足しがちな傾向があります。
論文(The effect of obesity on disability vs mortality in older Americans.
Arch Intern Med. 2007;167:774-780)によるとBMI27が最も死亡リスクが低いといわれていますが、日本の要介護者は平均18.1(やせ)で、そもそも日本の高齢者は基本的な食事が足りないという指摘もあります。
高齢になったら、むしろ、たんぱく質を意識して摂ることが大切です。筋肉を維持するために摂りたい1 日のたんぱく質摂取量は、体重(kg)× 1 g、つまり50kg の人であれば50g です。スーパーやコンビニで売っているサラダチキン1つでたんぱく質約20 gですから、かなり意識して食べないと、筋肉は維持できないことがわかります。日々の食事で肉類、魚介類、卵のほか、牛乳やチーズなどの乳製品、豆腐、納豆といった大豆製品を毎食しっかり摂るようにしてください。
3 食の食事だけで必要量を摂るのが難しいときは、筋トレをする人たちが飲用する「プロテイン」を摂るのも一案です。健康に良くないイメージがあるファストフードのハンバーガー(特に肉の多いダブルサイズ)を手軽なたんぱく源として勧める医師もいます。その人にとって食べやすい、摂りやすい方法で栄養を摂ってもらえればと思います。
ただ現実問題として、高齢になるほど、慣れ親しんだ食習慣を変
えるのは容易ではありません。特に一度、食事量が減ってしまった
人では、食事だけで必要な栄養を摂るのは困難でしょう。
そうしたときに上手に栄養を摂る方法として注目されているのが、
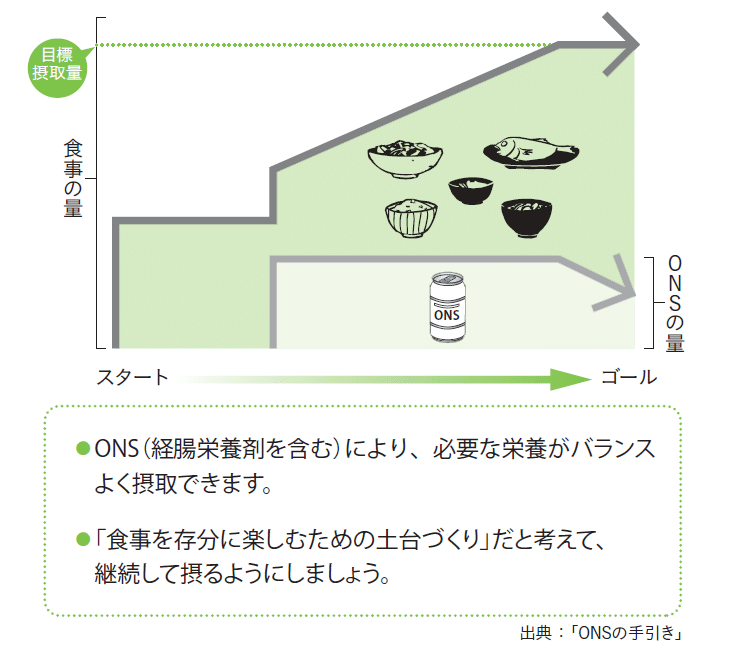
ONS(経口的栄養補助)食品の活用です。
ONSは病気や加齢による衰えなどで、食事だけでは十分な栄養を摂れなくなっているときに、効率的に栄養を摂るための食品(医薬品)です。糖質、脂質、たんぱく質、ビタミン、ミネラルといった栄養がバランスよく濃縮されて含まれており、とろりとした液状やゼリー状のものが多いため、水分補給や食間のおやつといった感覚で摂取していただけます。
食事だけでは十分な栄養を摂れない高齢者や病後の人が、ONSにより合併症の発症や再入院が少なくなることも確認されています。ONSで栄養を補うことで、栄養の土台がしっかりして基礎体力がついてくると、J さんの事例のように、再び食事量が増えてくることもよくあります。
栄養不足で心身の状態が低下していた人では、ONSと食事を組み合わせることで栄養状態が改善すると、すっかり元気が戻るケースもあります。
ONS は医師が処方する医療用医薬品の製品のほかに、「明治メイバランス」などの市販の製品もあります。
在宅医療チームの栄養士とも相談しながら、利用しやすいものを取り入れていただくといいと思います。
食欲低下や、食事が進まない理由はいろいろある
ほかにも、高齢者の食事量が減ってしまう理由には、さまざまな要素が関係しています。
1 人暮らしの高齢者では、自分1 人の食事を用意するのがおっくう、あるいは1 人の食事が味気ないために、だんだん食事内容が簡素になり、量も食べられなくなる例があります。
そういう人はデイサービスを増やし、通所先の仲間と一緒に食事を取ると食事量が回復することがあります。
食事でむせることが増えた、口に入れた食品を飲み込めずに溜めているという場合、食物を噛む・飲み込むという嚥下力が落ちていることが考えられます。
その場合、その人の噛む・飲み込む力に合わせて、食べるものの形状を変えると食事が進みやすくなります。
嚥下力が落ちた人のための介護食には、食品を小さく刻んだ「刻み食」、とろみをつけた「とろみ食」、舌でつぶせる「ムース食」などさまざまなタイプがあります。栄養士が介護食の作り方を指導することもできますし、自宅で調理をするのが大変なときは、パック入りの介護食も市販されています。
医師や看護師、栄養士と話し合い、その人の状態に合わせて食べやすい食事へと変更していくといいでしょう。
さらに高齢者が食べられない理由の1つとして、入れ歯が合っていないケースもあります。歯科医師に入れ歯の状態を直してもらっただけで、再び問題なく噛めるようになる人もいます。
訪問歯科医には、食べ物を噛んで飲み込む嚥下機能のリハビリについても相談できます。高齢者の食事量や食事の様子が変わったときは一度、歯科医師に相談をしておくと安心です。
最後に、高齢者や要介護の人が口から栄養を取るのが難しくなったときは、胃ろうなどの経管栄養のお話をすることもあります。
管から栄養を体内に入れる経管栄養は、人工的に生かされるイメージが強く、そこまでは希望しないという意向の人も最近は多くなっています。
ただ、その人の経過や希望によっては一時的に胃ろうを造設し、回復したときや逆に終末期に至ったときには、使用を減らして最終的にやめるという対応を取ることもあります。
なお、胃ろうの管理は医療行為になるので、医療職が常駐していない施設には入所できないので注意が必要です。
【事例10で知ってほしいポイント】
● 高齢者が十分な食事を取れなくなり、栄養不足になると、筋力低下、感染症の発症、認知症の進行、床ずれの悪化などさまざまな悪影響がある。
● 食事量が減っている状態が続くと、食事を取るための基礎的な体力が低下し、さらに食べ物を食べられなくなるという悪循環に陥ることがある。
● 体力が落ちている人が効率よく栄養を摂るためには、ONSを活用するのもよい。
● 噛む・飲み込む機能が落ちている場合、栄養士と相談し、「刻み食」「とろみ食」などの介護食へと移行する。
● 訪問歯科医に、入れ歯の状態が合っているか診てもらい、嚥下の機能について相談をするのもよい。
引用:
『事例でわかる! 家族のための「在宅医療」読本』
著者:内田貞輔(医療法人社団貞栄会 理事長)
発売日:2021年6月1日
出版社:幻冬舎
