
膝関節外反にも、9つの表現型がある
📖 文献情報 と 抄録和訳
関節外反膝は、9つの表現型に分類される
📕Mullaji, Arun, et al. "Valgus arthritic knees can be classified into nine phenotypes." Knee Surgery, Sports Traumatology, Arthroscopy 30.9 (2022): 2895-2904. https://doi.org/10.1007/s00167-021-06796-1
🔗 DOI, PubMed, Google Scholar 🌲MORE⤴ >>> Connected Papers
※ Connected Papersとは? >>> note.
[背景・目的] 関節外反膝の関節肢に、個々に合わせたコンポーネントと肢のアライメントをサポートするような解剖学的変異が存在するかどうかは示されていない。帰無仮説は、大腿骨-脛骨の冠状形態には表現型のバリエーションがないというものである。その目的は、手術計画や転帰研究のための大腿骨膝の分類に役立つ、大腿骨膝の明確な表現型が特定できるかどうかを判断することであった。
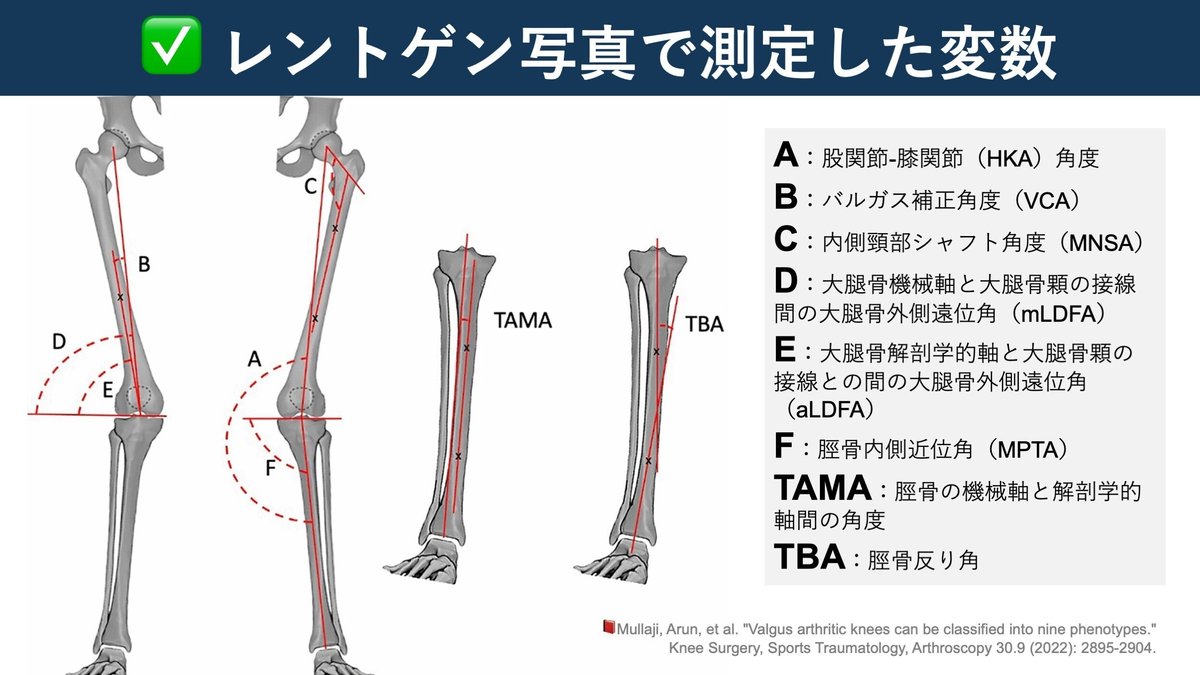
[方法] 233名の膝(術前182名、対側関節炎膝51名)の全足体重負荷X線写真を測定した。以下パラメータをレントゲン写真から分析した。
(i) HKA:大腿骨機械軸(大腿骨頭中心と膝関節中心を結ぶ線)と脛骨機械軸(膝関節中心と足関節中心を結ぶ線)の間の股関節-膝関節-足関節角度。
(ii) VCA:遠位解剖学的軸と大腿骨力学的軸の間のバルガス補正角。
(iii) MNSA:大腿骨頚部の骨頭中心から骨端中点を結ぶ線と大腿骨の解剖学的軸線との間の内側頚部軸角
(iv) mLDFA:大腿骨機械軸と大腿骨顆部の接線との間の大腿骨外側遠位角。
(v) aLDFA:大腿骨の解剖学的軸線と大腿骨顆部の接線との間の大腿骨外側遠位角。
(vi) MPTA:脛骨力学的軸と内側脛骨板と外側脛骨板の軟骨下骨を結ぶ脛骨近位関節線との間の内側角度。
(vii) TAMA:脛骨の力学的軸と解剖学的軸の間の角度、および
(viii) TBA(tibial bowing angle):脛骨軸の上3分の1と下3分の1の骨軸の間の角度。
これらのVCA、mLDFA、aLDFA、TBAの組み合わせから、ほとんどのコホートを含み、かつ外科医が使いやすく論理的な変形性膝関節症の形態的タイプを決定することが試みられた。
[結果] 233個の膝を含む9つの表現型が同定され、4つのタイプに分類された。

Type 1「中間膝(Neutral)」:12.5%に認められ、報告されている正常値 に近い値であった。関節外の変形は伴わなかった(Fig.3a)。
Type 2「関節内外反(Intra-articular valgus)」:22.7%に認められた。これらの膝では、遠位外側大腿骨顆の関節内骨量減少(平均mLDFA83.9°)と外側脛骨の骨量減少(平均MPTA90.2°)が認められた。関節外側の変形は認められなかった(平均VCAは4.9°)。これらはFig.3bに描かれている。
Type 3「関節外反(Extra-articular valgus)」:35.2%にみられた。これらは、大腿骨および/または脛骨の関節外変形を伴うものであった。これらはさらに3つのサブタイプに分類される。(a) 大腿骨変形
Type 3-(b) 脛骨変形
Type 3-(c) 脛骨変形+大腿骨外側の摩耗
Type 4 「内反(Varus)」:29.6%に認められた。これらは、膝関節瘤の特徴と関連していた。(a) 大腿骨内反変形
Type 4-(b):変形性膝関節症に類似した大腿骨遠位端の減少。脛骨外側の骨量減少(平均MPTA91.2°)が見られた。しかし、大腿骨弯曲は認められなかった(平均VCA 5.3°)。
Type 4-(c):脛骨変形と大腿骨外側顆の骨量減少(mLDFA83.7°)を併せ持つタイプ。
Type 4-(d):脛骨弯曲の特徴は共通で、脛骨外側の骨量減少(平均MPTA89.8°)はあるが、大腿骨外側顆の骨量不足(平均mLDFA87.4°)は実質的にない。
[結論] 本研究では、大腿骨-脛骨の形態における冠状面の変化に基づき、4つの大まかなグループと9つの表現型が同定された。この研究は、矯正骨切り術の計画や実施、単顆型および全膝関節型人工関節置換術における大腿骨および脛骨コンポーネントの最適位置の計画において価値があると思われます。この研究で示された分類は、アウトカム研究における外反膝の分類に役立つと思われる。
🌱 So What?:何が面白いと感じたか?
「ああ、膝関節外反変形してるね」
それは、パッと見れば直感的に観察される。
観察-分析をそこで終えるか、さらにその先の枝に進むか。
今回の研究は、膝関節外反に関してはその先に9の分枝があることを示唆した。
だが、それがなんなのか。So What?(それが何?)である。
そもそも、医療には、あまりにもたくさんの病型分類が存在する。
学生のとき、なぜこんなにも多くの病型分類を覚えなければならないのかと天を仰いだ。
その答えの1つが、『適応となる治療法が異なるから』。
大腿骨頸部骨折のGarden分類を例にとればわかりやすいだろう。
GardenⅠ-Ⅱでは骨接合術が、Ⅱ-Ⅳでは人工骨頭置換術が行われることが多い(若年ではⅢ、Ⅳでも骨接合する場合あり)。
主に大腿骨頭への血流が保持されるか、という観点から治療法の判断目安となる。
今回明らかになった外反膝の9の分枝に関しては、どうだろう。
それは、9の異なる臨床思考過程の道を示すだろうか。
答えは出ていないのだが、関節内外反(関節軟骨摩耗)と関節外外反(骨変形など)では、求められる理学療法介入が異なってくるのではなかろうか?
例えば、関節包内運動の必要性や効果は、明らかに違いそうだ。
また、適応となるインソールや足底板の考え方も変わるかもしれない。
なんにせよ、この文献は主に外科的治療への応用を目指したものなので、理学療法となるともう少し枝は太くなるかもしれないが、大事なことは、ただ膝関節外反で終わるのではなく、その下にいくつかのサブタイプが存在していることを認識しておくことだ。
○●━━━━━━━━━━━・・・‥ ‥ ‥ ‥
良質なリハ医学関連・英論文抄読『アリ:ARI』
こちらから♪
↓↓↓

‥ ‥ ‥ ‥・・・━━━━━━━━━━━●○
#️⃣ #理学療法 #臨床研究 #研究 #リハビリテーション #英論文 #文献抄読 #英文抄読 #エビデンス #サイエンス #毎日更新 #最近の学び
