膝OAと膝蓋下脂肪体 ~知らないとまずい介入ポイント~
変形性膝関節症 (以下:膝OA) は、関節疾患の最も一般的な形態であり、全世界の65歳以上の40%が膝OAと考えられています。

膝OAになると、膝関節の可動域が制限され、正座やしゃがみ込みが出来なくだけでなく、立ち上がりや歩行、階段昇降時に痛みが生じ、活動量の減少などに繋がり、日常生活に大きな影響を与える疾患の1つです。
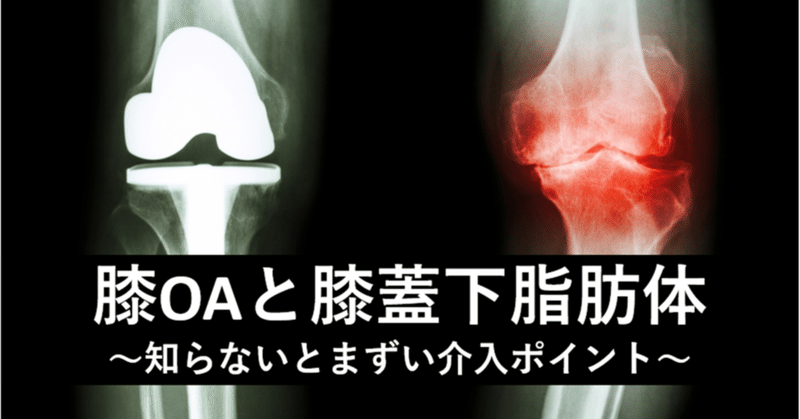
一般的に膝OAの重症度を判定する基準として、レントゲン写真を用いて判断するKellgren-Laurence分類(以下:KL分類)があります。KL分類は主に関節軟骨の減少具合と骨棘の程度によって重症度を分類します。

グレードは関節の裂隙の大小によって1~4段階に分類されており、2段階以降で膝OAと診断されます。関節裂隙の大小を軟骨の状態に置き換え、裂隙の減少=軟骨の減少と捉え、症状の状態を考える概念になります。
しかし、KL分類の重症度がそのまま膝OAの痛みに繋がるかというと、一概に繋がるわけではありません。画像所見(MRI)の報告を読んでみると、無症状の方でも、MRIの異常所見は多く認められると報告されています。

膝OAでも同様で、痛みを示す症候性の膝OAの患者がいる一方で、痛みを訴えない無症候性の膝OAの患者もいます。どちらもX線写真では膝OAの兆候を示します。
痛みは、炎症以外のいくつかの末梢および中枢侵害受容因子に関連する感覚、感情、および認知プロセスを統合する複雑な経験です。そのため、膝関節の変形に伴う骨棘形成や関節裂隙の狭小化があるからと言って、必ずしも症状の出現に繋がるわけではありません。

じゃあ、関節の状態や組織の状態を無視してよいかというとそうでありません。膝OAで関節の変形以外で、痛みを誘発する組織は多くあるため、周辺組織の状態を知ることは重要です。
そこで、今回の記事では、着目されることが多い膝蓋下脂肪体(IFP)と膝OAの関係性について、深く考えて行きたいと思います!

1.IFPと膝OAの関係性
まず、IFPと膝OAの関係性についてですが、矛盾した報告も多く存在しているのが事実です。1つ例を挙げれば、IFPの大きさです。膝OAでは、IFPの面積が減少している、または変化がない。IFPが大きい方が痛みは強い、痛みが強い方がIFPは小さいなど…

ここで重要になるのが、私はIFPの大小ではなく、IFPの”質や動き”だと考えています。例えば、IFPが大きくても硬い状態だと衝撃吸収の効率は減少し、動きも少なくなる可能性があります。そのため、膝OAでIFPの質に影響を与える減少や原因を考える必要があると考えています。
そこで、大切になるのは膝OAの病態とIFPの解剖になります。IFPは大腿骨と脛骨、膝蓋骨のスペースを埋める組織で膝関節の関節内にあり、滑膜外にある組織です。

IFPは関節外の組織ですが、滑膜に隣接して位置しているため、滑膜の炎症がIFPに波及し、最終的に共通の炎症状態につながることが示唆されています。つまり、膝関節内の炎症はIFPに波及する可能性があるということです。

滑膜の炎症がIFPに波及すると、血流障害や腫脹、線維化などさまざまな変化が生じると考えられます。血流障害であれば、うっ血に伴う低酸素化に伴う、IFPの線維化が生じるかもしれません。線維化が生じれば、組織は硬くなり、動きが制限される可能性もあります。

また、IFPに炎症が波及すると、IFP自体が炎症状態を強める可能性もあります。IFPには侵害受容器が存在し、IFPに炎症が生じると血管拡張、炎症誘発性サイトカインの分泌、白血球の活動を促し、炎症を促進することが示唆されています。

さらに、炎症や腫脹に伴う痛みが出現すると、内外側広筋の筋活動の減少や活動遅延が生じ、関節の荷重位置の変化、軟部組織へのメカニカルストレスが増大し、更なる炎症を引き起こす悪循環に発展する可能性があります。

そのため、IFPの炎症を軽減するアプローチと膝OAに伴う滑膜炎から波及する炎症を予防するアプローチが大切になります。

ここから先は

週刊!リハマガ! ~整形リハビリの考え方~
マガジン名を変更し、内容もリニューアルしています!リニューアルした記事は値上げしますので、早めの登録がおすすめです! このマガジンでは運…
ありがとうございます(#^.^#)
