仙腸関節痛の理学療法評価〜臨床に繋がる知識と実践的評価方法〜
はじめに
このnoteは、誰にでもお役に立てるわけではありません。
ですが、以下にひとつでも当てはまる理学療法士の方は、必ず読んでみてください。
✅仙腸関節に関する基礎知識を学びたい方
✅非特異的腰痛のうち仙腸関節痛について学びたい方
✅仙腸関節の理学療法評価について知りたい方
✅腰痛に関してすぐに活用できる臨床スキルを手に入れたい方
✅腰痛をみれる理学療法士になりたい方
✅とにかく骨盤帯が好きな方
このnoteを手に取った方が、臨床で非特異的腰痛のうち仙腸関節痛なら自信を持って対応できることを目標に作成しています。
臨床力を高めるいちきっかけとなれば幸いです。 by Louis
自己紹介

はじめまして、forPTのLouis(ルイ)です。理学療法士免許を取得し、現在は整形外科クリニックに勤務しています。
forPTとは、理学療法士の臨床と発信を支援するために2019年に発足されたコミュニティです。
forPTの主な活動
・instagram、Twitterを中心としたSNSでの情報発信
・ブログ(https://forphysicaltherapist.com)での情報発信
・限定noteの販売
instagramのフォロワー数はリハビリ業界最大級の4300人を越え、多くの方に共有していただけるコミュニティとなりました。
臨床に役立つ知識や技術を提供し続け、現在では理学療法士だけでなく、セラピスト全般、理学療法士学生、柔道整復師、スポーツトレーナーなど幅広い職種の方にもシェアいただいています。
🔻新・臨床WEBサービス「forPT ONLINE」無料体験実施中!🔻

それでは以下から、『仙腸関節痛の理学療法評価』です。
【序論】仙腸関節痛について学ぶ意義ー腰痛の種類と分類ー

まずは、様々な原因によって引き起こされる腰痛の中で、仙腸関節痛の位置づけについて整理しましょう。
そもそも、腰痛には約18種類が挙げられます。
腰痛の種類¹⁾
・椎体
・接触脊椎
・椎弓板の嵌入
・脊椎分離症
・筋損傷
・筋スパズム
・筋不均衡
・トリガーポイント
・腸骨稜症候群
・コンパートメント症候群
・脂肪ヘルニア
・硬膜痛
・硬膜外叢
・棘間靭帯
・腸腰靭帯
・仙腸関節痛
・椎間関節痛
・椎間板内部損傷仙腸関節痛に関わる侵害受容器
1)齋藤昭彦:腰椎・骨盤領域の臨床解剖学 原著 第4版-腰痛の評価・治療の科学的根拠-.エルゼビア・ジャパン株式会社,2008.
腰痛は、画像検査で器質的な変化を認める特異的腰痛と明らかな画像所見の異様を認めない非特異的腰痛に分けられます。
一般に、特異的腰痛は約15%、非特異的腰痛は約85%の割合とされており、これはほとんどの症状が、画像所見で捉えきれないことを示唆しています。
臨床では、非特異的腰痛をさらに4つに分類するのが、現在の理学療法分野でメジャーとなっています。
非特異的腰痛の4分類
・椎間板性
・仙腸関節性
・椎間関節性
・筋筋膜性
この中で仙腸関節性の腰痛は、全体の約10%存在するとの報告²⁾があります。
これはいっけん少ないように感じるかもしれませんが、10人に1人の腰痛患者の症状に対応できる意義はとても大きいです。実際の臨床でも、仙腸関節痛の症例は非常に多くみられます。
この機会に一緒に学んでいきましょう💪
【基礎】仙腸関節の機能解剖学
仙腸関節の安定性に関わる靱帯の付着部位と役割についてご紹介します。
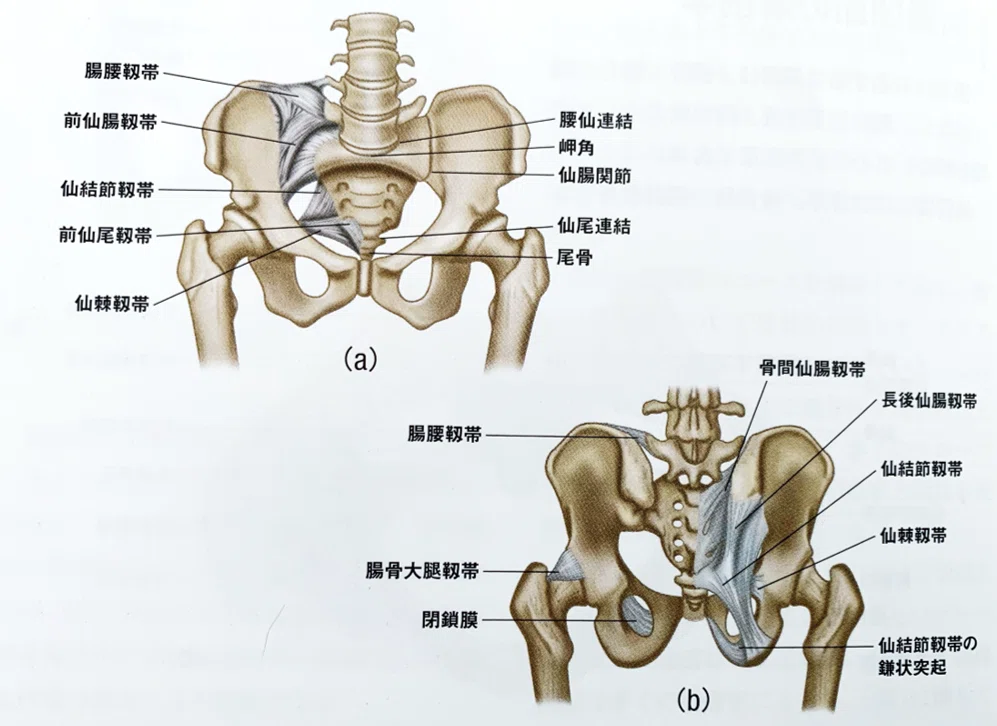
仙腸関節の安定性に関わる靱帯
3)より画像引用
腸腰靱帯
腸腰靱帯の機能解剖学については、下記の無料ブログ記事で詳しくご紹介しています。
前仙腸靱帯¹⁾
仙骨翼と仙骨前面から腸骨前面に縦に長く、横断方向に走行して付着します。仙腸関節前面の離開を制動し安定性に寄与しています。
仙結節靱帯¹⁾³⁾
上後腸骨棘と後仙腸靱帯から付着し、坐骨結節まで続きます。繊維は3部に分かれ、外側帯は上後腸骨棘ー坐骨結節、内側帯は尾骨ー坐骨結節、上方帯は上後腸骨棘ー尾骨を結びます。筋肉では、大腿二頭筋、大殿筋、多裂筋、梨状筋と直接付着しています。仙骨のニューテーションを制動します。
短後仙腸靱帯¹⁾
仙骨の後側方に沿って腸骨結節と上後腸骨棘付近の腸骨まで付着します。また繊維の一部は骨間靱帯に付着し、仙腸関節の安定性に寄与しています。
長後仙腸靱帯¹⁾³⁾⁴⁾⁵⁾
正中・外側仙骨稜(S3,4領域)から上後腸骨棘まで付着します。多裂筋深層部や胸腰筋膜との連結があります。仙骨のカウンターニューテーションを制動します。圧痛所見がよくみられる靱帯です。
仙棘靱帯¹⁾³⁾⁵⁾
仙骨と尾骨の外側面から坐骨棘に付着します。薄い三角形状であり、仙結節靱帯とともに仙骨のニューテーションを制動する役割があります。
骨間仙腸靱帯¹⁾
仙骨粗面と腸骨を水平に結びます。強力なコラーゲン繊維の集合から構成され仙腸関節の安定性に大きく寄与しています。
【基礎】仙腸関節の2つの役割
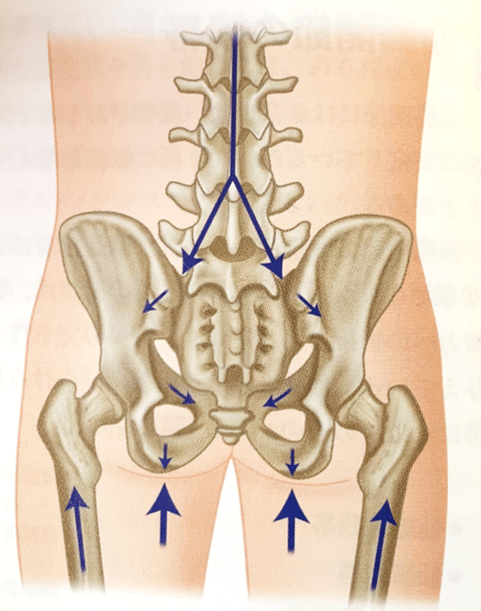
仙腸関節の荷重伝達機能
3)より画像引用
仙腸関節には主に以下の2つの役割³⁾があります。
仙腸関節の役割
・上半身の重量を下肢に伝達する
・衝撃緩衝作用(主に踵接地時)
上半身と下半身をつなぐ骨盤帯に存在する仙腸関節の役割はとても重要です。
仙腸関節は荷重負荷や床半力を受けとり負荷を分散させたり、骨間靭帯によって緩衝作用を有する⁵⁾と考えらています。
骨盤帯の不安定性やマルアライメントなどによって、荷重伝達がうまく機能しなければ隣接する腰椎や股関節だけでなく、全身へメカニカルストレスが波及してしまいます。
【基礎】仙腸関節の運動学
かつて「不動の関節」とも呼ばれた仙腸関節ですが、今では「動く」のがあたり前の解釈となっています。
仙腸関節の運動範囲は、2°~4°未満の回転運動と1~2mmの並進運動³⁾であり、非常に小さいのが特徴です。
この小さな動きのなかに、4つの運動があります。
仙腸関節の4つの運動
・ニューテーション
・カウンターニューテーション
・インフレア
・アウトフレア
ニューテーション
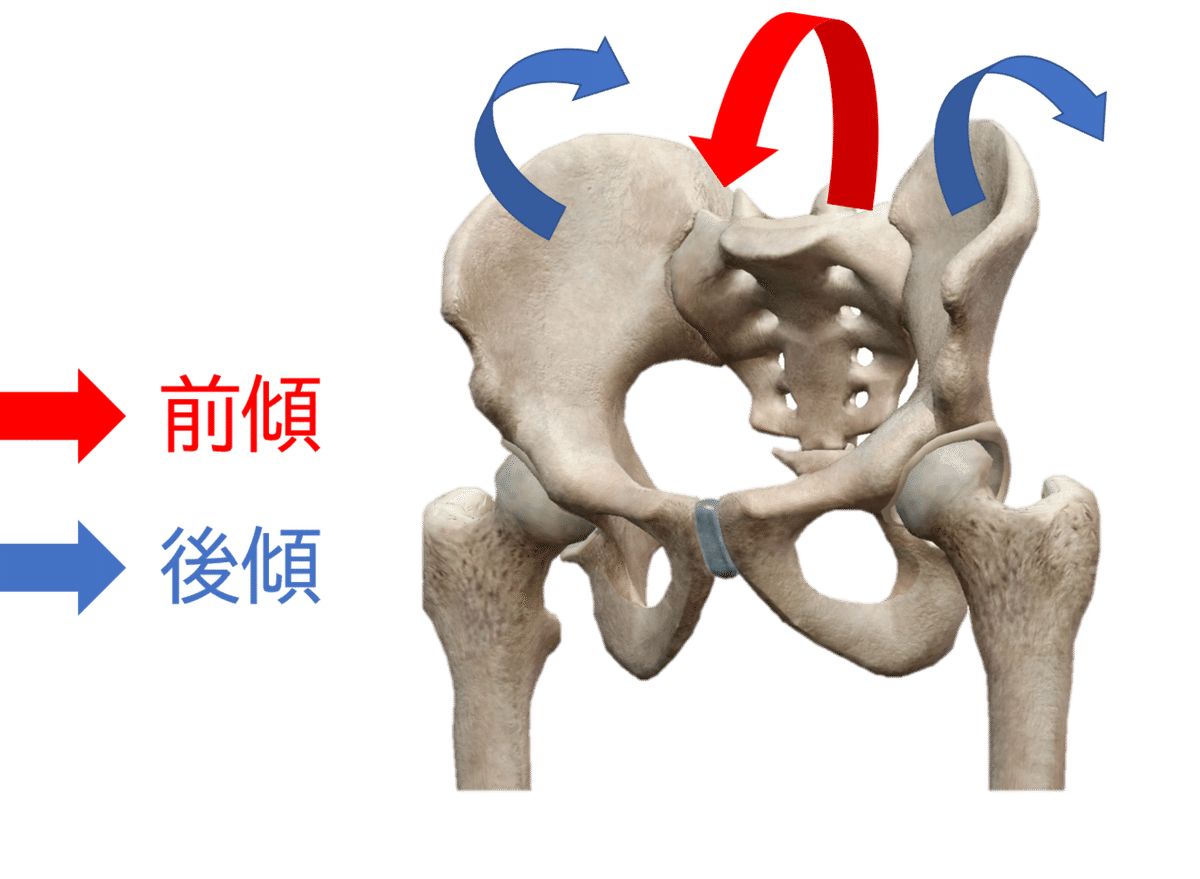
腸骨に対して仙骨が前傾(前方回旋)する運動をいいます。仙骨に対して、腸骨が後傾(後方回旋)した場合も同様です。仙骨および腸骨の運動は同時に起こる場合もあります。
カウンターニューテーション
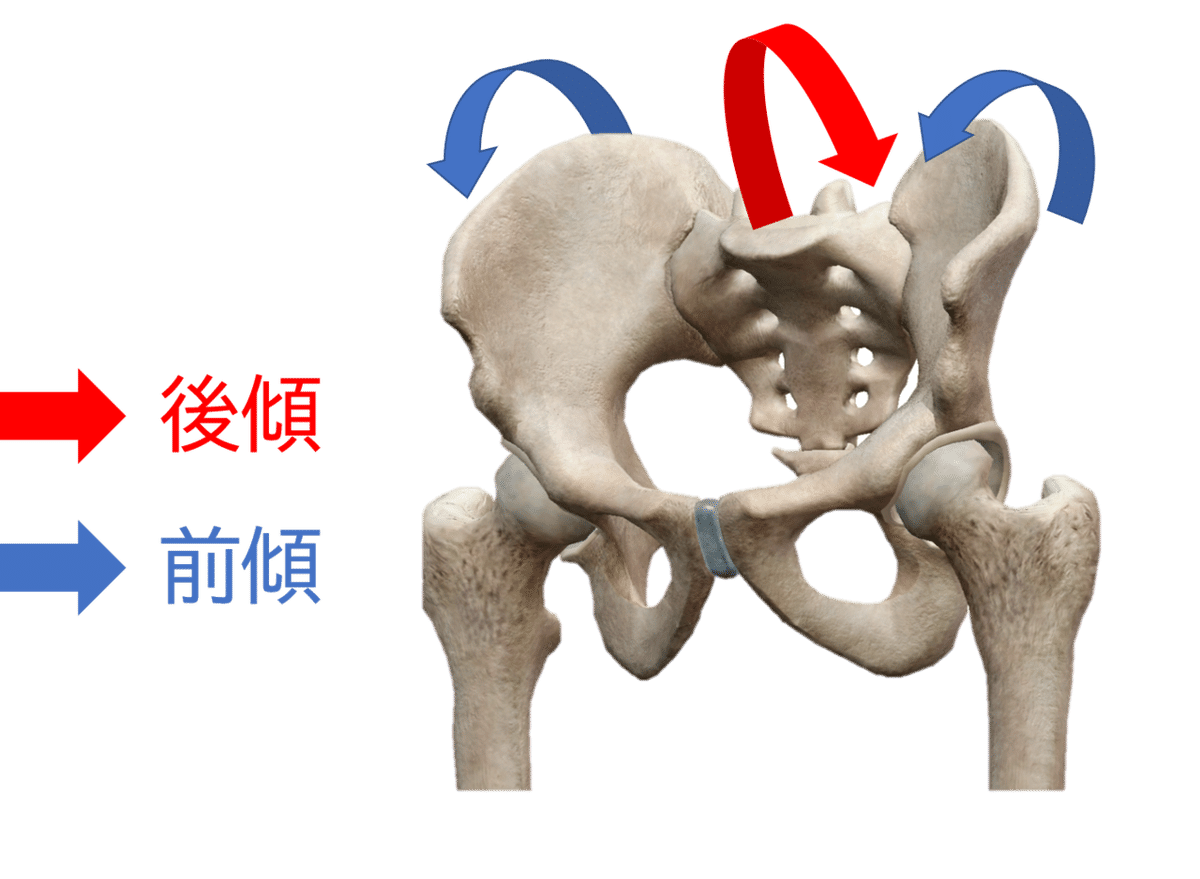
腸骨に対して仙骨が後傾(後方回旋)する運動をいいます。仙骨に対して、腸骨が前傾(前方回旋)した場合も同様です。仙骨および腸骨の運動は同時に起こる場合もあります。
インフレア

水平面上で、寛骨が内方へ回旋する運動をいいます。この時、ASIS(上前腸骨棘)は内側へ、PSIS(上後腸骨棘)は外側へ偏位します。
アウトフレア
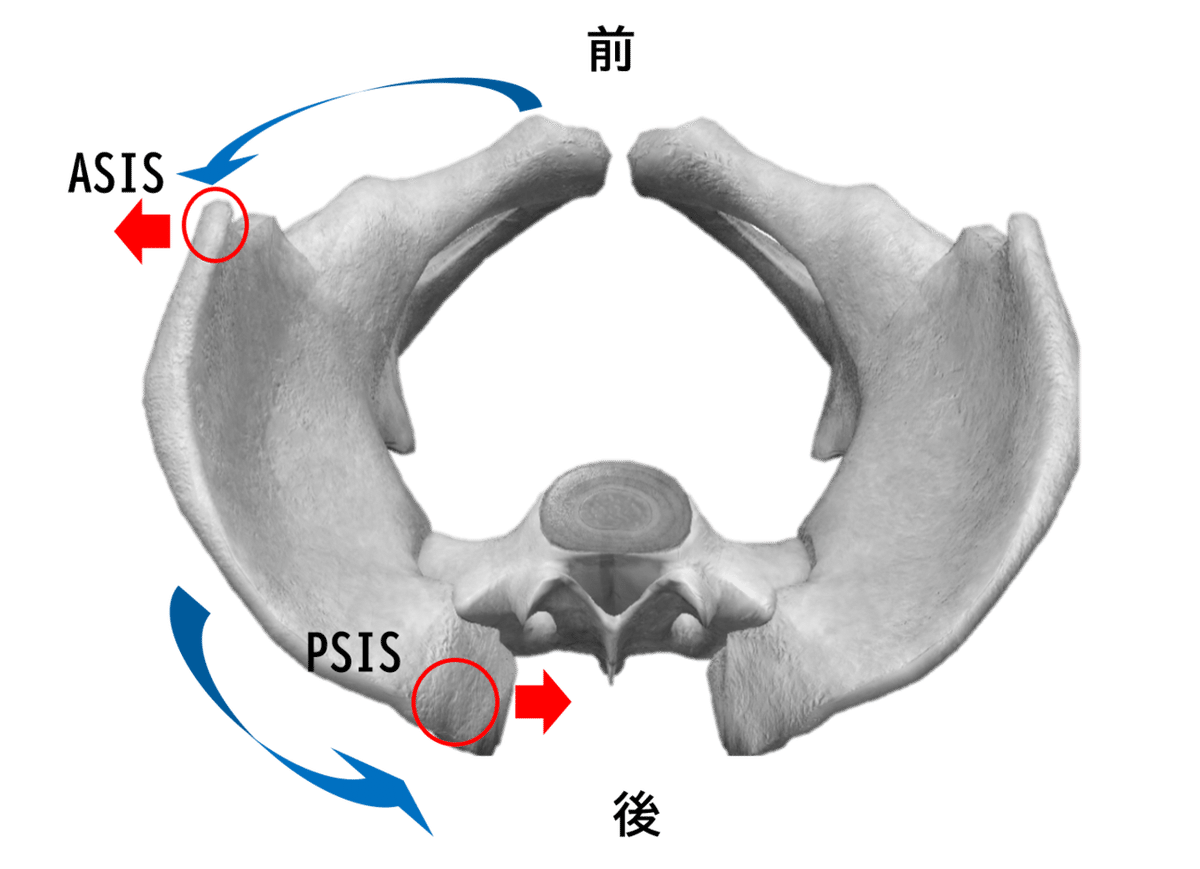
水平面上で、寛骨が外方へ回旋する運動をいいます。この時、ASIS(上前腸骨棘)は外側へ、PSIS(上後腸骨棘)は内側へ偏位します。
インフレアおよびアウトフレアは、単独の運動として起こることはないとされています。
インフレアでは矢状面上での寛骨の前方回旋(前傾)、アウトフレアでは矢状面上での寛骨の後方回旋(後傾)との複合運動で生じると考えられています。
仙腸関節は能動的な運動ではなく、脊柱や肋骨、股関節の運動に伴って受動的にわずかに動きます。そのため体幹や股関節の可動域制限や不安定性は骨盤のマルアライメントを生じさせ、仙腸関節面や靱帯へのストレスを増加させる原因となります。仙腸関節の運動学は評価をするうえで、とても大切な知識なので運動学は必ず押さえておきましょう。
MEMO 仙腸関節の運動は、実は6つある!?
多くの書籍で記載されるのがニューテーション、カウンターニューテーション、インフレア、アウトフレアの4つの運動です。ですが、これらの運動は矢状面および水平面の動きになります。実際の臨床では、仙腸関節の動きを三次元で捉えたほうがより多くのケースに対応できます。具体的には、前額面上でみる寛骨の下方回旋および上方回旋の動きも捉えます。下方回旋はいわゆる骨盤が開いたような状態、上方回旋は左右の腸骨稜は近づき恥骨結合が開いたような状態です。
【基礎】仙腸関節の運動を制御する筋肉および靱帯
仙腸関節の運動を制御する筋肉および靱帯について以下に整理します。
①ニューテーションを制御する筋肉および靭帯
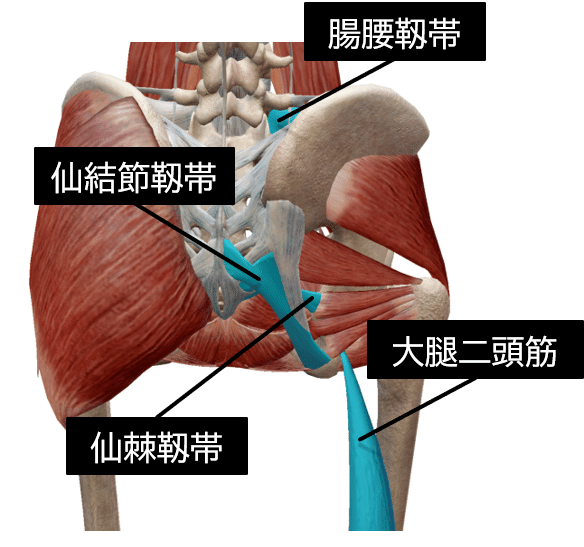
ニューテーションを制御する筋肉および靱帯
・仙結節靭帯
・仙棘靭帯
・前仙腸靭帯(前上方繊維束、前下方繊維束)
・大腿二頭筋
仙結節靱帯は、表在繊維が大腿二頭筋腱に付着します。また、大殿筋、梨状筋、多裂筋とも直接付着します。臨床思考するうえで大事な知見です。
②カウンターニューテーションを制御する筋肉および靭帯

カウンターニューテーションを制御する筋肉および靭帯
長後仙腸靭帯
カウンターニューテーションを唯一制動することがわかっているのが長後仙腸靭帯です。侵害受容器が豊富にあり、PSISの直下で圧痛所見がみられやすいです。
これらの靱帯や筋肉にタイトネスやスパズムがみられる場合は、仙腸関節運動の制限因子となり、ルーズニングを起こしている場合は、骨盤帯の不安定性に繋がります。
【基礎】仙腸関節の安定性に寄与する靱帯及び筋筋膜
仙腸関節の安定性は、以下の靭帯および筋筋膜の制動によって保たれています。
仙腸関節の安定性に寄与する靭帯および筋筋膜の一覧¹⁾³⁾⁵⁾⁶⁾

このうち、骨間仙腸靱帯、後仙腸靱帯、前仙腸靱帯は特に安定化に寄与しています。
仙腸関節に不安定性を抱える例では、靭帯の張力が十分に得られていなかったり、筋・筋膜の活動不全や不均衡を生じている可能性が考えられます。
【各論】前屈動作における仙腸関節の運動学³⁾

【前屈初期~前屈最終域】
前屈開始直後は、骨盤帯が後方へシフトします。この時、仙骨はニューテーションの位置にあります。
そこから、左右の寛骨が大腿骨上で前傾し、腰椎が仙骨上で屈曲するにつれて、上後腸骨棘は頭側(上方)へ動いていきます。
体幹の屈曲につれて、仙結節靭帯、大腿二頭筋、胸腰筋膜の緊張が高まり、仙骨のニューテーションが終了します。ニューテーション終了後も、寛骨は前傾を続けるため、相対的にカウンターニューテーションが起こってきます。
【前屈最終域】
体幹の最終屈曲位では、仙結節靭帯、大腿二頭筋、胸腰筋膜の緊張が高まり、特にハムストリングスの緊張が増大するため、仙骨はカウンターニューテーションの位置にあると考えられています。
【前屈最終域~直立位】
前屈最終域から直立位に戻るまでの過程では、仙骨はニューテーションの位置を保ったまま、体幹は伸展、左右の寛骨は後傾していきます。
前屈動作では、股関節屈曲約60°(可動域の約50%)、腰椎屈曲45°(可動域の約90%)の運動が起こる⁵⁾とされています。いずれかに可動域制限がみられる場合は、仙腸関節への伸長ストレスが増加している可能性を考慮します。
【各論】後屈動作における仙腸関節の運動学³⁾

【後屈初期】
骨盤帯が前方へシフトします。これと同時に左右の寛骨は大腿骨上で後傾し始めます。
【後屈初期~後屈最終域】
第5腰椎が仙骨上で伸展するまで、胸椎および腰椎が伸展をし続けます。同時に、上後腸骨棘は尾側(下方)へ回旋していきます。仙骨は後屈運動を通してニューテーションの位置で留まります。
MEMO 前屈・後屈動作の運動学を理解する意義
仙腸関節痛は、前屈および後屈動作時に再現されることが多いです。疼痛評価として有用なので、その運動学を押さえておきましょう。
【臨床実践】仙腸関節痛の理学療法評価
【問診による疼痛部位の聴取】
問診によって疼痛部位を聴取することで、仙腸関節痛の可能性をある程度予測することができます。
仙腸関節痛または仙腸関節障害由来の疼痛を生じるのは以下の黒またはグレーで囲った部位になります(図1)。
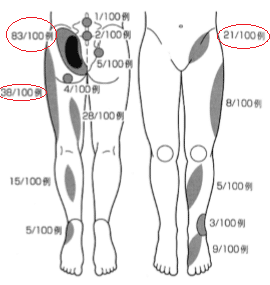
図1 仙腸関節由来の疼痛部位100例
2)より画像引用一部改変
特に、PSIS付近や仙腸関節面に沿った疼痛を訴える場合は、仙腸関節痛の可能性は高いです。
【one finger test】
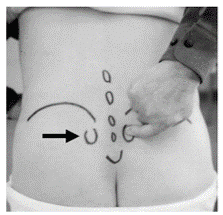
one finger test
2)より画像引用
one finger testとは、対象者に一番痛いところを指さしてもらう検査です。この検査で、PSIS付近を指さした場合は、仙腸関節障害が強く疑われます。
疼痛部位が一点ではなくやや広範囲を示す場合であっても、図1で示した範囲内であれば仙腸関節障害の可能性を考慮しておきましょう。
【仙腸関節のストレステスト】
仙腸関節痛が疑われた場合には、次のようなストレステストを行います。
仙腸関節のストレステスト
・Gaensulen(ゲンスレン)テスト
・Patrick(パトリック)テスト
・Newton(ニュートン)テスト変法
これらのテストで疼痛が誘発される可能性は、Gaenslenテストで77%、Patrickテストで68%、Newton テスト変法で86%と報告²⁾されています。
Gaensulen(ゲンスレン)テスト
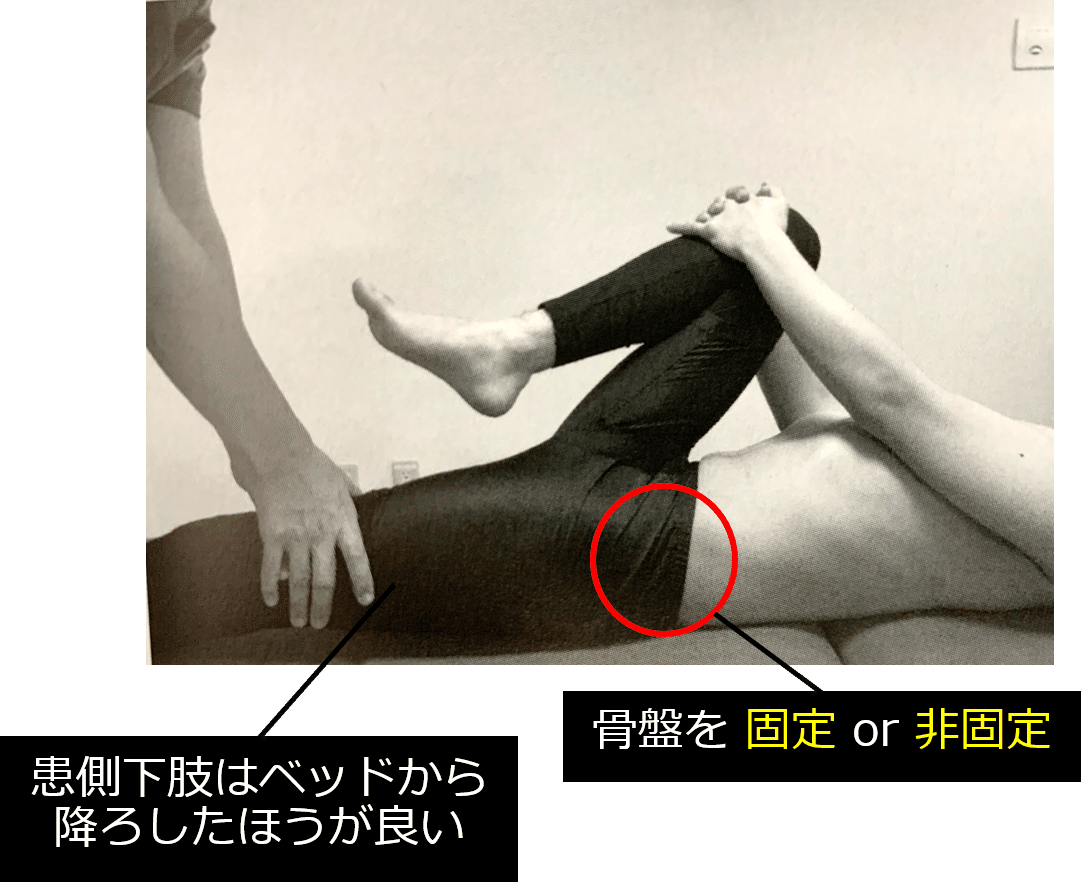
Gaensulen(ゲンスレン)テスト
7)より画像引用一部改変
検査方法
対象者は背臥位となり、非検査側下肢を抱え込み、検査者が検査側の大腿部を押し込みます。仙腸関節痛の出現で陽性とします。股関節痛との鑑別をするために、検査側骨盤を後傾方向へ固定下、非固定下で行います。
Patrick(パトリック)テスト
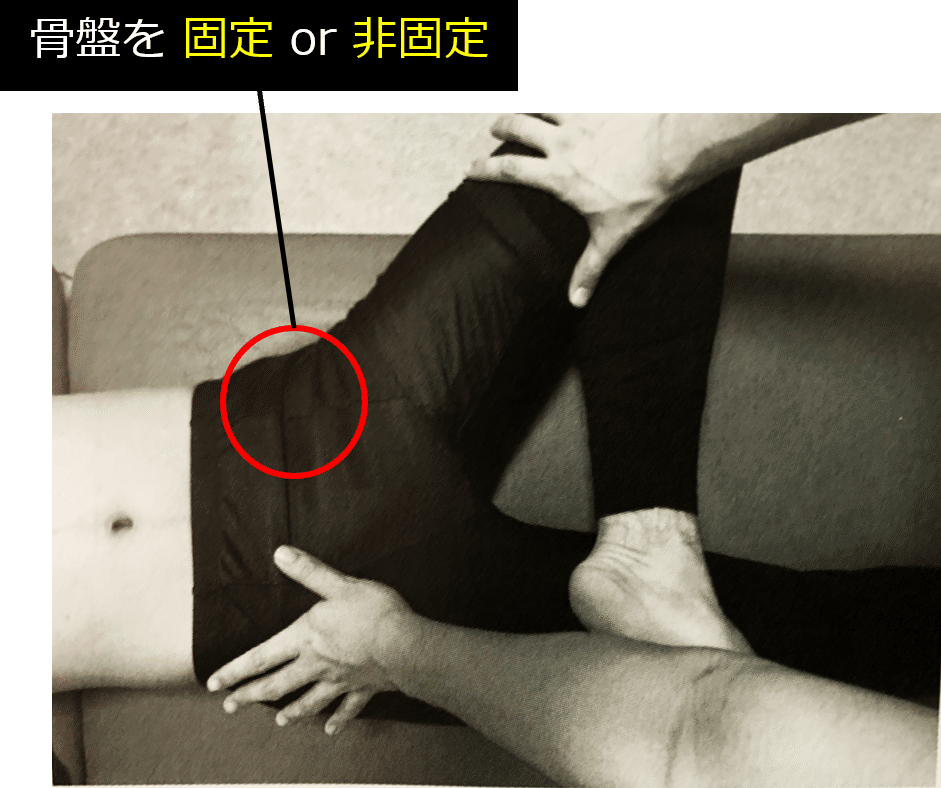
Patrick(パトリック)テスト
7)より画像引用一部改変
検査方法
対象者は背臥位となり、検査者が検査側下肢を組み、下方へ押すことで仙腸関節痛の有無を確認します。股関節痛との鑑別をするために、患側骨盤を固定下、非固定下で行います。(上記画像では非検査側固定となっている点に注意!)
Newton(ニュートン)テスト変法
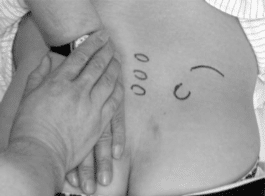
Newton(ニュートン)テスト変法
2)より画像引用
検査方法
対象者は腹臥位となり、検査者が検査側の仙腸関節部に圧迫を加え、疼痛の有無を確認します。
多くの著書や講習会では、GaenslenテストとPatrickテストの併用が推奨されています。
両テストを行う上で大事なことは、骨盤の固定と非固定での疼痛の有無をしっかり鑑別することです。
非固定下でのみ疼痛が出現する場合は、仙腸関節障害によって痛みが誘発されている可能性が高いです(骨盤を固定しても疼痛が見られる場合は股関節痛の可能性を考えます)。
MEMO ストレステストにおける関節面の圧中心および靱帯へのストレス⁸⁾
Patrickテストでは、仙骨尾部の関節面へ圧集中し、骨間仙腸靱帯へストレスがかかります。
Gaensulenテストでは、仙骨頭部の関節面へ圧集中し、股関節伸展側の短後仙腸靱帯、股関節屈曲側の骨間仙腸靱帯へストレスがかかります。
【仙腸関節障害の疼痛減弱テスト(重要!!)】
疼痛減弱テストは、疼痛のある動作や姿勢に対して行います。テストによって疼痛が減弱または消失するかどうかを評価して障害を捉えます。治療的評価でもあり、疼痛の減弱や消失がみられる場合は、その手技を反復して行うことで治療としても活用することができます。疼痛減弱テストの効果判定には、NRSを用いて疼痛の程度を比較する方法をおすすめします。
MEMO 多種多様に存在する仙腸関節障害への疼痛減弱テスト
仙腸関節障害の疼痛減弱テストは、書籍や臨床家によって様々な提案がされています。今回は、臨床において評価方法として確かに有用だと実感しているものを厳選して5つご紹介します。
①ニューテーション誘導(難易度:★☆☆)
サポートいただいた分は、セラピストの活躍の場を創ることに還元させていただきます。よろしくお願いします。