
新人理学療法士・学生(指導)に必要な炎症の影響

突然ですが、普段の臨床場面において「ゴール設定はこのくらいでいいや」「痛みがあるのは手術怪我をしているから仕方がない」になっていませんでしょうか?

また治療の選択において「関節が硬いからROMexをしよう」「歩行が不安定だから筋力強化練習をしよう」になっていませんでしょうか?
自分自身は2年目・3年目位ではこのくらいの考え方だったと思います。私自身は現在、整形外科のクリニックにて外来業務を行なっています。外来業務を開始して8年位が経ちますが、入院の患者様と外来の患者様では考え方・責任感が異なると感じてしまいます。一番異なるのは外来はリハビリが終了してすぐに会計があることです。その時提供したリハビリの値段がすぐにわかってしまうので患者様においては対価意識というものが強くなってしまいます。また、外来になると満足が得られないと通院の自己中断が生じてしまいます。こういったことから提供する治療内容に関しては、考え方・意識を変えなければと感じるようになりました。
このnoteでお伝えしたいのは、治療に対して意味と具体性を持たせてほしいということです

患者様にとって我々、理学療法士・作業療法士はリハビリのプロであるという認識かと思います。リハビリを受けるにあたって、「元の生活を取り戻したい」「痛みがなくなってほしい」などの要望(HOPE)を叶えてほしいとお金を払われています。
ご自身が提供する1回あたりのリハビリのお値段をご存じでしょうか?
当然、施設基準によって異なりますが、運動器障害の施設基準「Ⅰ」であれば1単位あたり185点 2単位で370点 3割負担の患者様に2単位提供した場合、1110円 2割負担の方であれば740円
脳血管障害の施設基準「Ⅰ」であれば245点 2単位で490点 3割で1470円 2割負担で980円になります。
1週間あたり2回の頻度で通院した場合、月1万円程度。以上のお支払いになります。
患者様の症状は同じ疾患名でも症状は異なり、個人差がとても大きいです。
リハビリは有形ではないので、一般的にはサービス業に近く分類されると思います。
リハビリを行ったから、行わなかったらという比較ができないのでサービスを受ける側としては判断がしにくいものであると感じます。
例えば、1000円の本が欲しいと購入した後に中身が真っ白だった場合、クレームが飛んでくると思います。
そういった事案を防止する目的としてリハビリテーション総合実施計画書だったりインフォームドコンセントというものがあるのかと思います。
リハビリテーション総合実施計画書も300点と高額なものになりますが、書類そのものの値段ではなく、現状と今後の予後予測を計画したことに対する値段であり、その計画に対して同意が得れるのか、患者様や家族の願いとこちらのプランに相違がないのか、理解が得れるのかというものになります。
学生時代にゴール設定や治療プランの選択というものを経験したり・これからされるかと思いますが、臨床ではその設定を患者様にお伝えしなくては行けなくなります。
学生からは当然、患者様にその内容を詳しく伝えることはないですし、間違っていても咎められることはなく、学生だからしょうがないねで済まされてしまうと思います。
しかし、国家資格を取得し、患者様から金銭・時間を頂くのであれば間違いはしては行けませんし、最大限の努力をしなければいけないと思います。

話は戻りますが、リハビリは有形ではないので、患者様と我々セラピストの主観・客観というものが生まれます。主観に頼らなくてはいけない時もありますが、なるべく客観的に・エビデンスを持って計画する必要があると思います。
怪我をしたから・手術をしたから炎症や痛みが生じる。廃用しているから筋力低下が生じる。筋力が弱いから歩行や立ち上がりが不安定。ということは当然知っていると思います。しかし、筋力低下の原因や痛みの原因をメカニズムとして理解しておかなければ治療の選択はできないと思います。またなぜ筋力低下が起きているのかを理解しなければ、どのくらいで筋力が向上するのか・ADLUpができるのかゴール設定ができないと思います。

今回は介入する機会の多い整形外科疾患の術後・受傷後にフォーカスしてお話ししたいと思います。

まず、考え方としてリハビリにて改善が図れるのか・そうでないのかの判断が必要であると思います。
当然、受傷後・術後に炎症反応が生じます。
この炎症反応による影響は多岐に渡りますが、そのメカニズムを知ることでどのような治療内容になるか変わってくると思います。
この時期の炎症反応をどう管理するかによって、術後・受傷後数ヶ月以上も機能面・能力面に影響してくる可能性がとても高く、とても重要です。
(外来で炎症管理が正しく行われなかった方がいらした場合、ちゃんとやってこいよと思ってしまいます。。。)

炎症における機能障害や影響としては大きく分けて3つに分かれます。
1.関節拘縮と癒着
2.つ疼痛
3.つ筋力低下
それぞれがどうして生じるのかメカニズムを知らないとプログラム・ゴール設定が決まらないはずです。

そもそもの炎症の定義や兆候については国家試験でも問われる内容なので覚えてらっしゃると思います。
しかし、そのメカニズムや意味について細かく聞かれることは少ないので、なんとなくでしか理解されていない方多くいらっしゃると思います。実際の現場で新人教育・学生指導をおこなっていてもよくわかっていない新人・学生たくさんいます。私自身もそうでした。
(たまに4兆候ですら覚えていない方もいらっしゃいますが。。。)

炎症自体は、身体の自己防衛反応として出現するのでなくてはならない反応です。しかし、身体というのは細かく調節することができず過剰に反応してしてしまいます。また、既往や合併・内服薬の影響によって反応の強度は異なってきます。
このメカニズムの表に関して細かく覚える必要はありませんので、暇な時にでも見ておいていただければと思います。

そもそも炎症の継続時期というものをご存じでしょうか
この表は「ムーアの分類」というもので、術後侵襲からの回復過程を分類したものになります。
「症状・反応」を知っておくことがとても重要であり、既往や合併・内服によって離床が可能か離床した際のリスク管理において予測することが必要です。
ある程度の予測ができていれば不測の事態に対応しやすく、またどの程度の運動負荷にすれば良いかの一助になると考えます。

この関連図はムーアの分類をちょっとだけ細かく記載したものなので暇だったら見ておいてください。これでも簡略化したものなのでもっと細かく調べようとするとかなり時間がかかると思います。

第2相は「変換期」といわれる時期にあたります。術後4日から7日程度の期間になり、状態が安定し始める時期になります。

第3相は「筋力回復期」
この時期には、創傷がが治癒し、炎症反応が消失していくといわれています。
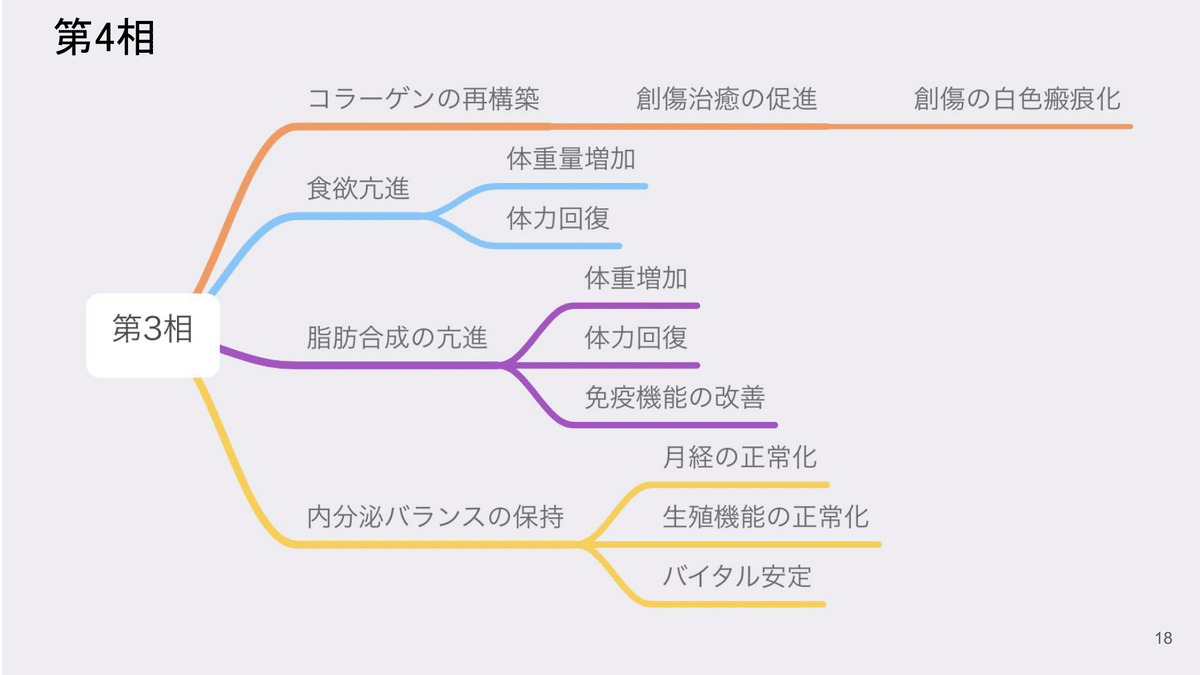
第4相は「脂肪蓄積期」
創傷が白色に瘢痕化したり、ホルモンの分泌が正常化してくるといわれている時期になります。

術後の侵襲から回復までを理解することは重要ですが、手術を行うにあたって必ず、麻酔を行います。術式によって異なりますが、外科的な手術を行う場合、全身麻酔を行うことが多いかと思います。全身麻酔は手術を円滑に進めるため必要不可欠でありますが、作用・副作用も考えなくてはいけません
全身麻酔は3つの機序で「鎮静・鎮痛・筋弛緩」があります。
鎮静は意識を飛ばす・鎮痛は覚醒させない、術中の反射抑制・筋弛緩は手術中の術野の確保や不動化に必要です
この全身麻酔のメカニズムと反応は急性期だけではなく回復期においても必要です。

ここからは、炎症によって生じる関節可動域制限・筋力低下・痛みの発生機序の3項目に分けてメカニズムの説明をさせていただきます。

炎症による可動域制限の原因は
1 腫脹・疼痛による関節運動の阻害
2 フィブリンの沈着による線維化
3 癒着 の3つに大別されます。

当然、術後は関節可動域の低下が生じます。要因として大きいのは痛みかと思います。疼痛により思うように動かすことが困難になり、防御性収縮が生じます。それに加え関節腫脹が生じるため関節内圧が上昇します。スライドには膝関節に関する例えがありますが、それ以外でも関節腔内が滑液等で充満することにより関節包の余力がなくなります。関節包は線維膜(層)と滑膜(層)に分類されますが、線維膜は元々柔軟性はあまりないので内側からの押上によって可動域制限が生じます。
この理論だけでいうと関節内圧が高いから可動域練習は炎症が沈静化し始める4日から1週間くらいは積極的には行わなくても良いのかということになってしまいますが、そういうわけではありません。

炎症というのは生体を修復するための働きなので、組織の修復過程において「フィブリン」という物質が産生されます。そのフィブリンが軟部組織に沈着することによって関節運動を阻害してしまいます。関節腔内で範囲が広い滑膜に沈着し、その状態を放置することで繊維化が生じ、強い関節可動域制限が生じると言われています。

炎症により関節内圧が上昇している場合、関節はルーズポジション(LPP)を取ることが多くあります。膝関節などでは軽度屈曲位となり、その状態を保持することによって、伸展拘縮を生じる可能性があります。

創部周囲の癒着も線維化と同様の機序が関係していると言われています。
まだまだ身体に関しては原因がわかっていないことが多くあり、癒着の発生機序に関しては解明されたのは比較的最近のようです。

滑液は物質が入り混じったものなので、比重というものがあります。当然比重の大きいものは重力に牽引され下へ、軽いものは上へと分離していきます。また、滑液は関節腔内と滑膜内を行き来しており、関節運動や荷重により分散します。
関節可動域練習や荷重練習は滑液の分散においてとても重要であり関節拘縮の予防にとても重要と言われています。この理論で言うと関節可動域の改善よりも予防の方がとても重要と言われています。今回は可動域改善のエビデンスのスライドはありませんが、線維化した関節包が元の状態に改善することは困難と言われています。厳密には持続的な伸長刺激を加えることで組織間の距離が延長し可動域は拡大すると言われています。しかし、元の沈着した物質が消失したり、線維化した状態が改善することはないといわれています。そのためそもそもの炎症時期から拘縮を作らないようにするといった予防がとても重要と言われています。
ただ、疼痛が強い状態で無理な可動域練習を行うと防御性収縮を招いたり、患者の不安や心配を煽る形となり、心因性の筋緊張亢進に繋がる可能性があります。そのため軟部組織のモビライゼーションなどを組み合わせ、沈着の防止・循環状態の改善を図ることがとても重要と言えます。
例えば膝関節の前面には膝蓋上嚢や膝蓋下脂肪体が存在します。これらの軟部組織が膝関節の屈伸においてどんな役割をもち、どのような動き方をするのか解剖学的に・運動学的に理解しておく必要があります。簡単に言うと膝蓋下脂肪体が繊維化すると完全伸展が困難になったり屈曲100°以降に制限が生まれる可能性があります。膝蓋上嚢が繊維化や癒着を起こすと90°以上の屈曲に制限をきたす可能性があります。これらの繊維化・癒着が生じた場合、可動域練習での改善は非常に困難であり、外科的な処置、受動術などが必要になる可能性が高いです。

続いて、炎症による痛みのメカニズムについて解説していきます。
炎症による痛みは、直接的なレセプターの反応と化学受容性物質による影響に大別されます。

関節内の炎症の大部分が滑膜炎と言われています。
手術の有無にかかわらず、変形性関節症では滑膜炎が生じます。
痛みのメカニズムではありませんが、変形性関節症を増悪させる因子としてこの炎症があります。一般的には関節軟骨が摩耗することで関節下骨が露呈したりすると言われていますが、厳密には正常な軟骨が摩耗する可能性はかなり低いです。そもそも関節軟骨は摩擦係数がかなり低く、何かアクシデントがない限りは摩耗は起きないと言われています。関節軟骨も含めて人体は常に破壊と細胞を繰り返しておりいわゆるリモデリングと言う現象があります。このリモデリングが関節炎により破綻し関節軟骨の耐久性が低下したりすることによって関節軟骨の破壊が助長されると言われています。

また痛みの話に戻りますが、そもそも痛みというのは一次性疼痛と二次性疼痛に分類されます。炎症時の痛みは一次性疼痛に分類されます。一次性疼痛は鋭痛であり、逃避反射や防御性収縮を引き起こしやすい特徴があります。炎症が生じると有痛性物質と言われるブラジキニンや疼痛増強因子として有名なプロスタグランジンなどが発生します。これらは本来の役割がありますが、副反応的に痛みを発生させてしまいます。
有痛性物質による痛みの他に関節内圧の上昇に起因した疼痛があります。
侵害受容器という痛みのセンサーは体の至る所にありますが、組織の瞬間的な圧迫や持続的な圧迫により反応し、求心性刺激として脊髄後角ニューロンを刺激し痛みを伝えます。

先ほどの有痛性物質は、高域受容器と言われるセンサーを刺激しますが、センサーにはポリモーダル受容器と言われるものがあり、一次侵害受容ニューロンに刺激が及ぶと軸索反射が生じポリモーダル受容器を刺激します。結果としてアロディニアや痛覚過敏という現象を引き起こします。
このポリモーダル受容器における疼痛というのは二次性疼痛でありいわゆるだるいような痛みや疼くような痛みと言われます。
腰痛や筋疲労性の鈍痛などもこれに分類されると言われています。

有名なリビングストンの痛みの悪循環という図です。
今まで説明させていただいたことはそれぞれに相関があり、痛みのサイクルに入ることで痛みはどんどん助長されると言われています。この痛みのサイクルをどこで脱出させるかが痛みの管理においてとても重要と言われています。
これともう一つ有名なのが「痛みの恐怖回避モデル」と言われるものです。
身体的な要因とメンタル的な要因それぞれに配慮し痛みの管理を行っていくことがとても重要と言われています。

最後に受傷後・術後の生じる筋力低下に関してになります。
術前に発揮されていた筋力は術後には低下し、支持性の低下や能力レベルの低下が生じるためADLの設定は変更したり検討しなければならなくなります。
その筋力低下がどういったメカニズムで生じているのか理解しなくては、どのタイミングでADLのレベルを上げることができるのか、今後どのレベルで・タイミングで退院が可能なのか予後予測が困難になります。

術後に生じる筋出力低下の要因は大きく分けて3つ
1・炎症による骨格筋タンパクの異化促進
2・疼痛による逃避反射
3・関節の腫脹による関節原性の筋力低下
これらに大別されます

手術侵襲や受傷により患部周囲に炎症性サイトカインが放出されます。
その炎症性サイトカインの働きにより筋タンパクが異化・分化し筋萎縮が生じるといった図になります。
炎症性サイトカインの働きは多岐に渡りますが、簡単にいうと生体反応として創傷治癒のために働きます。その過程においてエネルギーが必要であり、また副反応的にタンパク質の異化・分化が生じることにより筋萎縮が生じます。
当然このメカニズムを細かく覚える必要はありませんが、術後には出力の低下のみではなく、筋萎縮が生じるということは理解しておかなくてはなりません。
この後にもお話しますが、筋出力の低下であればその原因が取り除かれれば、短期間で改善する可能性は高いですが、筋萎縮となってしまった場合、その改善には数ヶ月単位の時間を要すると言われています。

前述したのは、長期的な話ですが、術後の離床などで関わってくるのがこの「疼痛による逃避反射」です。手術していなくても、人間が強い疼痛を感じた時には逃避反射を起こします。指先に棘が刺さった時・熱いものに触れてしまった時、動物は手を引くような動きをします。こういった逃避反射は転倒などに強く関与するので注意しなくてはいけません。
例えば術後の離床において荷重した際に、膝折れするなどがあると思いますが、こういった逃避反射が関与しているはずです。この逃避反射はいつまでもずっとあるわけではなく、疼痛の軽減と共に減少するはずです。それだけではなく、人間の体はとても賢いので、痛みを感じると次からは痛みを感じないように無意識的に疼痛から逃げる反応を生じさせます。それが防御性収縮であったりレンショウ抑制などです。
創傷部位を動かすことによって痛みが生じるのであれば、動かないように体が働きます。そもそも痛みを感じるということは身体にはストレスが加わっているということであり、体を守ろうとします。痛みの求心性刺激に対して反回抑制を形成し筋出力は低下します。

最後に人工関節など関節性疾患で関連性の高い「関節原性筋力低下」という現象です。
術後には関節は腫脹し関節内圧が高まります。変形性関節症などでも関節水腫として関節内圧は上昇します。
関節内圧の上昇に伴って、周囲の筋出力は低下すると言われており、これは痛みの有無とは相関を持たないと言われています。今までは痛みに対しての筋力低下でしたが、この現象は痛みを伴わなくても関節内圧が上昇することだけでも筋出力低下を発生させると言われています。
これまでの痛みのメカニズムとして重要なのが、短期間で改善するものなのか、時間がかかるのか判断する必要があります。炎症所見によるものであれば炎症の沈静化と共に筋出力は改善するはずですし、筋萎縮が生じてしまったのであれば、改善には時間を必要とします。また改善に対する筋力強化練習の内容も当然変わってくるはずです。炎症所見が強く見られる時に1RMの筋力強化は行わないはずですし、筋萎縮に対して、最大筋力の2割程度の運動を行ったところであまり意味はないはずです。
この期間を理解することによってどのくらいでADLUpできるのか退院時の設定など判断する材料になるかと思います。

最後に、この炎症状態において我々ができることとしては、リハビリの介入時間としての運動療法だけでなくADL上での設定やポジショニングなどが大きく予後に関わってきます。
医師だったり、(頭の悪い)理解のない看護師さんなどいますが、それぞれの意見などを汲み取って病棟と協力し、この炎症状態管理を行うことが数年経っても身体状態に関わるのでとても重要であると今回のお話で少しでも理解していただければ幸いです。
今回は治療の期間や選択に関しては簡単にしか話していませんが、今後更新していく予定です。
余談ですが、人間の体についてはまだわかっていないことが多く、文献・研究によって答えはさまざまです。生体実験はこの世の中ではできないのでその可能性が高い・否定はできるが肯定はできないなどいろんな結末となっていることが多いです。
我々は病院などで臨床家として働いていますが、研究されている方々がいるおかげでエビデンスのある治療を提供することができます。知識・技術のある療法士・ない療法士が提供しても1単位あたりにお支払いいただく診療料は同じです。
退院すれば・期限になれば終了ではなく、その方の今後の人生に大きく関わる事柄なので最善の治療が提供できるようにいろんな意見・研究を知識として常にアップデートできるといろんな事柄に対しての選択肢が増えると思います。
最後までお読みいただきありがとうございました。



この記事が気に入ったらサポートをしてみませんか?
