✯良い看護をしたいのが願いだから✯ 病院における身体拘束ゼロへの取組み
7月23日の講義では、大学病院で身体拘束ゼロに取り組まれたナースの小藤 幹恵 先生がご登壇くださいました。
病院で身体拘束がケアとしてなされている実態を全く知りませんでした。いつか自分の家族が、あるいは自分自身が直面する可能性があることとして、知っておいた方がよいことかと考えます。講義後に提出した演者への礼状風レポートをNOTEに投稿します。よかったらさらっとご一読ください~✯
良い看護をしたいのが願いだから
「患者さんは、必死になって苦しい状況の中でなんとか脱出したいと思っている。柵を飛び越えたり、付いているものをちぎったり、患者さんは病気と闘っているんじゃない、抑制用具と戦っているんです。」
私は、はっと息をのみました。
福岡の認知症の父が肺炎で入院したときに、点滴の針を抜いてしまうと手にミトンをはめていました。認知症が進行して言葉で訴えることができなくなっていた父は、とても気持ち悪いようで一生懸命はずそうとしていました。少しの間だから仕方がない、我慢してもらうしかない、と思いました。その後も、寝返りもできなくなってしまった中で、何かしらの治療の度に、ミトンをはめられていました。
父にとってどれほどの苦痛だったのか、悪い影響を及ぼしていたのかを今回のお話で、思い知りました。
せめて私が側にいる間くらい、ミトンをはずして手を握ってあげればよかった。心が痛い。もう父にごめんなさいと伝えることもできません。
身体拘束は、認知症や精神疾患のある患者さんに行われており、病気の際などの短期的な拘束はやむを得ず、長期に行われるケースが問題だと思っていました。
年齢が高くなると、手術後にせん妄が出る方がいて、安全のためにと抑制(体幹抑制、ミトン、センサーマット、監視カメラ)がやむを得ない通常のこととしてICUや一般病棟で行われていること、それがたとえ短期間であっても、患者さんの心の傷となり、身体機能や認知機能に悪影響を及ぼし悪循環になることを、全くもって知りませんでした。
肺がんで余命が数日という患者さんのエピソード。
人工呼吸器は希望されていなかったのに、緊急的につけられてしまった。患者さんは、首をくねらせ身体を反らせ、ありとあらゆることをして、抜こうとしている。医療安全の観点から、両手両足縛る。抜けるので、医療安全の会議でもっと抑制を強くすることが採択されそうになった。信じられなかった・・・。患者さんは意図して抜こうとしているから止めようがない。
「あと数日しかない時間を抑制帯と人工呼吸器と戦っているんやね。看護チームはこんなことを願っているんですか?本当に抑制しておくことがいいことなんですか?(看護チーム:ご家族と穏やかな時間を過ごしてほしいと思っていた)。おる人で何ができるかすぐに考えてください。」
後日、看護師が報告にきた。患者さんに人工呼吸器を一度はずしてみましょうかと言ったら、うんと言った。家族に聞いたら、了解された。患者さんは何か言おうとされたが、数分で苦しくなり、また付けてと言われた。その後患者さんは、もう人工呼吸器を外そうとしなかった。家族と手をにぎっておられた。またお話があるときは準備しますと伝えた。
看護師はこの対応ができて、ほんとによかったですと言った。
究極のケースだと思いました。
人工呼吸器は患者さんの命綱になっている。命を少しでも伸ばすことが医療の目標だとすると、人工呼吸器をつけて置くことは絶対優先で、たとえ余命が数日の患者さんでも命を繋ぐために、身体拘束をする方向に向かっていく。日本人の、定められたことに対して、真面目に的確に行う素晴らしい性質が、臨機応変に動けなくしてしまうマイナスに働くことがある。
命を伸ばすための安全が医療の目的として優位になっている今の日本の現状。人として何が大事なのか、患者さんという主役の願いが脇に置かれ、安全のための身体拘束を助長し、少しずつ、日本では“身体拘束は致し方ない”という日本の常識、世界の非常識を生んでしまいました。
リスク回避に懸命になる看護師さんに、小藤先生の言葉は、見えなくなっていたケアの本質を強く訴えかけ看護師さんの本当の気持ちを目覚めさせたに違いありません。
「幸せって何だろう、生きる時間が長くなることが幸せという時代は終わりつつある」
このお言葉に延命治療の在り方の課題も浮かびました。超高齢化に突入していく中で変わらざるを得ないというだけでなく、あるべき姿は何か、日本社会全体で本気で向き合っていくときにきていると強く感じています。
抑制が致し方ない常識になっている中で、「よい看護をしたい」という看護師さんの本来の願いを揺さぶりながら、患者さんの個別の気持ちや状況に向き合い、取り組まれる中で、どれだけ大きなお力を注ぎ奮闘してこられたことかと胸を打たれます。看護師のみなさんの意識が短期間のうちに変わり、ケアの内容が変わり、抑制が目に見える形で減少していき、チューブ自己抜去インシデントも変わらない。せん妄の頻度がケアの質によって変わってくることが数値で示されている。なんと素晴らしい成果でしょうか。
先生の講義動画を多くの病院で、医師や看護師の方々に見ていただきたいと思いました。
本来、医療の目的は何なのか、患者さんの全体像をみることができる看護師さんの存在がとても大きいことがわかりました。もし将来AIが発達して診断と治療を決める時代がきたとしても、AIは看護師さんの役割は絶対にできないですね。
話が少し変わりますが、地域医療計画の講義で、症状のある器質性疾患患者さんの精神科病棟での拘束に絞って、見てみました。以下の図は講義の先生が作られたものです。
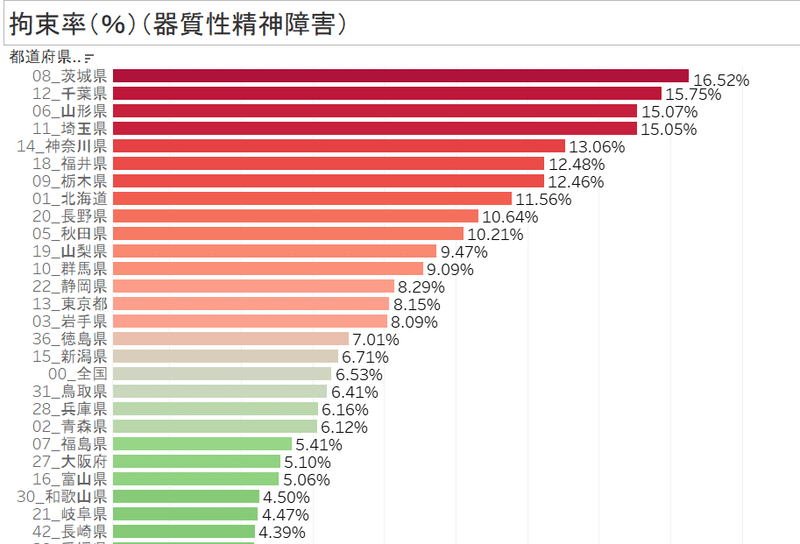
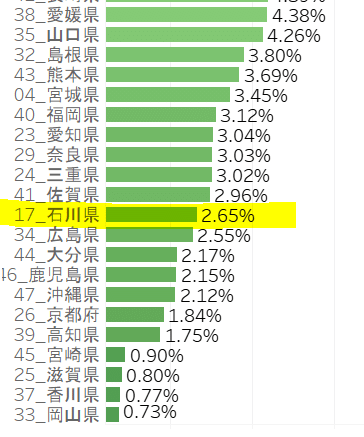
注)下の図が、続きとして、うまく貼り付けられません~
グラフから、拘束率は、地域差が大きいことがわかります。
地域差の要因が何かを検討するために、公開されている精神病床数、精神科医師数、認知症疾患医療センターの数などのデータを調べてみたのですが、関連はみられませんでした。看護師さんの体制を真っ先に探さす必要があり、身体拘束に対する意識の違いが一番の要因になっている可能性に気が付きました。
拘束率は東で多く、西で少ない印象です。石川県は、西の九州に挟まれて2.65%と低くなっています。小藤先生の金沢大学での身体拘束ゼロに向けた実績が、石川県全体によい影響を広げているに違いありません。西で少ない理由は、何でしょうか。1999年の福岡の「抑制廃止福岡宣言」が近隣の県によい影響を与えているからでしょうか。精神科病棟での抑制が少ない地域では一般病棟でも少ないのだろうか。いろんなクエスチョンが湧いてきました。
この記事が気に入ったらサポートをしてみませんか?