
リハビリスタッフによる聴診の重要性
急性期の患者様は、日々変化をしていきます。そんな中で、患者様の状態変化を評価する方法で、『聴診』があります。
今回は、聴診器の仕組みと聴診について話をしていきます。なので、新人さんや今まで回復期にいて、呼吸器疾患をみる機会がなかった方が対象だと思います。
1.聴診器の仕組み
〈聴診器の構造〉
聴診器は、患者様の状態把握に重要な役割を持っています。構造としては、チェストピース、チューブ、耳管部の3つから出来ています。
チューブに関しては、「太く」「硬い」ものの方が、雑音が入りにくく、呼吸音が伝わりやすいと言われています。

〈ベル型と膜型〉
チェストピースの形状は、ベル型と膜型(ダイヤフラム)の2種類があり、形も異なります。
ベル型では低音を、膜型は高音を聴取すると言われています。それぞれで音が異なる為、注意が必要です。


2.聴診器の使い方
聴診器は下記の図のように、上から下へ、左右対称に当てます。当てる位置は、頸部から順に聴診し、腹側に向かっていくことが基本となります。
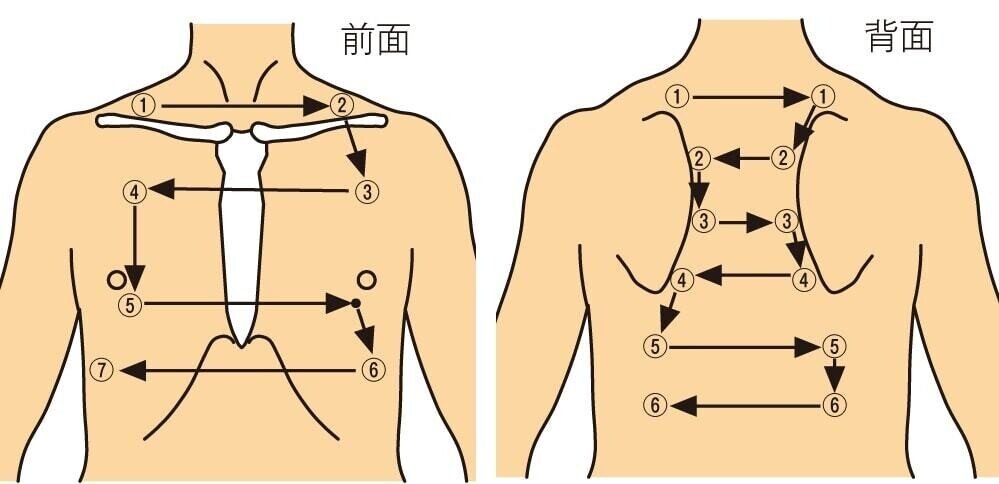
ただ、これ全てを聴診しようとすると、時間もかかりますので効率的とは言えません。そこで、私が思う『ここは聴いた方が良い❗️』というポイントを紹介します。
3.聴診のポイント
聴診のポイントはいくつかありますが、今回は簡単で、すぐに実行できるものを紹介しようと思います。


特に重要なのは、⑤⑥の背部です。ここは臥位姿勢が続いていると、肺胞が潰れてしまい『無気肺』となってしまうので、しっかりと聞く必要があります。
さらに、⑤は肺区画でいうとS10であり、誤嚥性肺炎の好発部位だと言われています。聴診音としては、吸気初期の低音(「プツッ」)から吸気終わりの低音(「パリパリ」)という断続性ラ音(水泡音)が聴取できると言われています。
不顕性誤嚥など、ムセが出にくい患者様に対しては、早期に発見できる可能性もあります。
4.最後に
聴診は急性期において、重要なアセスメントであり急変に気づくサインにもなります。聴くだけでなく、それが何を意味するのかを考える必要があります。
ある程度、技術や聞き分けも必要になりますが、まずは『正常音』から学ぶといいと思います。
今回も読んでくださり、ありがとうございます。
この記事が気に入ったらサポートをしてみませんか?
