
大腿骨近位部骨折術後のリハビリPart②
おはようございます(^ ^)
本日も臨床BATONへお越し頂き、ありがとうございます。
282日目を担当するのは理学療法士のゆーすけです。
大腿骨頸部骨折後、どのような理由で手術選択されたのかわからない人
「なぜ人工骨頭置換術ではなく観血的骨接合術が選択されたのか…。一般的な手術選択はどのようにされているのか…。術後リハビリで気をつけるべきことは…。」
こういった疑問にお答えします。
★はじめに
大腿骨近位部骨折でも今回は大腿骨頸部骨折の手術選択について考えていきたいと思います。
大腿骨頚部骨折は大腿骨頚部で起こる骨折であり、股関節を包む膜(関節包)の中で生じている。股関節付近で生じる骨折には大腿骨頚部骨折の他に大腿骨転子部で生じる大腿骨転子部骨折があり、合わせて大腿骨近位部骨折と呼ぶ。とされています。
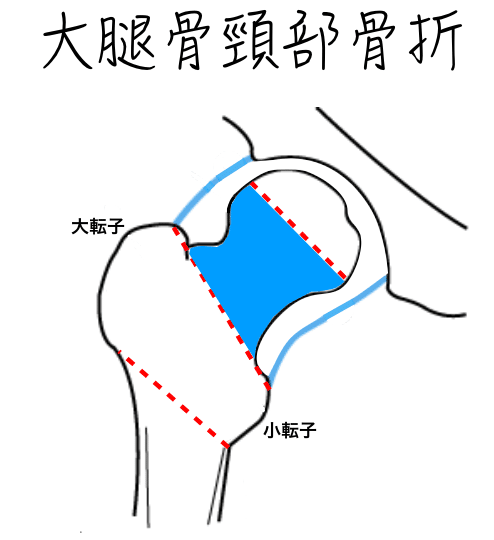
頸部骨折のメジャーな術式が下記3つになります。
①ハンソンピン
②CCHS
③人工骨頭置換術
術式には骨接合術と人工骨頭置換術の2種類があり、Garden分類により決定していくことが一般的です。

ステージ1、ステージ2では骨接合術が適応、ステージ3、ステージ4では人工骨頭置換術が適応になります。
どのように手術選択がされるのか
大腿骨頸部骨折における骨接合術後のリスクというと、大腿骨頭壊死が考えられます。なぜ骨頭壊死が起こるのでしょうか?
その理由は大腿骨頭に栄養する血管が影響しています。大腿骨頭に栄養する動脈として回旋動脈があります。この動脈は骨頭側ではなく遠位より骨頭に向かって走行しており、骨折の際にこの動脈が損傷を受けると骨頭側に栄養を送ることができなくなるので骨頭壊死が起こってしまいます。
骨折時に転位が大きいと回旋動脈が損傷を受けている可能性も大きく、仮に手術時に整復してアライメントを整えたとしても骨癒合が期待できない為、ステージ3やステージ4では人工骨頭置換術が選択されます。
転位型でも骨接合術が選択されるケースもある?
先程までの話の中で、転位しているケースでは主に人工骨頭置換術が選択されるのが一般的とお伝えしてきましたが、稀ににステージ3やステージ4の転位している骨折型でも骨接合術が選択されるケースがあります。
骨頭壊死のリスクがあるのになぜでしょうか?
それは年齢が若いケースです。大腿骨頸部骨折は高齢者の代表的な骨折になりますのでほとんどが60代以上で、私自身の感覚では80代や90代で多いように思います。40代で頸部骨折をされたケースを担当したことはありませんが、50代での頸部骨折は稀に遭遇します。
50代で転位型にあたる骨折の場合は人工骨頭と骨接合術で非常に悩ましいです。なぜかというと、人工骨頭置換術は術後の回復は早く50代で骨折前に元気に歩いていた場合は、術後も間違いなく歩いて元の生活に戻れます。しかし、人工骨頭というのは下の図を見て頂いたらわかるように、骨頭は金属物で臼蓋は自前の骨です。
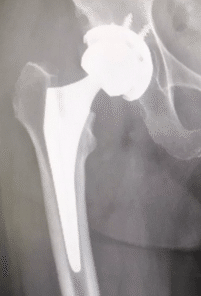
20年から30年経過すると金属と接触する骨の部分が金属に負けて、変形性股関節症へと進行する可能性があります。
50代で20年から30年経過した際にそうなればTHAをする必要があります。
逆に骨接合術ではそのリスクはありませんが骨頭壊死のリスクがあります。
手術決定までの流れを知る
このようなケースでは患者様や家族様にメリット・デメリットを説明した上で決定していくこともあります。
もし骨接合術を選択された場合、骨折から手術まで早ければ早いほうがいいです。なぜかというと骨折で変形した状態で留まっていると、骨頭に栄養する為に重要な回旋動脈が絞扼されてしまうからです。骨頭壊死のリスクを減らす為にはなるだけ回旋動脈の絞扼を整復にて解除する必要があります。
以上のことから情報収集の際にはレントゲンでの骨折パターン、手術までの期間を見ていきます。
リハビリ展開
転位型における骨接合術のケースでは最低でも3〜4週は免荷になることが一般的です。このケースでの骨壊死の確率は4〜5年以内に50%と言われています。元々の生活への復帰が目標ではありますが、同時に骨壊死の確率をなるだけ減らすように考えることも我々のミッションとなります。
ですので、今回お伝えするリハビリ展開はこれをしたほうがいいとうものではなく、このようなことは避けるべきが多くなります。
術後3〜4週の期間に絞って話します。
まずはSLRはてこの原理から支点となる骨頭への負担が高いため行いません。
骨折は回旋刺激に弱く、関節可動域訓練でも同様のことに気をつける必要があります。屈曲や伸展最終域での関節が締まった位置での回旋ストレッチは避けます。骨接合術でもスクリューが2本と3本では回旋への強度が異なり、3本ではより回旋に強いと言われているのでよっぽど股関節の回旋角度の制限が強くADLで支障をきたすようなケースでは参考にしてみてください。
この期間は基本的に下腿部中心の筋力維持増強訓練やmildな関節可動域訓練が中心となります。
さいごに
セラピストが手術選択し、実際に執刀することないのでここまで詳しく知る必要はないかもしれません。しかし、リハビリプログラムを組む上で今すべきではないことの理由や根拠づけ、医師や患者様と同じ方向を向いて進めていくために知っておく必要があると思い、今回このようなブログを書かせて頂きました。少しでも臨床へのヒントになれば幸いです。
最後までお読み頂きありがとうございました。
次回の臨床BATONは、一平さんです!
今回のテーマは「自宅内での歩行だけが移動ではない 〜四つ這い移動を見るためのポイント 下肢・体幹編〜」皆さんお楽しみに!それでは、一平さんお願いします!
ここから先は

臨床BATON 定期購読マガジン
全国展開している脳外臨床研究会に所属するメンバー達が、『臨床で起こる悩み』『臨床での気づき』を読者の皆様と共有し、知識と臨床を結び付けたい…
この記事が気に入ったらチップで応援してみませんか?
