
【理学・作業療法士向け】脊柱の総まとめ ”ココだけ”
「脊柱の構造」
・33個の脊椎で成り立っている。
▶︎頸椎(C)7、胸椎(Th)12、腰椎(L)5、仙椎(S)5、尾骨4
・脊柱は、S字状に弯曲している。
▶︎頸部・腰部は前弯(前方に凸)、胸部・仙骨部は後弯(後方に凸)。
▶︎弯曲があることにより、「たわみ」が生じ、衝撃吸収の機能が成り立つ。
▶︎適切なアライメント(配置)が崩れることにより、筋・靭帯に局所的な負担が増大し、傷害・疼痛の原因となりうる。さらには、肺が膨らむ胸腔体積が減少することにより、呼吸機能へ悪影響が生じる。
・身体を横から見た際の弯曲角度は、C1とC7がなす角度:30~35°、Th1とTh12がなす角度:40°、L1とL5がなす角度:45°とされる。
・横から見た際の重心線は、乳様突起・S2の前方・股関節やや後方・膝関節、足関節のやや前方を通る。
・アライメント不良の代表的な姿勢として、Sway backが挙げられる。

▶︎Sway back:脊柱の弯曲が減少した姿勢。骨盤後傾位、腰椎・頸椎前弯角度減少・胸椎後弯角度の増加した姿勢。いわゆる「猫背」。
▶︎腰部伸展筋群の過緊張、腹筋群の過度な伸張(筋力低下)を認めるケースが多い。
▶︎姿勢不良により、剪断力が増加する。
「脊椎の解剖」
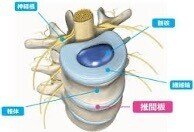
・椎体、椎間板、椎弓、椎弓根、上・下関節面、横突起、棘突起で構成。
▶︎椎体:大きな円筒状
▶︎椎間板:衝撃吸収剤。水分を豊富に含んだ円板状の繊維軟骨
▶︎椎弓根:椎体から突出し、横突起へ繋がる。
▶︎椎弓:横突起と棘突起の基部に繋がる。
▶︎上下関節面:facet joint(椎間関節を構成)
・椎間板は、髄核・線維輪・椎体終板で構成
▶︎髄核:中央にあるゼラチン状の組織。70~90%が水分
▶︎線維輪:線維軟骨が10〜20層をなして密集している。
▶︎椎体終板:椎間板へ栄養を補給している。
▶︎線維輪は、椎体終板に対し60°の角度で斜めに、且つ、各層の走行は、およそ直角に近い角度となる。これにより、外力に対する耐性を強化している。
※骨棘と椎間板変性疾患
・椎間板は脱水状態に陥ると、衝撃吸収剤や、各椎体間の隙間を作るという機能低下を引き起こす。脱水状態は、過剰な摩耗、炎症、加齢などが原因となる。そうなることで、ウォルフの法則に従い、骨棘が形成され、脊髄神経根の損傷になりうる。
☆ウォルフの法則:骨は高負荷で発達し、低負荷で吸収される。
「脊椎の運動学」
【頭頸部】
・頭頸部は、環椎後頭関節、環軸関節、C2〜C7までの頸部の関節の連結である。
・頭頸部は脊椎の運動の中で最も可動性が高いことが特徴である。
・頭頸部の屈曲45°〜50°・伸展80°。全体の25%は環椎後頭関節と環軸関節で生じる。
・環椎後頭関節が屈曲伸展を、環軸関節は回旋運動が行いやすいように形成されている。
▶︎軸回旋は、左右80°ずつで、眼球の可動性150°〜160°を加えると、体幹を固定しても360°近くに達する。
▶︎環軸関節での軸回旋可動域は、45°。環椎後頭関節は、頭蓋と一緒に回旋する。
・側屈は、左右40°の可動域があり、C2〜C7で大部分が生じる。
・椎間孔は脊髄神経の通路である。
▶︎屈曲により、椎間孔直径は増大し、伸展により減少する。
▶︎頸部神経根圧迫に対する治療として、頸部を軽度屈曲為にした状態で牽引する方法が広く用いられる。
▶︎頭部の前方突出姿勢:下位頸椎は屈曲、上位頸椎は伸展している姿勢。これに対する治療として、自動的な顎引きを行うことが効果的とされている。
【胸腰部】
・胸部と腰部が協調して動く(長座前屈)と、前方へ85°屈曲する。この内、約50°は腰椎で生じる。
▶︎腰椎の関節面が矢状面方向を向いている為である。
▶︎自由度の高い関節だからこそ、椎間板ヘルニアの高い発生率につながっていることが考えられる。
・胸腰部の伸展は、35〜45°である。
▶︎前縦靭帯の緊張と棘突起が接触することで制限される。
・左右40°回旋することができ、その大部分は胸椎で生じる。
▶︎腰椎の関節面は、矢状面を向いているため、回旋可動域が物理的に制限される。
▶︎腰椎は、屈曲を有利に行えるように、回旋可動域を犠牲にした形状といえる。
・胸腰部の側屈は45°可能である。
※髄核ヘルニア
・椎間板ヘルニアのうちで強い痛みを伴うものは、髄核が後方、または後側方に移動したもので、そこには、脊髄神経根がある。生じる放散痛や感覚麻痺は神経を椎間板が圧迫することにより生じる。
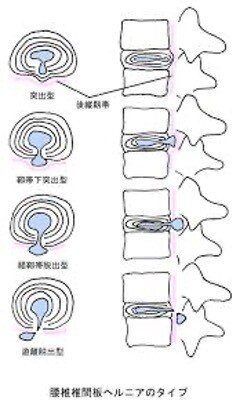
・椎間板ヘルニアは4種類に分類される。
▶︎膨隆:膨隆した髄核は線維輪内に止まるが、隆起した椎間板が脊髄神経根を圧迫する可能性がある。
▶︎突出:膨隆した髄核は椎間板の後縁まで達するが、線維輪の外層内に止まる。
▶︎脱出:線維輪が断裂し、椎間板から硬膜外へ髄核が完全に漏れ出る。
▶︎分離:髄核の一部や線維輪の破片が、硬膜外の空間に嵌まり込む。
・腰椎の伸展は、髄核の前方移動をもたらし、椎間孔を狭くする。屈曲は、髄核の後方移動をもたらし、椎間孔を広くする。
・髄核は流動体である。その為、脊柱の運動に応じて、圧力の少ない方へ移動していく。
▶︎脊柱の運動に伴い、髄核は自然に変位していく。しかし、長時間または、過度の圧迫が重なると、線維輪は崩壊し、髄核ヘルニアへ進行する危険性がある。
▶︎腰を丸く屈曲するような前屈みの姿勢は、腰椎の自然な前弯を減弱させ、慢性化すると、髄核の後方変位の危険性が高まる。
▶︎長期化すると、後方の線維輪の壁は伸張され、膨弱化する。
▶︎背臥位は、椎間板への圧力が最も小さい姿勢であり、髄核ヘルニアを発症した患者にとっては比較的楽な姿勢であるといえる。
・椎間板ヘルニア患者への理学療法では、脊柱の伸展を用いる。これは運動学的に後方へ変位した髄核を脊柱伸展することにより前方へ戻し、脊髄神経組織への圧迫を軽減させる為である」。
【骨盤前・後傾】
・骨盤と腰椎は連動して運動する。
▶︎骨盤が前傾すると腰椎は伸展、骨盤が後傾すると腰椎は屈曲する。
・狭窄症の患者に対し、骨盤後傾を促すことで椎間孔を拡大し脊髄神経根の損傷に関与する疼痛の軽減を図る。
・椎間板ヘルニアの患者に対し、骨盤前傾を促すことで腰椎前弯位を維持・増大させることで髄核の後方変位を防ぎ、神経の圧迫抑制を図る。
【腰仙関節】
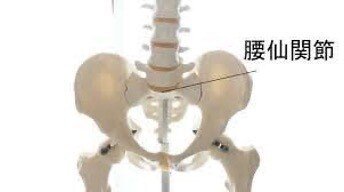
・L5-S1の関節。
・通常、腰仙角は40°。仙骨底が水平面に対して前方へ傾斜する。
・腰仙関節面は、腰椎が仙骨底を滑り落ちるのを防止しているが、それが、前方変位した病態を「脊椎すべり症」という。
【仙腸関節】
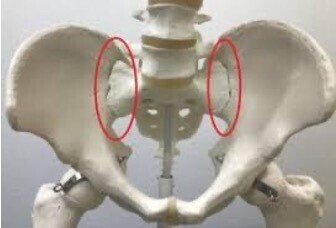
・仙腸関節の主な機能は、
「上半身から骨盤を通過する身体荷重をV字型の仙骨によって骨盤や下肢に分配すること」「下肢から伝わる力の向きを変えて仙骨、脊柱へ伝導すること」である。
・左右大腿骨、骨盤、脊柱の伝導経路をなぞると円状になり、骨盤輪という。
・仙腸関節はほとんど動かない。多くの靭帯により支持されている。
▶︎梨状筋、ハムストリングス、腹筋群の活動により安定化作用を受ける。
・可動性は、2°以下の回旋のみで、この回旋動作を前屈(うなづき)・後屈(起き上がり)と呼ぶ。
