
輸液療法の深掘り
普段の業務で何気なく使用している輸液ですが、なぜこの患者はこの輸液を投与しているのだろうと意識してみたことはありますか? 自分は恥ずかしながら就職して2年目の終盤まであまり意識せずに医師のオーダー通りに安全に投与することだけで一杯一杯でした。
しかし、今回後述する体液と輸液の関係性や輸液の選択を学んでからは、「この患者はこういう状態だからあえてこの輸液に変更したんだな」とアセスメントすることができるようになり、また一段と医療への関心が高まりました。現在、リーダーを取るようになり医師の指示の確認時などでもとても役立っています。毎日使う知識なので知っていて損はないでしょう。
そんな輸液の選択ですが、まずは体液の役割を把握する必要がありますので順を追って説明していきます。チャネルやらイオンやらおそらくみなさん苦手意識のある内容にも触れますが、後半はもうその辺を取っ払ってイメージだけで理解できるよう、まとめていきますので前半はサラッと流しても構いません。
体液の役割と輸液の目的
人体はおよそ60兆個の細胞から構成されており、その活動に重要な役割を果たしているのが、細胞内液や細胞外液などの体液です。細胞は、体内を循環する細胞外液から酸素や栄養素を受け取り、エネルギー消費によって代謝・産生された老廃物を体外に排出することで活動しています。細胞外液は、生命が発生した原始の海のなごりともいえるもので、0.9%食塩水に近い組成をしています。
細胞外液=内部環境と称されるように、その変化は細胞に大きく影響を与えます。つまり、生命を維持するためには、細胞外液の量と質を一定に保つこと(恒常性の維持)がとても重要になるのです。
従って、何らかの原因によって内部環境に変化が生じた場合は、速やかにそれを補正して正常な状態に戻していく必要があります。その方法として、血管から直接的に水・電解質、糖質などを投与するのが輸液療法です。特に細胞外液量の維持は循環の維持に重要であり、細胞外液量の増加は、浮腫や心不全、肺水腫、血圧の上昇などに、細胞外液量の低下は、循環不全、血圧の低下などに関係します。
輸液の目的は下記の4つが挙げられます。
1日の代謝に必要な水・電解質を補給する「維持輸液」
下痢や嘔吐によって喪失した水・電解質の不足量を補うために投与する「補充輸液」
高カロリー輸液剤、脂肪乳剤、アミノ酸輸液剤などの「栄養補給」
急変時などにすぐに薬剤を投与する為にルートを確保しておく「血管確保」
体液の分布について
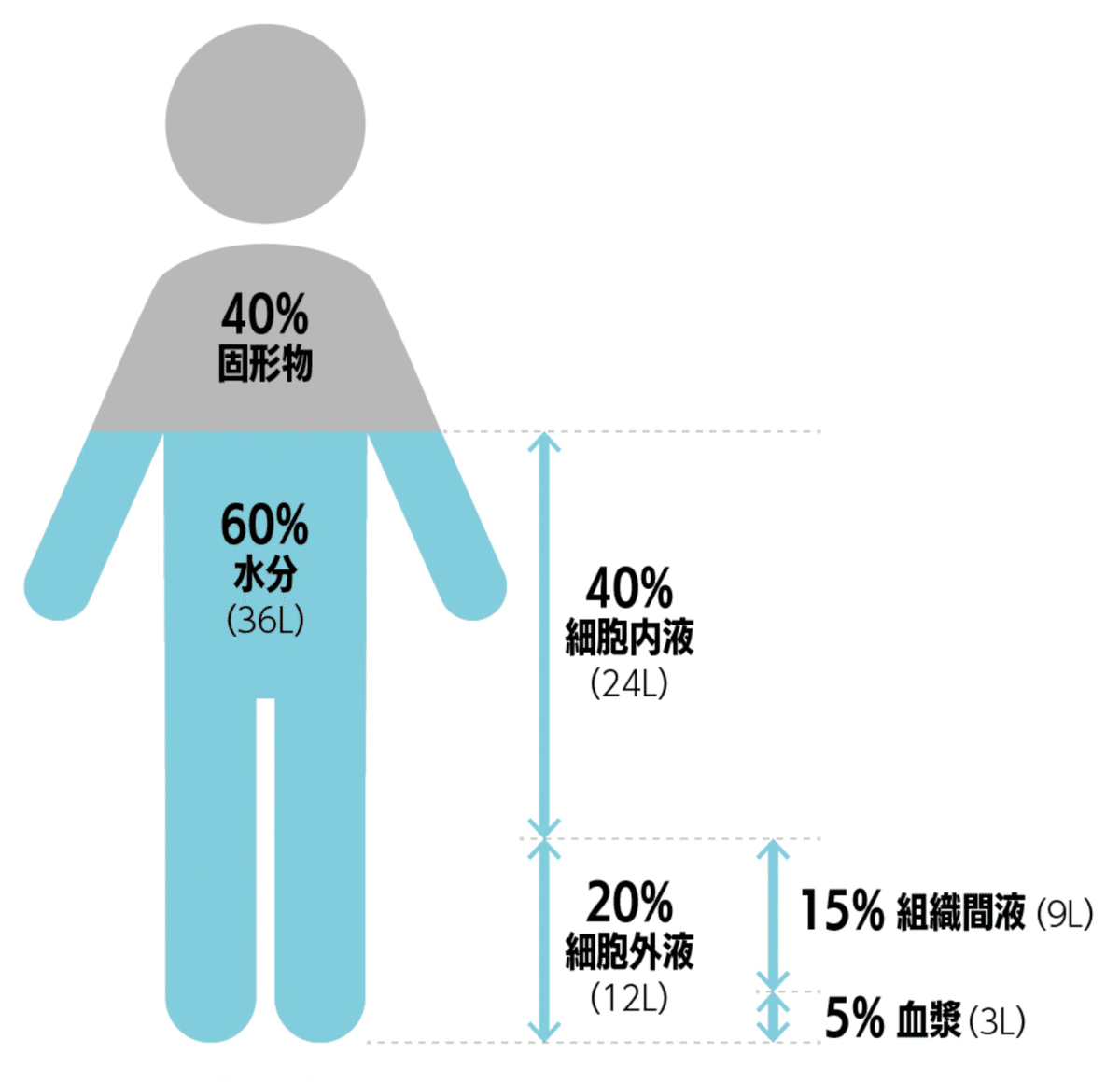
人体の約60%は水分 (体液) で構成されています。このうち、 約2/3が細胞内 (細胞内液) に、 約1/3が細胞外 (細胞外液) に分布しています。さらに、 細胞外液のうち、 約1/4が血管内 (血漿) にあり,残りが細胞と細胞の間の水分 (組織間液) として存在しています。
体重60kgの場合、 体液量が36Lで、 そのうち細胞内液が2/3の24L、 細胞外液が1/3の12Lとされています。さらに細胞外液量の1/4の3Lが血漿、 残りの9Lが組織間液として存在する計算となります。下図のようにイメージすると分かりやすいですね。我々のイメージする体内の液体といえば血液(血漿)ですがたった3ℓの血液で成り立っているんだと感動した記憶があります。
体液を調節する2つの受容体
体液量(Na量)は、具体的にどのような仕組みで調節されているのでしょうか。それは「浸透圧調節系」と「容量調節系」という2つの受容体によって行われます。いずれも腎臓が関与している調節系です。
まず、浸透圧変化に迅速に働くのが、Na濃度によって反応する浸透圧調節系です。浸透圧(Na濃度)に変化が生じると、その情報が視床下部に伝わります。浸透圧が上昇していれば抗利尿ホルモン(ADH)の分泌量が増加し、それが腎臓に作用して集合管からの水の再吸収が促進されます。再吸収された水によって体液中のNa濃度が薄められ、浸透圧は一定に保たれて正常化します。逆に浸透圧が低ければ、ADHの分泌は抑制されて、集合管からの再吸収を抑制することで浸透圧を一定化させます。
これに対して容量調節系は、体液量(Na量)の増減に反応します。水分量によってではなく、細胞外液のNa量を増減させることで調節を図ります。塩分を取りすぎるとむくむのはこのためです。この調節系に深くかかわるのがレニン・アンジオテンシン・アルドステロン系です。細胞外液の量が増加すると、頸静脈洞にある受容体がそれを感知し、アルドステロンの分泌を抑制、心房性Na利尿ホルモン(ANP)を増加させます。これによって腎臓でのNaの再吸収は抑制され、尿中へと放出されて、細胞外液のNaは減少し、体液量が一定化します。
浸透圧調節系は速やかに作用しますが、容量調節系の作用には多少時間を要するため、まず浸透圧調節系が働き、次いで容量調節系が働きます。体液量は、こうした2つの調節系によって一定に保たれています。
つまり何を言いたいかというと、下記の2点のポイントだけなんとなく把握しておいて下さい。
浸透圧調節系
→Na濃度に反応=水分摂取量の増加/減少、集合管からの水の再吸収を促進/抑制することで体液量(Na量)を一定化容量調節系
→Na量に反応=尿細管からのNaの再吸収を促進/抑制することで体液量(Na量)を一定化
in/outバランスについて
体液の基本がわかったら、次はin/outバランスについて学びましょう。輸液ケアを行っているときに欠かせない観察項目が、in/outバランスです。in/outバランスは、水分の摂取量と排泄量がほぼ等しいことで保たれます。つまり、バランスを保つためには、排泄量を下回らないだけの水分摂取が必要ということになります。
電解質も体内水分と同じように、尿などで排泄される電解質の量を下回らないだけの摂取が必要となります。例えば、尿量が少なすぎる場合、循環血液量が減少していることが考えられます。このように、in/outバランスを見ることで、患者さんの状態を類推することができます。
体内水分のin/outバランスは、水の摂取量と排泄量が同じ(ゼロバランス)であることで保たれます。つまり、そのバランスを保つために必要となる最小水分量は、その1日の排泄量を下回らない量ということになります。
ただし、体内には細胞がエネルギー代謝などを行う際に生じる代謝水(体重当たり5mL)があるので、その分を差し引かなければなりません。したがって、1日の必要水分量は、
尿量 + 便 + 不感蒸泄 - 代謝水
によって求めることができます。
一般に身体機能に異常がない人の場合、1日の排泄量は、尿量1,500mL、便200mL、不感蒸泄900mLといわれています。これを代謝水350mLとして上記の式に当てはめると、
1,500+200+900-350=2,250
よって1日に必要な最小水分量はおよそ2,250mLということになります。
ただし、1日の水分排泄量は患者さんの状態によって異なり、算出にはそれを考慮する必要があります。
例えば、発熱や高温環境により不感蒸泄量が増えたり、喉頭の疾患や意識障害により十分な飲水が行えずに経口摂取量が減少したりするからです。なお、便については測定が難しいので100~200mLとし、不感蒸泄については次の式で概算を求めることができます。
成人の場合:15 mL×体重kg
15歳以下の場合:(30-年齢)mL×体重kg
輸液製剤の種類
様々な輸液製剤が世に出回っていますが、 基本的には生理食塩水と5%ブドウ糖液の2つを混合したものと理解すれば良いです。生理食塩液と5%ブドウ糖液の大きな違いは、 投与後の体液分布が異なる点です。
等張液輸液と低張液輸液
生理食塩液等の細胞外補充液を等張液輸液と呼ぶ一方、 細胞外液よりもナトリウム濃度がより低いものを低張液輸液と呼びます。
これは生理食塩液と5%ブドウ糖液の2つを混合して作られ、 その比から1号液~4号液と呼ばれています。生理食塩液の割合が大きい1号液は細胞外へ、 5%ブドウ糖液の割合が大きい4号液は細胞内への水分補給効果が大きくなります。
等張液 (細胞外補充液)
ショックなど相対的な血漿量減少が疑われる際の第一選択となる。1号液 (開始液)
細胞内か細胞外脱水かの判断に迷う際に始めるのに適切で、 開始液と呼ばれる。 カリウムを含まないため腎不全患者や腎機能不明の緊急時でも使いやすい。2号液 (脱水補給液)
細胞外にも十分に分布する一方、 カリウムやマグネシウムなど細胞内の電解質も一定量含む。3号液 (維持液)
前述した通り維持輸液として適した水分、 電解質組成であり、 1500~2500mlの投与で健常人の一日必要量を補える。4号液 (術後回復液)カリウムを含まないため、 腎不全患者の維持輸液などに適している。

ここまでは教科書的なものなのでよく目にするかと思いますが、要するに「どこに輸液を分布させたいか」「どの電解質を補正したいか」の2つのポイントを押さえればある程度の輸液は選択できるかと思います。
輸液の分布の特徴
前述した通り、輸液の軸となる生理食塩水と5%ブドウ糖液の2剤の特徴について踏まえながら輸液の分布について説明していきたいと思います。
生理食塩液は「細胞外」のみに分布
生理食塩液は細胞外液とナトリウム濃度がほぼ同様であり、 等張液輸液と呼びます。等張液輸液は細胞内には移動せず、 細胞外に留まるため細胞外補充液とも呼ばれています。つまり、 1/4は血漿に、 残りは組織間液へ移動するということです。例えば生理食塩液を1L投与すると、 血漿として1/4の約250mlが血管内へ移動し、 残りは組織間液へ移動することになります。(図2)
細胞外補充液には、 生理食塩液以外にリンゲル液、 乳酸リンゲル液,酢酸リンゲル液,重炭酸リンゲル液などがあり、これらはカルシウムなど他のイオンやアルカリ剤も含み、 より生理的な細胞外液成分へと近づけることを目的に開発されました。
5%ブドウ糖液は「全体」に分布
5%ブドウ糖液に含まれるブドウ糖は、 血管内ですぐに代謝されるため、 溶質を含まない自由水として考えることができます。自由水は血管内から細胞内まで全体に均等に行き渡ります。
したがって細胞内に2/3、 細胞外に1/3が入り、 血管内には1/12 (1/3×1/4) が留まります。例えば1Lの5%ブドウ糖液を投与すると、 血管内に1/12の約84mlが分布し、 残りが組織間液、 細胞内液へと移動することになるります。(図2)
ここで、なぜ真水でなくて5%ブドウ糖液なのかと疑問に思った方は鋭いです。ですが、真水を血管へ投与した場合は血液の浸透圧が急激に下がり、 赤血球内に水が移動し、溶血が起こってしまうためなのです。

なんとなくイメージがつきましたでしょうか?私は次の松山赤十字病院が出している3枚の図を見てようやくイメージできる段階まで辿り着きましたので、参考までに引用させて頂きます。



電解質補正とは?なぜ重要?
電解質とは、水などの溶媒に溶解した際に、陽イオンと陰イオンに電離する物質のことで、ナトリウム(Na)、カリウム(K)、カルシウム(Ca)、マグネシウム(Mg)、リン(P)、クロール(Cl)、重炭酸(HCO3–)などがあります。
これらは主要ミネラルとしても重要で、身体の機能の維持や調節など、生命活動に必要な役割を果たすために、体内にある一定の範囲内で保持されています。ところが、さまざまな理由で過不足が生じ、その恒常性が破綻すると、「電解質異常」が起こります。
電解質異常は、臨床のあらゆる場面で遭遇する病態であり、重症例では致死的不整脈など、生命を脅かすことも少なくありません。さらに最近は、高齢者の増加、心血管障害や悪性腫瘍の増加、薬剤の影響、サプリメントの乱用などにより増加傾向にあります。
電解質異常を早期に発見し、適切に治療することは非常に重要なことです。
Na(ナトリウム)
細胞外液の主要な陽イオン。Naの増減はClとともに細胞外液量の増減を意味します。
体液の浸透圧を一定に保つ働きがあり、血圧の調整系と密接に関係しています。神経や筋肉の刺激伝達を助け、酸塩基平衡の調節を行います。
K(カリウム)
細胞内液の主要な陽イオンで、Naとともに体液の浸透圧や酸塩基平衡の維持に関与します。特に心筋の収縮など、神経や筋の活動に重要な働きをしています。
Ca(カルシウム)
体内で最も多く存在するミネラルで、骨や歯の構造と機能を支えます。細胞膜を安定させ、心筋や骨格筋の収縮を促します。骨で貯蔵できるので、ある程度不足しても骨が溶けることで供給することができます。
P(リン)
細胞内液にある主要な陰イオン。Caとともに、骨にヒドロキシアパタイトという形で蓄積します。細胞膜や骨の構成に不可欠で、糖代謝に必要な電解質でもあります。
Mg(マグネシウム)
体内で4番目に多い陽イオン。炭水化物が代謝する場合の酸素反応を活性化したり、蛋白合成などの働きをしています。Caとともに骨や歯の主要なミネラルです。
Cl(クロール)
細胞外液の主要な陰イオンで、体内の陽イオンとの結合で重要な化合物となります。Naを中和して、水分バランスの維持に関与します。また、Clが110mEq/l以上であればアシドーシスが、96mEq/l以下ならアルカローシスが推測されるなど、酸塩基平衡状態をみる指標になります。
おわりに
今回は輸液療法に関して自分が勉強した中で最もイメージしやすかったものを引用させて頂き、まとめてみました。ご参考になれば幸いです。
引用・参考
この記事が気に入ったらサポートをしてみませんか?
