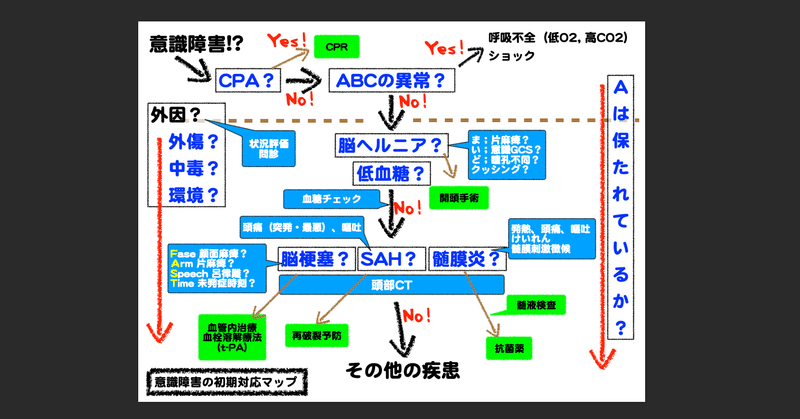
記事一覧
2020/07/18ショックかもと思ったら
血圧があまり低くなくても油断しないショックとは「血の巡りが悪くなって細胞が酸素不足で困ってる」ことだ。それっぽくいうと「全身の臓器灌流が低下して細胞の酸素需要が満たされない」状態だ。決して「血圧が低いこと」ではない。なので、顔色不良・めまい・頻脈・末梢冷感などで「ショックかも?」と思ったとき、「血圧がさほど低くないから」といって油断してはいけない。そのままショックとして対応を継続すべきだ。
太い
2020/07/09けいれんをみたら「まず
「けいれん!けいれん!」『セルシン®もってきて!』
これでいいのだろうか?
まず「VFかもしれない」と思うけいれん→セルシン、けいれん→脳疾患、と最初に考えてはだめだ。大抵はそうだが、突然倒れてけいれん、などのシチュエーションでは、心室細動VFなどの致死性不整脈が起きて脳血流が完全に途絶え、その症候としておこったけいれんの可能性がある。脈拍の評価やモニター装着を。
ちなみに、心停止でなくても
2020/07/06上級医と連携するときはいつも
忙しそうでも話しかけるあなたの抱えている仕事と、上級医が抱えている仕事のトリアージは、上級医にしかできない。もしかしたら一言で終わることかもしれないし。また、立場上、上級医に承認をもらわないといけないなら話しかけるところまでは自分の責任です。声掛けにくいときの裏技は「視界に入って熱視線を送りながらウロウロする」です。
通りすがりのちょろ報告相談がなくても上級医とすれ違うときに「こんな患者さんみて
2020/07/05看護師と連携するときはいつも...
名前を呼び、覚える「看護師さーん」では連携に限界あるよね。名前を覚えて呼ぶのでなく、名前を呼ぶように気をつけることで覚えられる。
ツッコミはまず受け止める看護師、特にベテラン看護師さんの「なんかおかしい」は大概あたる。「この患者さんほんとに帰していいの?」「この検査、ほんとにいる?」「この薬、量がなんか間違ってない?」。まずは一回受け止めること。
お願いの目的をはっきり医師の決断に基づいて、各
2020/07/03診断するときはいつも…
ゴミ箱診断が口から出るとき、悪寒を感じよ
鼻汁・咳がない発熱 →「風邪」と説明しない強い咳メイン、咽頭痛だけでは風邪とは言えない。鼻汁・咳嗽・咽頭痛がそこそこのバランスで存在することを確認。尿路感染症や感染性心内膜炎は局所症状に乏しいこと=発熱だけが全面に出ていることが多い。
下痢がない嘔吐/腹痛 →「腸炎」と説明しない下痢がない腹痛に、下痢がない嘔吐に「腸炎」という診断を下し訴訟になったケー
2020/07/02カルテを書くときはいつも…
顔を見ながら書く(打つ)患者さんの顔を見つめたままカルテを書けるように。ブラインドタッチがQOLをあげる。できない人はまずブラインドタッチの練習を。
テンプレ大活用 ※注意もあるチェックリスト的機能もある。質問項目漏れにもなる。けど、テンプレを貼って満足してしまうこともある。「所見なし」が書かれているテンプレを使うと、嘘を書くことにもなる。テンプレは便利だが、使うなら必ず所見を書くこと。
相談
2020/07/01問診するときはいつも…
主訴に注目し続ける診療途中から主訴じゃない症状や偶発的に発見された検査の異常値にひっぱられ、最終結論や治療方針が主訴と関係ないものになることがある。そうならないように注意。常にプロブレムリストの最上位に主訴を。バイタル不安定な場合はこの限りではない。
解釈モデルを捕らえろ「いつもと違う」を無視するな
(研修医向け)
「ER研修で最高のスタートを切るための7つのコツ」
1 患者に向き合うときはい
2020/06/30診察開始時はいつも…
入院しそうかどうかを考える
歩けない/食べれない→入院「急に」「新たに」歩けない、食べれない、かつ短期回復が予想されない患者さんは、診断によらず、診断がつかなくても入院がよい。特に高齢、DMなどの基礎疾患ありであればなおさら。
バイタル異常→入院特に「酸素必要なら帰れない」は最初に身に染み込ませるべきルール
謎の強い症状→入院ある程度検査すると、強い症状が残っていても帰宅判断になりやすい。診
2020/06/29患者に向き合うときはいつも…
傾聴まずは30秒。「今日はどうされましたか?」Open-ended Questionのあと、30秒全力で聞こう。医師は平均21秒で話を遮る。30秒で平均超えだ。傾聴のコツは、目を見る。ハラを見せる。頷く。メモる。
共感共感は示すもの。相手に届けるメッセージだ。内的なものではない。「あ、この人はわたしの感じたことに共感してくれた」と相手に思われなければ意味がない。適切なタイミング、表情、声で「おつ
2020/06/17 失神
本当に失神か?意識障害やてんかんと区別する
検査異常なし≠大丈夫な失神。
危険な失神の特徴が「ない」ことを確認する
2020/06/16時間軸を捉える質問
何をしているときに痛くなりましたか?
いつまで大丈夫でしたか?
2020/06/13 緊急時の15秒ABC
Airway 気道: 口から漏れ出る音を「聴く」
Breathing 呼吸: 首と胸の動きを「視る」
Circulation 循環: 手の冷たさ湿りと脈の強さ速さを「触れる」
2020/06/11頚椎CT
おじいおばあはコロンでポキン。高齢者は軽微な頭部顔面外傷でも頚椎損傷につながる。折れてると思ってみる。
「まず」椎体全面の軟部組織チェック。わすれやすいが、わかりやすい。
椎間≠関節。矢状断で両側関節突起の並びをみる。亜脱臼はここしかわらない。
横突起骨折→椎骨動脈損傷まれだけどCritical。要チェック。
2020/06/09ERからの帰宅説明
軽症と判断したからには未来予測を伝える◯◯は否定できない、は何も説明していない確定診断できなくていい。次に繋げる。
2020/06/05めまい
耳と脳”以外”を意識する明らかなBPPVを、Hxでひろい、Pxで決める!中枢性の可能性を上げる情報をキャッチする