医療とAI
はじめに
2000年代より機械学習をベースとした人工知能(AI; Artificial Intelligence)が大きく発展し、人間の知能を上回る成果を示したことから医療応用への期待が高まっています。最近ではChatGPTに代表される生成系AIが注目を集めており、医療分野でも医師国家試験に合格するなどの実力が示されました[1]。
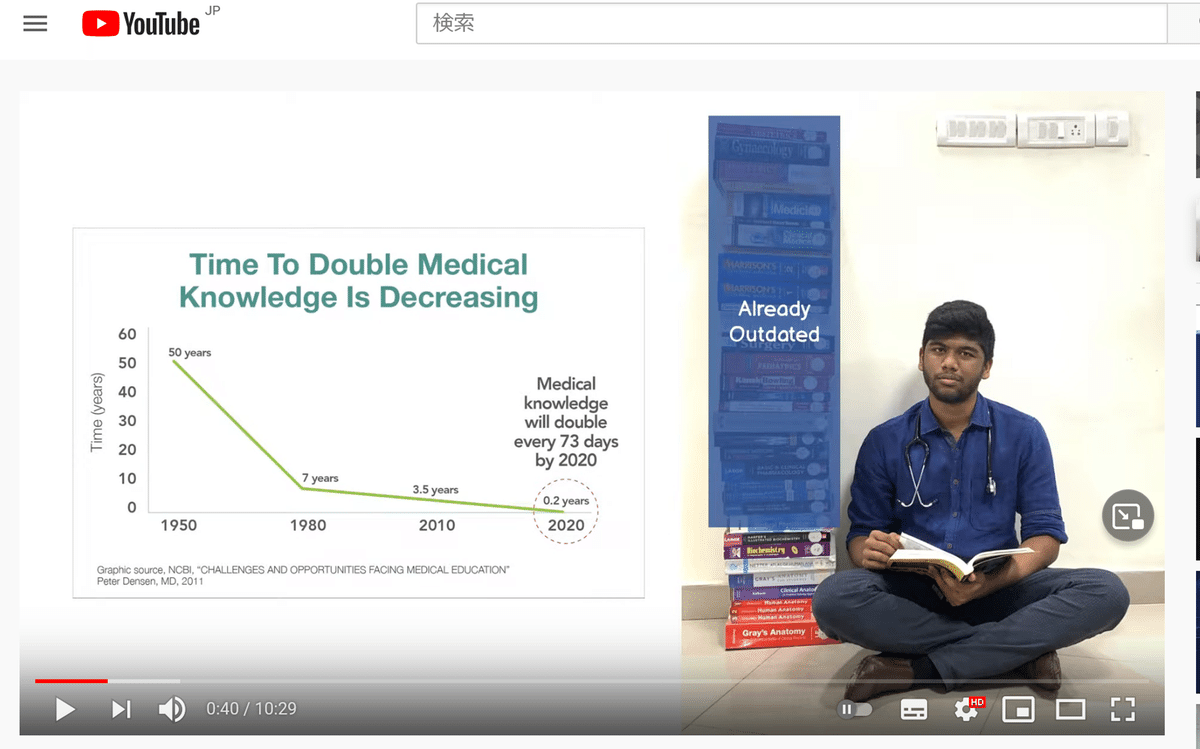
医療においてAIが期待される背景は2つあります。医療の高度化に伴い安全で効率の良い医療が求められ、AIがそれに資するだろうとう期待が1つ。もう一つは医学の進歩によるものです。医学とそれを取り巻く技術の進歩は著しく医学知識が2倍になるまでに1950年ごろは50年かかっていたのが、2020年では0.2年(73日)に短縮されると2011年時点で予測されていました[2]。医学生が学んだことの大部分は卒業するまでに時代遅れになってしまうという厳しい予想です(図1)。
検査技術が進歩したことにより生体から多くのデータを取ることもできるようになりました。1990年代では5cm刻みであったCTの撮影間隔も今では0.5mm単位となり解像度も上がりました。撮像される画像の精度が高まったことから診断精度も高まったことは喜ばしいのですが、一方で、検査に要求される水準が高くなったこと、見るべき画像の量が増えたことにより医師の負担も増えています。
個人のゲノムデータを元にしたゲノム医療、個別化医療も現実化してきましたが、ヒトのゲノムデータはATGCの文字列に変換して3GBytes程度あり、疾患に関連する部分だけに絞り込んでも膨大な量となります。医師がそれらのデータを把握するためには何らかの解析ツールが必要ですし、AIによる支援が求められる分野です。
これまで述べたように、医学の進歩により人間が学習するスピードを上回る医学知識が生み出されるようになり、技術の進歩により人間が処理できる量の限界を超えて生体データが集まるようになってきたため、AIによる臨床支援は必然と言える状況になってきています。医療分野にAIが入っていくことについての疑念や不安の声も出ていますが、私はこれからのよりよい医療につながると期待しています。
本稿では医療とAIのこれまでを振り返り、今の機械学習をベースとしたAIの特徴とこれからの医療への応用について概説します。
AIの定義
AIの定義は実は難しいものです。医療情報学会の質疑応答で演者が困窮しているのを見かけましたが、助け舟を出せなかったのを今でも悔やんでいます。
初期のAI研究で第一人者であるJohn McCarthyは"What is Artificial Intelligence"[3]というエッセイで以下のように回答しています。
Q. What is artificial intelligence? (人工知能とは何でしょうか?)
A. It is the science and engineering of making intelligent machines, especially intelligent computer programs. It is related to the similar task of using computers to understand human intelligence, but AI does not have to confine itself to methods that are biologically observable.(知的機械、特に知的なコンピュータ・プログラムを作るための科学であり工学です。人間の知性をコンピュータを使って理解するのと同じような作業ですが、AIは生物学的に観察される方法に制限されません)
Pearson EducationのArtifitial Intelligence, the third editionではHumanly(人間らしさ)/Rationally(理性的)とThinking(考える)/Acting(行動する)の2つの次元で4類型のAIを示し、一言で言えば"rationality"(理性)であるとしています[4]。そもそも人間の知能や理性を定義するとなると哲学的に過ぎますので、本稿ではAIを「知的判断を実行する(しているようにみえる)コンピュータプログラム」という程度に定義して、「医療において臨床診断や治療方針の決定の助けとなるコンピュータプログラム」を医療用AIと定義することとします。
医療とAIのこれまで
医療用AIの研究は1960年代に始まります。1970年代に開発されたLispによる推論エンジンをベースとしたMYCINは当時のAIとしても代表的なものでした[5]。MYCINは質問を重ねて感染症を診断し、最適な抗生物質を提示することができました。日本でもPrologを使ってルールベースの推論エンジンを使って看護師の勤務割当を行うAIが開発されたりしました。心電図の自動診断もこの時期に開発され、1970年代から1980年代にかけて商品化されました。白血球の自動分類も1970年代から開発が進み、1980年代から90年代にかけて商品化されました。2011年にアメリカのクイズ番組で人間を上回る解答精度を示したIBM Watsonは日本でも白血病のサブタイプを10分で診断し、治療方針の変更につながったと話題になりました[6]。和歌山ヒ素中毒事件で中学生が使って病名をあてた鳥越恵治郎先生の「病名思い出しツール」は日本で開発されたAIの一つです[7]。
しかし、ルールベースの推論エンジンによるAIを医療に応用するには数多くの論文を読み込んで、診断や治療についてのルールをコンピュータにわかるように設定する必要があり、膨大な時間と労力がかかりました。ほぼ1人の医師をAIの「教育係」として専任させる必要があることから、せっかくAIを導入してもやめてしまったという事例もありました。一部では今でも使われていますが、あまり成功したとは言い難い状況ではありました。
AI研究には医学の影響もあります。神経回路を模したパーセプトロンをつないだニューラルネットワークはその代表的なもので、1960年代にブームとなりました[8]。しかし、ニューラルネットワークを実用化するには膨大なデータと計算量が必要でしたので、その時代のコンピュータでは実用範囲が限られていました。2000年代に入り、インターネットを使って膨大なデータ収集ができるようになり、コンピュータの性能も向上したことでニューラルネットワークを多層的に重ねたディープラーニングが優れた性能を示すことが示されてきました。現在主流となっているAIはこのディープラーニングによる機械学習をベースとしています。
ルールを積み重ねて演繹的に答えを導き出そうとするルールベースのAIとは異なり、機械学習によるAIは大量のデータを統計学的に処理して帰納的に答えを導き出します。
機械学習をベースとしたAIは医療において画像解析でまずその精度が実証されました。単純X線写真やCTでのがんや肺炎の検出、病理診断などで高い精度が示されました。英語や日本語といった自然言語の処理はAIにとって難題ではありましたが、大規模言語モデルの登場で一気に研究が進み、冒頭に示したように医師国家試験に合格するレベルとなっています[1]。
医療とAIのこれから
冒頭に述べたように医師の業務量、学習量は人間の域を超えつつあり効率化が求められています。AIの活用を含めたDXは現場の負担を減らして効率の良い医療を提供することが期待されています。医師の勤務時間のうち44%は電子カルテでの作業に当てられているという報告もあり[9]、その時間を短縮できれば医師の負担も減るでしょう。AIが膨大な医療データを処理して診断や治療の補助をしてくれるのであれば、医師にも患者さんたちにも大いにメリットがあります。
一方で、医師や看護師の仕事が奪われるのではないか、AIによる判断ミスで医療事故が発生するのではないかという心配もあります。しかし、心電図の自動判断によって、心電図検査に関わる作業量は減ったとしても失業した臨床検査技師や循環器内科医はいませんし、心電図の自動判断を治療に応用したAEDで問題になるほど事故が頻発しているとも聞きません。私にとってもなじみ深い血液内科でも、血球の自動計測、白血球の自動分類は便利ですが、それでも、顕微鏡をのぞかないとわからないこともまだあります。
私が研修医になったばかりの頃は、心電図の自動判断について「嘘ばかりで信頼できない」と真っ向から否定する先輩医師もいた一方で、「大学講師レベルの診断能力がある」と一目置いて信頼する先輩医師もいて評価が人によって揺れていました。感度・特異度といった数値で示される診断精度が一般的な「肌感覚」として医師に定着するまでには10年以上はかかったと思います。現在のAIは心電図などの特定の検査(あるいは検査の組み合わせ)データからもっともふさわしい診断を提示しますが、臨床現場では心電図で判断できなければエコーなど別の検査を行うことで精度を高められます。あらゆるデータに総合的に対応して、人間の判断を上回る汎用人工知能(AGI; Artificial General Intelligence)が登場するまでは、AIの診断をもって確定診断とするか、追加の検査を行って精度を高めるべきかは医師の判断に委ねられるでしょう。AGIについての研究も進められており、AIが扱えるデータの種類も量も増えつつありますが、それを実現するためにはまだ課題が多く残されています。
機械学習ベースのAIも医療にどんどん組み込まれていくことでしょうけどもそれが臨床現場に馴染んでそれぞれの医師が「肌感覚」で使いこなせるようになるまでは時間がかかると思います。
最後に、「医師を置き換えるだけのAGIは今後20年は実現しないだろうし、AIが医療に取り込まれて便利になったとしても業態的変化を起こすほど劇的な変化は起こらないだろう」という私の予測をクラークの第1法則と合わせて提示して、本稿を終えたいと思います。
When a distinguished but elderly scientist states that something is possible, he is almost certainly right. When he states that something is impossible, he is very probably wrong.
(傑出しているが年長の科学者が可能であるというのであれば、それはおそらく正解である。しかし、その科学者が不可能であるというのであれば、それは間違っているであろう。)
参考文献
Tanaka Y, Nakata T, Aiga K, et al., Performance of Generative Pretrained Transformer on the National Medical Licensing Examination in Japan, PLOS Digital Health, 2024, https://doi.org/10.1371/journal.pdig.0000433
Densen P. Challenges and opportunities facing medical education. Trans Am Clin Climatol Assoc. 2011;122:48-58. PMID: 21686208; PMCID: PMC3116346. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3116346/
McCarthy J, "WHAT IS ARTIFICIAL INTELLIGENCE?", http://www-formal.stanford.edu/jmc/whatisai/whatisai.html
Russell S, Norvig P, Artificial Intelligence, A Modern Approach, third edition, Pearson Education, 2016.
Buchanan BG, Shortfile EH, Rule-Based Expert Systems:
The MYCIN Experiments of the Stanford Heuristic Programming Project, Addison Wesley, 1984, https://people.dbmi.columbia.edu/~ehs7001/Buchanan-Shortliffe-1984/MYCIN%20Book.htm産経新聞、「人工知能、がん治療で助言 国内初か 白血病のタイプ10分で見抜く」、2016年8月5日、https://www.sankei.com/article/20160805-OGVLJRBJRRPKJGOQBVDGCDYIZU/
鳥越恵治郎、他: 内科領域におけるコンピュータ診断の試み. 日本医事新報 No. 3131:29-31. 1984.
Minsky M, Rapert S, Perceptrons: an introduction to computational geometry, The MIT press LTD, 1969.
Shuttle F, Fry Y, Death By 1,000 Clicks: Where Electronic Health Records Went Wrong, Fortune, 2019, https://kffhealthnews.org/news/death-by-a-thousand-clicks/
