
削らないむし歯。
「検診ではむし歯と言われたのに、歯医者さんに行ったらむし歯じゃないと言われた」というような話を聞いたことはありませんか?
「前の歯医者さんではむし歯はないと言われたのに、次に行った歯医者さんでは何本もむし歯だと言われた。」というようなこともあるかも。
なぜこのようなことが起きるのでしょう?
一般の方が思い浮かべる「むし歯」と歯科医療従事者が思い浮かべる「むし歯」にはギャップがある。
一般的には「むし歯(う蝕)」というと、穴があいていて削って詰めなければいけないものを想像すると思います。
しかし歯科医療従事者の間でいう「むし歯(う蝕)」とは、穴があく前のものも指します。
たとえばこの歯。

・・・え?どこにむし歯があるの?と思うかもしれませんね。
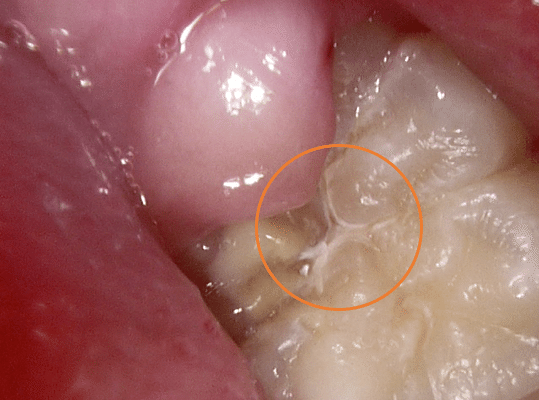
この部分です。
他の部分よりも白く濁っています。
歯科医療従事者であれば、すぐ左下にあるクリーム色のエナメル質形成不全にも気づくかもしれませんね。こちらはむし歯とは異なります。
黒くないむし歯がある。
むし歯というと黒いものを想像するかもしれませんが、初期のむし歯はこのように白く濁った状態で見つかります。
歯科医療従事者は気づけても、患者さん自身はほとんど気づけないでしょう。
さらにいえば、歯科医療従事者でも気づけないプロセスがこれよりも前にあるのです。
糖質を含む飲食物を摂取すると、口腔内の細菌が代謝して有機酸を出して、歯からミネラルが溶け出します(脱灰)。通常であればこれを唾液が修復して元通りになる(再石灰化)のですが、脱灰のほうが優位になると修復しきれずに徐々にミネラルが溶け出したままの状態になり、歯の結晶構造が粗くなり、光の乱反射によって白く濁った状態に見えてきます。そこで初めて歯科医療従事者も「むし歯」として認識できるわけです。
なお、一般的には白いむし歯のほうがその後進行する可能性が高く(活動性)、黒いむし歯のほうが進行しない可能性が高い(非活動性)ことが多いので、見た目は多少気になっても削らないほうがよいことも多くあります。
この初期の状態をしっかり捉えるには、歯面をしっかりきれいにして乾燥させて明るい環境で、できれば拡大鏡などを用いてしっかり観察する必要があります。

このように唾液がついたままであったり、プラーク(歯垢)がついたままでは正確な評価はできません。
「検診」はスクリーニング。
しかしながら学校検診のような場では多くは汚れたまま、乾燥できずに観察することになります。
正確な評価が難しいので、疑わしい場合は「CO(要観察)」とし、歯科医院でしっかり検査をしてもらうよう促すことになります。
こういう状態のときは多くの場合、削って詰める必要はありません。
しかしこれを「むし歯」とするのかしないのか。
ここにギャップが生まれてしまいます。
歯科医療従事者にとっては「むし歯」なのですが、患者さんにとっては症状はないことがほとんどですし自分ではパッとみただけではどこが悪くなっているのかが分からない。
検診では「むし歯」とされているのに、歯医者さんに行ったら「削らなくても大丈夫」と言われる。
これが冒頭の「検診ではむし歯と言われたのに、歯医者さんに行ったらむし歯じゃないと言われた」という状況を生んでしまうのだと思います。
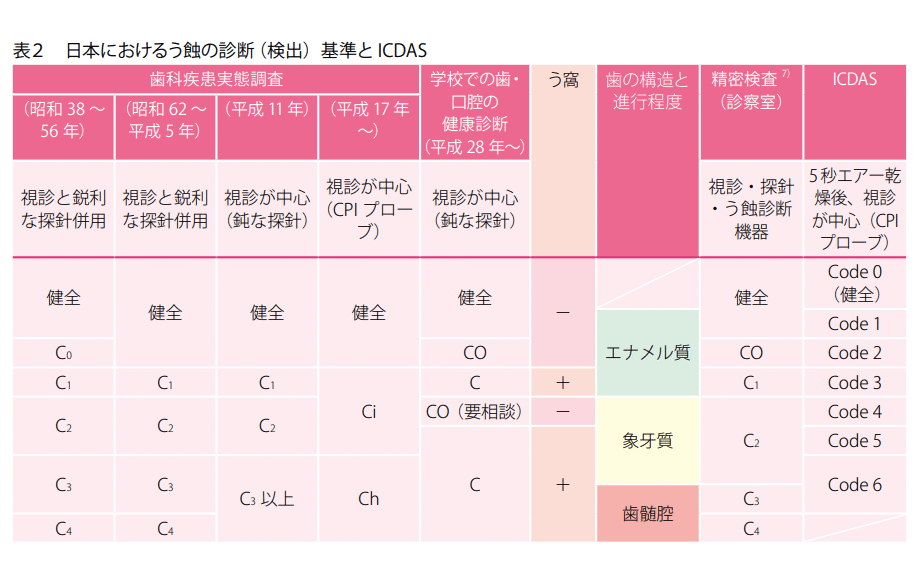
日本における検査方法や診断基準がこれまで変遷を経てきた1)こともその一因になっているのかもしれません。
「検査結果」は医療従事者間で異なってはいけない。
このように、条件によってむし歯の評価がしっかりできる状況とできない状況や、歯科医療従事者でも知識や経験の差があるために、実際の現場でも見落としをゼロにするのは困難で、検査結果が先生によって違う(検査者間誤差)、同じ先生でも場合によって検査結果が変わってしまう(検査者内誤差)ということも起きてしまうのが現実です。
とはいえ当然限りなくその差をゼロに近づける努力をするべきなのが、「検査結果」です。
「診断」も原則医療従事者間で異なってはいけないが、議論とすり合わせは必要。
その次の段階が「診断」です。
問診を含め各種検査の結果を踏まえて、それがどんな状態であるかの名前をつける行為が診断です。
写真の症例の場合、「エナメル質初期う蝕」という診断名となり、保険診療において管理加算の対象となります。2)
ここで更に踏み込んで評価すべきなのが、そのう蝕の「活動性」です。
端的に言えば、そのままだと進行しそうか、そうでないか、という評価で、歯科医療従事者間で相談をしたり議論をしたりしてすり合わせながら評価を決定することもあります。
基本的には「診断」も歯科医療従事者間で一致しているべきなのですが、そこに至るプロセスで議論はあってよい、むしろあったほうがいいし、慎重に決定していく必要があります。
「治療計画」は患者ごと、医療従事者ごとで異なる。
ではその結果、そのむし歯をどう扱うか?
ここはさらに議論が必要になってきます。
治療計画には、その術者の経験や得手不得手、患者さんの希望なども反映されるからです。
もう一度最初の写真を出します。

このむし歯への検査結果はエナメル質に限局する初期の脱灰なので診断は「エナメル質初期う蝕」です。
治療計画は、ガイドラインでは原則的には非切削的介入となっています。1)
つまり、むし歯ではあるのですが基本的に削って詰めるものではない、ということになります。
「非切削介入」というのは確かに「削って詰めるのではない」のですが、何もしないという意味ではないのです。
非切削介入として考えられるのは、フッ化物バーニッシュ塗布、フィッシャーシーラント、その他のフッ化物応用や食習慣指導、口腔衛生指導なども含まれます。
この症例の場合、生えている途中の歯なので奥のほうがまだ歯茎に覆われていて唾液の混入を防ぐことが困難なため、フッ化物バーニッシュ塗布と、食習慣指導、口腔衛生指導、家庭での適切なフッ化物配合歯磨剤の使用で対応をしました。
口腔衛生指導、つまり歯磨きについては、仕上げ磨きでのクロスブラッシング(口を閉じ気味にして斜めに歯ブラシを入れて磨く)やワンタフトブラシを用いると便利です。

その結果、以下のように活動性う蝕を非活動性う蝕へと停止させることができました。

右のほうがよりマットな質感で硬そうな状態になっているのが分かります。
まだまだ油断はできない状況ではありますが、左の状態よりは安定した状態へ向かっていると判断できます。
この治療方針については、患者さんの状況(改善できるかどうか)、患者さんの価値観や好み(あやしいならすぐ削ってほしい、色が気になる等)、術者の知識や経験などが反映されますので、同様の状態の歯すべてに同じ対応になるというわけではありません。
象牙質に達していても切削介入が第一選択とは限らない。
治療計画、治療方針は術者や患者ごとに異なるのですが、検査方法や診断基準だけでなく、治療方針の大筋の方向性も変化してきています。
かつては象牙質に達したら進行が止められないのですぐに削るということが多くありましたが、現在ではエナメル象牙境まで達している病変でも半分は3年以内にレントゲンで変化がない3)ことが示されていることなどから、
日本歯科保存学会のう蝕治療ガイドライン1)においても
・歯面を清掃乾燥した状態で肉眼あるいは拡大鏡でう窩を認める
・エックス線写真で象牙質層の1/3を超える病変を認める
という表記となっており、逆に言えば象牙質に達していても穴(う窩)がない場合は非切削介入を検討することも十分ありうることになります。
(その他、患者さんの症状や希望、状況にもよります。)
もっと言えば、象牙質層1/3を超えていて穴(う窩)があっても、たとえば乳歯の前歯であれば痛みを訴えることは少ないため、削らずに管理して生え変わるまで持たせるということもあります。
永久歯であっても、これを超えたら必ず削る、というわけではありません。
むし歯が広がっている範囲も重要な判断要素ではありますが、最終的には「そのむし歯がコントロールが可能かどうか」が決め手になりますので、穴(う窩)があいているかどうかのほうが大きな要素となりうるでしょう。
切削介入もコントロール可能な形態に修復することがその大きな目的のひとつです。
これまでは削りすぎていたかもしれないという反省。
このように多くの歯科医療従事者が削って詰めない選択肢を検討し始めている背景には、そもそもそれほど削らなくても歯は守れるのではないかという研究結果4)や、そのほうが長期の口腔の健康にとって良いという各々の経験などがあるからと思われます。
ほとんどの歯科医療従事者は患者さんの口腔をより健康にしたい、健康のまま保ってあげたいと考えています。
削らなくても守れるならそのほうがいい、というのは一般の方々も、歯科医療従事者も同じ認識です。
これまでは削って詰めないと保険点数があまり上がらないということもありましたが、先に紹介したエナメル質初期う蝕管理加算のように、適切に管理したほうがより国民の健康に寄与するということが評価され、点数にも反映されてきています。
もちろんすぐに切削介入が必要なケースも多くありますので、すぐに削ることすべてが悪いことというわけでもありませんし、そうすべきときは徹底的に必要な処置を行うべきですが、一度削った歯は元通りになることはありません。
まず、削らなければいけない状態にならないように管理していくこと。
削るか削らないかについても歯科医療従事者と一緒に慎重に検討すること。
口腔内で一生そのまま保たれる人工物はないということを知っていただいて、削って詰めるだけではない歯科との関わり方を実践していっていただけたら嬉しいです。
1) う蝕治療ガイドライン第2版 日本歯科保存学会
2)「エナメル質初期う蝕」に関する基本的な考え方 日本歯科医学会
3) Mejàre I, Källest l C, Stenlund H. Incidence and progression of approximal caries from 11 to 22 years of age in Sweden: A prospective radiographic study. Caries Res. 1999;33(2):93-100. doi: 10.1159/000016502. PMID: 9892776.
4) Fejerskov O, Escobar G, Jøssing M, Baelum V. A functional natural dentition for all--and for life? The oral healthcare system needs revision. J Oral Rehabil. 2013 Sep;40(9):707-22. doi: 10.1111/joor.12082. Epub 2013 Jul 16. PMID: 23855597.
この記事が気に入ったらサポートをしてみませんか?
