2023 ACC/AHA/ACCP/HRS心房細動ガイドラインupdate
ACC/AHA Issue Updated Atrial Fibrillation Guideline (medscape.com)
関連記事日本語要約 written with ChatGPT4
この医学記事は、2023年にアメリカ心臓病学会(ACC)、アメリカ心臓協会(AHA)、アメリカ胸部医師学会(ACCP)、および心臓リズム学会(HRS)が共同で発表した、心房細動(AF)の予防と最適な管理に関する更新されたガイドラインについて述べています。
この新しいガイドラインは、「Journal of the American College of Cardiology」と「Circulation」にオンラインで公開されました。UTサウスウェスタン医療センターの心臓電気生理学教授であるJose Joglar博士によると、重要な変更点がいくつかあります。これには、AFの新しい分類方法が含まれています。
以前の分類は不整脈の持続時間に主に基づいており、特定の治療介入を強調していましたが、新しい分類では、AFを病気の連続体として認識し、予防、ライフスタイルとリスク因子の修正、スクリーニング、治療に至るまで、異なる段階での様々な戦略が必要であるとしています。
新しい分類は以下の4段階で構成されています:
1. リスク因子の存在によりAFのリスクがある
2. AFの前段階で、AFを引き起こす可能性のある構造的または電気的所見がある
3. AF自体、発作性(3A)、持続性(3B)、長期持続性(3C)、成功したAFアブレーション(3D)
4. 恒常的AF
更新されたガイドラインでは、ライフスタイルとリスク因子の修正をAF管理の「柱」として認識し、「より処方的な」推奨事項を提供しています。これには、肥満の管理、体重減少、身体活動、禁煙、アルコールの適度な摂取、高血圧、およびその他の共存疾患の管理が含まれます。
Joglar博士は、コーヒーはAFを悪化させるという「悪い評判」がありましたが、最新のデータによると、問題ないことが示されていると述べています。
新しいガイドラインでは、CHA2DS2-VAScスコアを脳卒中リスクの判断における選択の予測因子として引き続き支持していますが、不確実性が存在する場合や腎疾患などの他のリスク因子を含める必要がある場合には、他の計算ツールの使用に柔軟性を持たせています。
また、新しい一貫した証拠の出現に伴い、AF患者の早期かつ継続的な管理の重要性を強調し、洞性リズムの維持とAF負荷の最小化に焦点を当てています。
カテーテルアブレーションは、心不全を伴う低駆出率などの選択された患者において、一次治療としてクラス1の指示を受けています。これは、適切に選択された患者においてリズムコントロールのための薬物療法よりも優れていることを示した最近の無作為化研究に基づいています。
新しいガイドラインでは、2019年のAFフォーカスアップデートと比較して、左心耳閉鎖デバイスの推奨クラスを2aにアップグレードし、抗凝固療法に対する長期的な禁忌がある患者でのこれらのデバイスの使用を推奨しています。
さらに、植込み型デバイスやウェアラブルを介して検出されたAF、および医療疾患や手術中に同定されたAF患者に対する更新された推奨事項も提供しています。
このガイドラインの開発には商業的資金は使用されておらず、執筆グループの開示事項は元の記事に付随しています。
Afib Guidelines Add New Stages, Upgrade Catheter Ablation | MedPage Today
この医学英文記事の日本語要約は以下の通りです。
アメリカ心臓病学会(ACC)とアメリカ心臓協会(AHA)は、心房細動(Afib)の分類に関する新しい段階的枠組みを提案しました。この更新されたガイドラインでは、抗不整脈薬が効果がないか耐えられない場合に、すべての症状を持つAfibのサブタイプに対するカテーテルアブレーション(経皮的な治療法)が、より広範なクラスIの推奨を受けました。
また、症状を持つ発作性Afibの患者で、症状の改善と持続性Afibへの進行を防ぎたいと考える選ばれた個人に対しても、第一選択として同じクラスIのランクが与えられました。
このガイドラインは、「Journal of the American College of Cardiology」と「Circulation」に掲載され、Afibの進行性疾患の進化に関する分類システムを示しています。このシステムは以下の4段階で構成されています。
1. ステージ1(Afibのリスクあり):肥満、高血圧、睡眠時無呼吸、遺伝、高齢などのリスク因子の存在
2. ステージ2(前Afib):心房拡大や心房細動などの構造的または電気的所見の証拠
3. ステージ3(Afib):発作性Afib(3A)、持続性Afib(3B)、長期持続性Afib(3C)から成功したAfibアブレーション(3D)までのサブステージ
4. ステージ4(永続性Afib):患者と医師の話し合いの後、リズムコントロールやモニタリングをこれ以上行わない
Afibの全ステージにおいて、生活習慣の変更や薬物療法による修正可能なリスク因子の治療が推奨されます。ステージ2の前Afibから高度な監視が考慮されるかもしれませんが、脳卒中リスクの評価と治療はステージ3のAfibまで導入されるべきではありません。
これらの新しいガイドラインは、2014年と2019年のAfibガイドラインを更新するものです。
UTサウスウェスタンメディカルセンターのJose Joglar博士は、「Afibは複雑な疾患であり、単なる心臓のリズムの障害ではない。Afibに長く留まるほど、正常な洞調律に戻すのが難しくなる」と述べています。
Joglar博士は、Afibの進行を防ぐための健康的なライフスタイルへの新たな重点を置いています。肥満や過体重の患者は10%の体重減少を目指すべきです(クラスI推奨)。Afib患者は週に210分の中等度から激しい運動を行うべきです(クラスI)。また、Afibの既往がある喫煙者には禁煙(クラスI)、Afib患者にはアルコール摂取の減少が推奨されています(クラスI)。
一方、Afibにおいてカフェインの摂取を控えることは利益がないとされていますが、カフェインがAfibの症状のトリガーとなる患者では症状を減少させる可能性があります(クラスIII)。
ACCとAHAは、脳卒中のリスクが中程度から高い(CHA2DS2-VAScスコア≥2)で、長期の経口抗凝固薬に対する禁忌があるAfib患者に対して、経皮的左心耳閉鎖を「合理的」としてクラスIIaに格上げしました。
ガイドラインは、脳卒中リスクの計算方法についてもオプションを提供しています。CHA2DS2-VAScは脳卒中リスク評価にクラスIの支持を受けていますが、腎疾患など他のリスク因子を考慮に入れないため、不確実性が残るとガイドラインの著者は認めています。中間リスクのAfib患者で抗凝固療法の利益について不確かな場合、これらの外部要因を考慮に入れることが推奨されています(クラスII推奨)。
Joglar博士は、「新しいガイドラインは臨床医に他の予測ツールを使用する柔軟性を与え、患者とのコミュニケーションや共同意思決定を促進することを期待している」と述べています。
今後の研究では、Afibと脳卒中リスクのより良い個別化、一般的なAfibスクリーニングの役割、および脳卒中予防療法を正当化するための無症候性Afibの程度に関するより明確な理解が必要であると、Joglarのグループは指摘しています。
著者らは、グルココルチコイド、スタチン、レニン-アンジオテンシン-アルドステロン系阻害剤、またはSGLT-2阻害剤などの上流療法をAfibの予防に使用するための推奨は、限られたまたは一貫性のないデータのために行うことができないと付け加えています。
このACC/AHAガイドラインは、アメリカ臨床薬学会と心臓リズム学会の共同開発および支持を受けています。
Joglar, José A, Mina K Chung, Anastasia L Armbruster, Emelia J Benjamin, Janice Y Chyou, Edmond M Cronin, Anita Deswal, ほか. 「2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines」. Circulation, 2023年11月30日, 10.1161/CIR.0000000000001193 . .
目的
「2023年ACC/AHA/ACCP/HRS 心房細動の診断と管理に関するガイドライン」は、心房細動の患者を治療する臨床医を支援するための推奨事項を提供します。
方法
2022年5月12日から11月3日までの包括的な文献検索が行われ、PubMed、EMBASE、コクランライブラリー、医療研究品質機関、およびこのガイドラインに関連するその他の選択されたデータベースで公開された人間を対象とした研究、レビュー、その他の証拠が含まれました。ガイドライン作成プロセス中の2022年11月までに公開された追加の関連研究も、執筆委員会によって検討され、適切な場合には証拠表に追加されました。
構造
心房細動は最も一般的な持続性不整脈であり、その発生率と有病率はアメリカ合衆国および全世界で増加しています。「2014年AHA/ACC/HRS 心房細動患者の管理ガイドライン」と「2019年AHA/ACC/HRS 2014年AHA/ACC/HRS ガイドラインの心房細動患者の管理に関するフォーカスアップデート」からの推奨事項が、臨床医を支援するための新しい証拠に基づいて更新されました。さらに、心房細動と血栓塞栓症リスク評価、抗凝固療法、左心耳閉鎖、心房細動カテーテルまたは外科的アブレーション、リスク因子の修正と心房細動の予防に関する新しい推奨事項が開発されました。
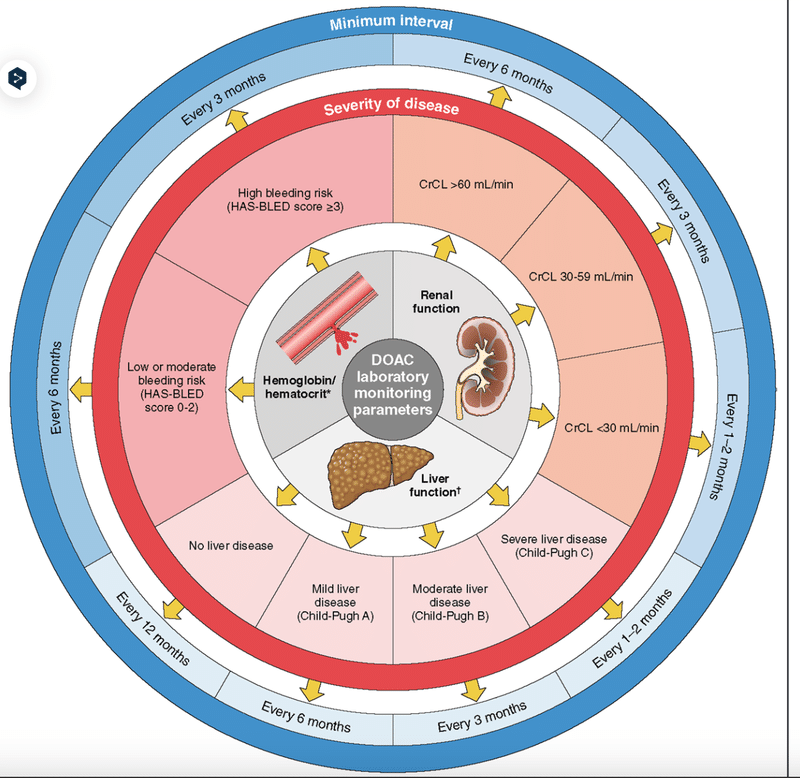
*HAS-BLEDスコアリング(低リスク=スコア0、中リスク=スコア1-2、高リスク=スコア≥3):制御されていない高血圧(収縮期血圧 >160 mm Hg)=1点;異常な腎機能(血清クレアチニン >2.26 mg/dL、透析、または腎移植)または肝機能(ビリルビン >正常上限の2倍、アラニンアミノトランスフェラーゼ/アスパラギン酸アミノトランスフェラーゼ/アルカリフォスファターゼ >正常上限の3倍、または肝硬変)=1または2点;脳卒中(出血性または虚血性)=1点;出血歴または出血傾向=1点;不安定なINR(治療範囲内時間 <60%)=1点;高齢(65歳以上)=1点;薬剤(抗血小板剤または非ステロイド性抗炎症薬)または過度のアルコール摂取(週8単位)=1または2点。†Child-Pughスコアリング:主に肝硬変のある患者における肝疾患の重症度。Child-Pugh A(軽度):5~6点;Child-Pugh B(中等度):7~9点;Child-Pugh C(重度):10~15点。このスコアは以下の5つの変数に基づいています:脳症(なし=1点、1度および2度=2点、3度および4度=3点);腹水(なし=1点、軽度=2点、中等度=3点);総ビリルビン(<2 mg/mL=1点、2-3 mg/mL=2点、>3 mg/mL=3点);アルブミン(>3.5 mg/mL=1点、2.8-3.5 mg/mL=2点、<2.8 mg/mL=3点);INR(<1.7=1点、1.7-2.2=2点、>2.2=3点)。原図は2023年心房細動ガイドライン作成委員会によって作成されました。
CrCLは実際の体重に基づくクレアチニンクリアランスを示し、DOACは直接経口抗凝固剤、INRは国際標準化比を意味します。
ablationについて
要約:
1. 不整脈薬に反応しない心房細動(AF)患者において、カテーテルアブレーションは再発性症状性AFのリスクを低減することが一貫して示されている。例えば、STOP-AF試験では、カテーテルアブレーションは1年後の治療成功率が70%で、薬剤群は7%だった。
2. 発作性AFの選択された患者において、アブレーションは第一選択治療として適切である。初期のRCTでは、カテーテルアブレーションが再発性AFを減少させることが示され、最近の試験では、カテーテルアブレーションが薬剤に比べて再発性AFを大幅に減少させることが示されている。
3. 心房粗動(AFL)は、下大静脈と三尖弁によって形成される重要なイストマスによって最も一般的に発生する。カテーテルアブレーションは効果的で比較的リスクが低い。
4. AFは他の心房性不整脈、特にAFLと関連していることがある。AFのアブレーション中に、以前に記録されたまたは誘発可能な持続性SVTまたはAFLのアブレーションは、再発性不整脈の可能性を減少させるのに有用である。
5. 複数のランダム化試験が、AFの第一選択治療としてカテーテルアブレーションと抗不整脈薬(AAD)を比較している。MANTRA-AF研究では、24ヶ月のフォローアップで、アブレーションはAF負荷が低いことが示された。
6. カテーテルアブレーションは費用がかかるが、AFの症状と患者のQOL(生活の質)を改善することで価値がある。初期の高コストは後の心血管疾患の入院の減少によって相殺される可能性がある。
7. ほとんどの患者では、治療されていないAFの持続は進行と高いAF負荷につながり、より悪い臨床成績と関連している。カテーテルベースのアブレーションリズム制御戦略を使用することでAFの進行が改善される可能性がある。
この記事が気に入ったらサポートをしてみませんか?
