
成果報酬連動型モデルの導入は、医療費適正化の救世主になれるのか
少し前に「ヘルスケアスタートアップは医療費削減に貢献できるのか?デジタルヘルススタートアップの挑戦」というポストを書かせていただいた。
医療費適正化に対する施策の多くが机上の空論であり、効果を出すためには、医療費ならびに医療制度の構造を深く理解する必要性について問題提起を行い、非常に多くの反響をいただきました。
今回は、医療費適正化に対する救世主として期待されるValue Based Care、成果報酬連動型モデルについて考察をしていきたいと思います。
成果報酬型モデルへの期待
社会保障制度を維持するためのベーシックな考え方は、以下の2点に集約されます。
(財源を増やす)
・ 増え続ける医療介護費に対応できるレベルで経済成長を達成すること
・ 税制度を変更し、医療介護費に回すことができる税収を増やすこと
(支出を減らす)
・ 病気を予防し、将来医療費の削減量が予防事業費を上回る
・ 高額な医療をより安価に提供できるようにする
・ 制度を変え、保障範囲や価格算出方法、単価を変える
今回は、この中でも「支出を減らす-制度を変え、保障範囲や価格算出方法、単価を変える-」について考察していきます。
多くの医療/ヘルスケアサービスは、Fee For Serviceと言われる出来高払いにて価格が決まります。つまり、何を、どれくらい提供したかが価格に反映される仕組みです。これに対してDPCのように診断名などで一括して価格が決まるものは、包括支払いと呼ばれます。
下の図のようにFee for Serviceについては、「サービス提供」のみが価格に反映されるため、アウトカムが重要視されず、サ-ビスの品質管理は、提供者のモラルに委ねられてしまうといった欠点が指摘されています。つまり提供者側としては、同じサービスをより低コストで提供することで利益が増えるという構造になってしまうのです。

医療/ヘルスケアサービスにおいては、生命に直結するという事業特性上、提供サービスにおける品質管理のプライオリティは最上位に来るべきでしょう。利益を追求するあまり、効果のないもの、不必要なものを提供すべきではないということは、直感として理解はできるものの、これはモラルの問題になっています。
そこで期待されているモデルが、Value Based Careという考え方に基づいた、アウトカムに応じて価格が決まる成果報酬型モデルです。
成果報酬型モデルでは、サービスの成果が価格に反映されるため、提供者側が品質/アウトカムを追い求めることを経営課題として認識が可能です。また、支払者側も効果のないサービスには、支払いを抑えられるというメリットがあり、無駄な投資(医療費)を減らすことも可能であると考えられています。

このようにValue Based Careである成果報酬型モデルは、現在の医療制度の弱点と言える「品質管理」と「医療費適正化(必要な医療に投資する)」の両輪を回すことができる、社会保障制度の維持に向けた銀の弾丸として大きな期待がされています。
成果報酬型モデルの事例
英国での成果報酬型モデル
医療費の仕組みに成果報酬型モデルを既に導入している国が英国です。
英国は、日本と同様に国民皆保険ですが、違いとして医療を受けるためにGeneral Practitionar(GP)への登録が義務付けられています。救急治療を除き、医療サービスを受けるためには、まずは、登録しているGPへの受診が必要となり、より専門的な治療が必要な場合は、GPの判断によって専門病院等のセカンダリケアの紹介を受ける仕組みになっています。

GPの収入の構造は、①登録されている住民の数による人頭払い、②時間外診療や小規模手術の実施に合わせて支払われる高度サービス報酬、③そしてあらかじめ定められた基準の達成状況により支払われる成果報酬(Quality and Outcome Framework:QOF)が組み込まれています。
これは、Fee for ServiceとValue Based Careの組み合わせであり、既にGPの収入の15%は成果報酬で占めているとのことです。また、住民側からGPの変更は簡易に可能であるため、GP側としても登録者を維持・増加させるためにより質の高い治療を行うことが求められています。
では、この成果報酬が導入されて以降、イギリスの医療の質は向上し、さらには、医療費適正化につながったのでしょうか。
下の研究は、成果報酬制度(Quality and Outcome Framework:QOF)の導入前後で、高血圧患者における血圧管理良好者の割合と血圧測定を習慣的に実施できている方の割合の推移を調査しています(Brian Serumaga, et al. BMJ. 2011)。
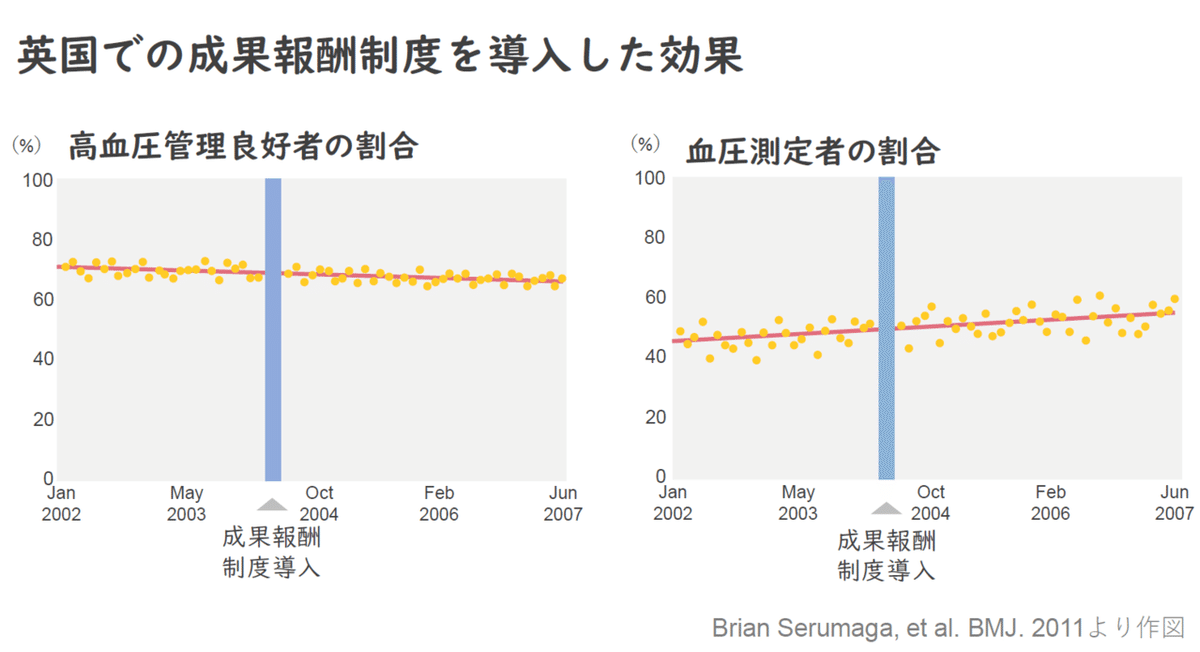
結果としては、成果報酬に直結する「血圧測定」に代表されるような疾病管理のプロセスとしては、改善の兆候を認めました。一方で、血圧の管理良好者の割合や脳血管疾患や死亡といった治療アウトカムの改善にはつながっていないことが現状です。
この研究以外でも、現状のPay for Performanceと呼ばれる成果報酬型の支払いモデルのエビデンスとしては、医療の質を支えるプロセス管理においての効果はあるが(治療ガイドラインの遵守など)、その一方で、疾病発症や死亡を予防する、さらには医療費の適正化につながると言ったアウトカムの改善に貢献するエビデンスは確立されていないと言われています。
日本における回復期リハビリテーション病棟入院料
日本においても成果報酬型のスキームを応用した診療報酬が存在します。それは、回復期リハビリテーション病棟入院料です。
回復期病棟の診療報酬は、施設基準によってその算出されるグレードが異なります。病院の収益をあげるためには、より上位の施設基準を満たす必要があり、その施設基準の算出に「リハビリテーション実績指数」、つまりリハビリテーションによる日常生活機能の改善程度を示す指標が組み込まれているのです。
これにより医療機関としても質の高いリハビリテーションを提供することが、自らの収益の向上につながるという構造になっています。

出典:厚労省「令和2年度診療報酬改定の概要(入院医療)」より
https://www.mhlw.go.jp/content/12400000/000612671.pdf
一方で導入後課題も浮かびあがっています。
この成果報酬型の制度が導入されて以降、入院時の日常生活機能評価のスコアが低下傾向にあるのです。これは、急性期→回復期への移行が早期から行われるようになってきている背景があると言われていますが、施設基準を維持するために恣意的に入院時の評価を厳しくしている可能性についても指摘されています。
健全な成果報酬モデルのインセンティブが機能しているかについて、より厳密な評価が必要な状況にあります。

脳血管疾患リハビリテーションにおける成果評価の課題は、これ以外にも根深く、大きい問題ではあるものの、今回は、割愛させていただきます。
興味を持っていただけた方は、こちらの記事が詳しいので、ぜひご一読ください。
成果報酬型モデルの導入は、医療費適正化の救世主になるのか
成果報酬型モデルは、特にここ最近では、Pay for Successやソーシャルインパクトボンドのようなスキームで、医療の中でも、特にヘルスケアサービスの領域において活用されつつあります。
ただし、残念ながらこれらは話題先行で 、こうした成果報酬型モデルが医療費の適正化や治療アウトカムの改善につながったという確固たるエビデンスは、まだないことが現状です。
では、成果報酬型モデルは効果がないのか?そうではありません。
成果報酬型のスキーム自体の問題ではなく、モデルの設計に問題があると言われています。それほど人の行動をモチベートし、アウトカム(疾病発症抑制や医療費適正化)に結び付ける制度設計は難易度が高いのです。
何を、どのような基準で「成果」と定義すれば、プロセスのみでなく、アウトカムを反映させることができるのか、成果報酬型モデルの再現性ある成功事例、社会実装例が強く求められていることは間違いないでしょう。
ヘルスケアは、サービス自体が命、健康に関わる特殊性を持っている市場です。市場の健全を守るためにも、この市場に成果報酬型のスキームが導入される意義は非常に大きいと考えています。
社会保障制度維持、医療費適正化のためには、高額であった先端医療が、より安価に簡便に多くの人へ使われるような技術革新とともに、サービスの品質やアウトカムへの貢献度が評価される市場を形成していくことが必須です。これが少しでも遅れれば、特にヘルスケアサービスの市場は、価格競争の波に飲まれ、低質/安価なものが溢れる市場になってしまう危機感を抱いています。
採用継続中
PREVENTでもValue Based Careの実装という、大きなテーマに対してデータサイエンス、テクノロジー、そして医療専門職のスキル、ノウハウによって引き続き、取り組んでいきます。
採用も絶賛積極的に継続していますので、まずはお気軽にカジュアル面談からお声がけください!
参考資料
津川友介著.世界一わかりやすい 「医療政策」の教科書. 医学書院. 2020.
この記事が気に入ったらサポートをしてみませんか?
