【実臨床で困るやつ】利尿薬抵抗性の原因と対策➀:原因編【保存版】
利尿薬の使用に苦手意識がある人.
苦手意識の1つの原因に
「利尿薬を使ったのに効かない!」
「どうしたらいいかわからん!」
という状況があるはずです.
今回は利尿薬抵抗性の話.(長くなってしまったので2部構成)
基本的には,”利尿薬抵抗性との闘い”は,”ループ利尿薬への抵抗性”であることがほとんどなので,ループ利尿薬中心の話になります.
1.経口利尿薬の腸管からの吸収不良
心不全では,腸管もむくみます.
目に見えないから,念頭にないと忘れちゃいますよね.
むくんだ腸管からの薬剤吸収は低下します.
心不全⇒腸管浮腫⇒利尿薬抵抗性⇒心不全増悪⇒腸管浮腫増悪...
の悪循環です.
対策は簡単.
点滴のループ利尿薬にまずは変えてみましょう.
外来加療 ⇒ 入院加療
のとき,たいてい,まずはループ利尿薬を点滴で使用するのは,こういうことです.
(わざわざ入院させて,まずは”内服のループ利尿薬を増量”というパターンはほとんどないはず)
2.利尿薬が腎臓に届かない
ループ利尿薬をはじめ,ほとんどの利尿薬は腎臓まで運ばれて初めて利尿効果を発揮します.
ゆえに,利尿薬が腎臓に届かないと,利尿薬抵抗性になります.
2ー1.低アルブミン血症
ループ利尿薬やサイアザイドは,血中のアルブミンと結合して腎臓に運ばれます.
ゆえに,低アルブミン血症では,ループ利尿薬などの効果は減弱します.
低アルブミン血症では,上述した腸管浮腫も起こしますから,ダブルパンチですね.
対応は3つ.
➀原因除去
まずは低アルブミン血症の原因除去です.
ただ,低アルブミン血症の原因は,低栄養や炎症性疾患の消耗,ネフローゼ症候群,肝硬変など,原因を除去できない,もしくはできても時間がかかることがほとんどなのが,実臨床では困るところです.
➁アルブミン製剤による補充
他の対応として,アルブミン製剤によるアルブミン補充があります.
対症療法です.
一見,非常に理にかなった方法ですが,アルブミン製剤併用によるループ利尿薬の薬効改善には,ネガティブなエビデンスとポジティブなエビデンスが混在しています.
一応,重症な低アルブミン血症である方が利尿効果改善は得られやすいので,血清アルブミン値2.5g/dL未満くらいのときは,アルブミン製剤の補充も選択肢の1つとしましょう.(参考文献:Kidney Int. 1987 Aug;32(2):198-203. )
➂トルバプタンの併用
水利尿薬のトルバプタンは,アルブミンを介さず腎臓に作用できるため,低アルブミン血症でも薬効が落ちないとされます.(ただし,腸管浮腫による吸収低下は避けられない)
ゆえに,低アルブミン血症が利尿薬抵抗性の中心であるとき,トルバプタンの併用は選択肢の1つとなります.
2-2.腎血流の低下
そもそも腎臓に血液が届いていないパターン.
要は,循環不全です.
これは単純に聞こえて難しい話です.
問題点は「なぜ循環不全なのか」であり,心不全治療の深淵に近い話だからです.
簡単に提示できる対応例は,強心薬の使用です.
ただ,この項目に関しては一概に言えないので,今回の記事ではこれ以上の話は割愛します.
3.糸球体濾過量の低下
利尿薬は,尿細管からの水や電解質の再吸収を阻害することで,利尿作用を発揮します.
水を分泌させるわけではありません.再吸収の抑制です.
つまり,そもそもの原尿が少なければ,利尿薬の作用は減弱します.
糸球体濾過量が低下すると原尿が減るので,利尿薬抵抗性につながります.
糸球体濾過量を規定する因子
➀腎血流量
➁輸入細動脈
➂輸出細動脈
(➃ネフロンの減少)
3-1.腎血流量低下への対応
腎血流量の減少時の対応は,前項で話したとおり,強心剤などです.
強心剤は,利尿薬を腎臓に届かせることと,糸球体濾過を増やすことの2つの効果で,利尿薬抵抗性を改善する可能性があるということです.
もう1つ検討できるのはトルバプタンです.
トルバプタンは,血管内volumeを下げにくいので,他の利尿薬に比して腎血流を落としにくい特徴があります.
ただ,根本的な解決ではないので注意.
「利尿薬抵抗性への対応」というより「利尿薬抵抗性が起きにくい」という捉え方が正しいかもしれませんね.
根本的な解決は,やはり強心剤使用などによる心拍出改善です.
3-2.輸入細動脈の収縮への対応とカルペリチドの話
輸入細動脈を拡張させて糸球体濾過量を増やす利尿薬は,カルペリチド(hANP)です.
ただ,カルペリチドには様々な利尿作用があります.
・輸入細動脈の拡張による糸球体濾過量の増加
・腎髄質血流の増加:腎髄質の浸透圧勾配を低減することによる利尿作用
・アルドステロン作用への拮抗:MRA(後述)のような利尿作用
あえて,利尿薬抵抗性のときにカルペリチドを使用したい場合を考えると,3つくらいあります.
➀CKDによる慢性的な腎交感神経亢進状態
輸入細動脈が収縮している状態なので,カルペリチドの使用で糸球体濾過を改善しつつ利尿をかけられる可能性があります.
[β遮断薬ではだめか?]
交感神経の亢進が原因ならβ遮断薬が有効か?
と思うかもしれませんが,β遮断薬は腎血流量を減少させる可能性があるので,利尿薬抵抗性に対してあえて使用することはないでしょう.
➁腎髄質血流の増加など,その他の利尿薬にはないユニーク作用にかける
腎髄質血流の増加がどれほど利尿薬抵抗性に有用なのかはわかりません.
ただ,他剤で得られないユニークな作用は,実臨床では稀に逆転ホームランにつながることがあります.
ゆえに,いかんともし難い利尿薬抵抗性のとき,最終手段としてカルペリチドにすがることはあると思います.
➂(言っていることが矛盾してますが)利尿作用以外の作用を狙って:心負荷の軽減
カルペリチドのユニークな部分は,利尿作用を有していながら”利尿薬カテゴリーではないこと”です.
たとえば,心不全のガイドラインでは,カルペリチドは血管拡張薬カテゴリーです.
つまり,カルペリチドの効果の本幹は,心負荷の軽減です.
心負荷の軽減が,循環に好転をもたらすような状況が,利尿薬抵抗性と併存していた場合,カルペリチドの併用を試みてもいいと思います.
(例:血圧上昇(後負荷上昇)や血管内over volume(前負荷上昇)を伴うループ利尿薬抵抗性状態)
3-3.ネフロンの減少への対応
ループ利尿薬を増量することで効果が得られる可能性があります.
ループ利尿薬の反応性と心不全・腎不全の関係性を示した有名なグラフがあります.☟

要は,
CKDによるネフロン減少が利尿薬抵抗性の原因であるなら
(理論的には)用量を増やすだけで
正常な腎臓と同じような利尿反応性が得られる
ということを示しています.
ただ,この記事で説明しているように,利尿薬抵抗性とはさまざまな原因で起こり,特に心不全症例では,心腎連関のために後述するような様々な神経体液性因子の亢進が,利尿薬抵抗性の原因となっています.
そのため,上のグラフのように,ただただループ利尿薬を増やしても,利尿効果が得られない(すぐに頭打ちになる),という話です.
利尿薬抵抗性を感じた時
「これはCKDの要素が効いてるな...」
と感じた場合は,ループ利尿薬を単純に増やしてみるのも選択肢,ということです.
4.RAA系の亢進
ループ利尿薬は,マクラデンサのNa-K-2Cl共輸送体も阻害することで,RAA系を亢進させます.(尿細管ー糸球体フィードバックの抑制:詳しくはこの記事のなかで言及しています.)
また,心不全では代償機構として慢性的にRAA系が亢進してきます.
これらのRAA系の亢進も,利尿薬抵抗性の原因となります.
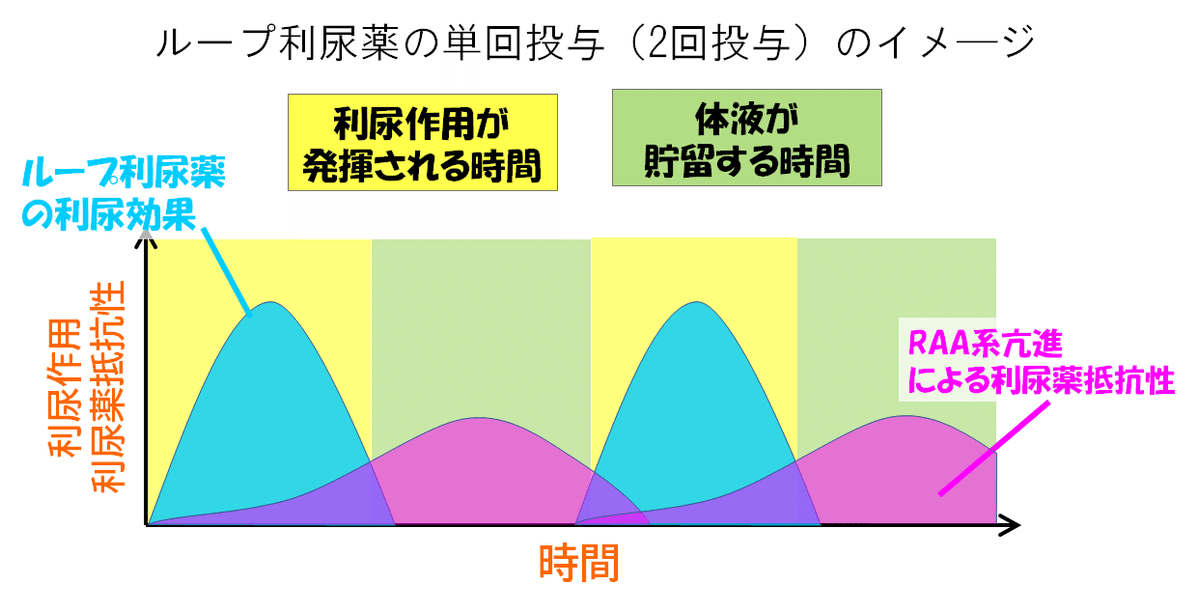
対応➀:作用時間を長くする
これは,ループ利尿薬の薬効の切れ目で,反射性のRAA系亢進が体液貯留をかえって起こしてしまう可能性を考えての対応です.
(ループ利尿薬の薬効がある時間帯は,尿細管-糸球体フィードバックを抑制する作用があるので,RAA系は亢進しにくい.)
下図はあくまでイメージです.

具体的には
・フロセミド(ラシックス®)⇒アゾセミド(ダイアート®)もしくはトラセミド(ルプラック)
・フロセミド単回点滴 ⇒フロセミド持続点滴
などの対応が考えられます.
(≫ループ利尿薬の種類の使い分けは,この記事で解説しています.)
(≫フロセミドの持続投与の関しては,この記事で解説しています.)
対応➁:ミネラルコルチコイド拮抗薬(MRA)を併用する
RAA系の亢進の結果生じる利尿薬抵抗性は,アルドステロン作用によるものが主なので,ミネラルコルチコイド拮抗薬(MRA)が有効です.
また,MRAを併用することには利尿薬抵抗性の解決以外にも多くの利点があります.
i) 副作用の低K血症を緩和する
MRAは,ナトリウム利尿薬では珍しいKの再吸収を促す利尿薬です.
そのため.K保持性利尿薬とも呼ばれます.
ii) 心不全の予後を改善する
ループ利尿薬には心不全の予後を改善するエビデンスはないので,これはすごいことです.
特にHFrEFでのエビデンスは確立されており,標準治療薬の1つです.(HFpEFでも用いられます)
iii)利尿薬抵抗性の対応として,ガイドラインでも推奨されている
日本循環器学会のガイドラインにおける急性心不全治療におけるMRAの推奨は以下の通り.
■急性心不全治療におけるMRAの推奨
ループ利尿薬の作用減弱例での併用(ⅡbC)
腎機能が保たれた低カリウム血症(ⅡaB)
腎機能障害・高カリウム合併例には投与すべきでない(ⅢC)
つまり,MRA併用はガイドライン公認の利尿薬抵抗性対策です.
ただし,ガイドラインにもあるように,腎機能障害や高K血症症例での使用は,高K血症を増悪させる可能性があるので注意ししましょう.
(≫MRAについての解説記事はこちら)
【利尿薬抵抗性にACE阻害薬/ARBはどうか】
RAA系の亢進が利尿薬抵抗性の原因となるならば,ACE阻害薬/ARBも利尿薬抵抗性の改善に有用でないか?と思われるかもしれない.
たしかに,ACE阻害薬/ARBはRAA系を抑制する方向に働きますが,腎糸球体においては輸出細動脈を拡張します.
輸出細動脈の拡張は糸球体内圧を低下させ糸球体濾過を減らします.その結果,原尿を減らしてしまう可能性があります.
RAA系の作用のうち,利尿薬抵抗性に関与する部分だけに対応するならばMRAの方がbetterであると考えましょう.
5.遠位尿細管でのナトリウム再吸収亢進
尿細管でのナトリウム再吸収抑制は,より遠位の尿細管でのナトリウムの再吸収を亢進させます.(代償性の抗利尿効果)
この抗利尿効果は,ループ利尿薬の使用を続けることで増していくとされています.
実際,ループ利尿薬の長期投与で,遠位尿細管の肥大や,Na+Cl-共輸送体の活性化がおこることがわかっています(Am J Physiol. 1985 Mar;248(3 Pt 2):F374-81. ).
この利尿薬抵抗性に対する対応は,サイアザイドの併用が理にかなっています.
サイアザイドは,遠位尿細管でのナトリウム再吸収を抑制するからです.
実際に,利尿薬抵抗性の対応として,MRAと同様にガイドラインでも推奨されています.
■急性心不全治療におけるサイアザイド系利尿薬の推奨
ループ利尿薬の作用減弱例での併用(ⅡbC)
【ループ利尿薬とサイアザイドを併用する時の注意点】
➀それぞれ単剤でも低K血症や低Mg血症を起こしますが,併用することでこれらの電解質異常はより起きやすくなるので注意しましょう.
➁併用するサイアザイドは少量で効果十分のことがほとんどです.トリクロルメチアジド(フルイトラン®)であれば0.5mg~1.0mg程度で併用開始しましょう.
➂この代償機構は,腎血流を維持するための最後の砦の可能性があります.代償機構をつぶすことで,腎機能が増悪する可能性があるので,注意しましょう.
(≫サイアザイドの解説はこちらの記事.)
6.ADH系の亢進(低ナトリウム血症)
重症の心不全では,神経体液性因子の亢進の一環として,(RAA系だけでなく)ADH系が亢進しています.
ADH系の亢進は,水の再吸収を促し,低ナトリウム血症を来たします.
低ナトリウム血症の慢性心不全は,低ナトリウム血症でない慢性心不全より予後不良であることが知られています.
RAA系の亢進に比して,ADH系の亢進は,心不全が進行していないとみられません.
なぜなら,うっ血により心臓の内圧が高まると,左房壁の伸展受容器などが反応してADH系は適切に抑制されるからです.
心不全で低ナトリウムを呈しているような症例は,心不全にも関わらず,左室前負荷を保てないような低心拍出の状態がほとんどいうことになり,”重症の心不全”であることが多くなります.
低ナトリウム血症を認めるような,ADH系の亢進が示唆される利尿薬抵抗性の対応は2つ.
1つは,トルバプタン(サムスカ®)です.
トルバプタンは,ADH系を抑制することで作用する水利尿薬なので,理には叶っています.
日循の心不全ガイドラインにおいて,急性心不全やHFrEFに対してのバソプレシンV2受容体拮抗薬の推奨は,「ループ利尿薬などの他の利尿剤で効果不十分な体液貯留」となっています.
薬効的には,活躍の場は多そうなのに,”他の利尿薬で効果不十分なときの最終手段”的な立ち位置です.
この背景には,トルバプタンにハードエビデンスがないこと,薬価が高いこと,などがありますが,詳しい内容は,こちらの記事を読んでください.
もう1つの対応は,強心剤です.
やはり,低ナトリウム血症の心不全における利尿薬抵抗性は一筋縄ではいかないことも多いです.
それは,前述した通り,背景には低心拍出が潜んでいるからです.
低心拍出を理由としたADH系の亢進ないし利尿薬抵抗性であるなら,強心剤を使わざる負えないこともしばしばあることは知っておきましょう.
7.腎うっ血(腎間質の浮腫)
体液過剰による右心系(静脈系)の血圧上昇は,腎間質の浮腫を起こします.
実は,腎間質の浮腫は,糸球体濾過率を低下させます.
その機序としては,➀ボウマン嚢の静水圧上昇(腎血流の低下),➁神経体液性因子の賦活化,➂輸入細動脈の収縮,などが考えられていますが,詳細はこちらの記事で解説しています.
ここに対する対応は2つ.
1つはカルペリチドです.
上述した「糸球体濾過量の低下」の対応でも出番がありましたが,今回のように,著明な体液過剰+糸球体濾過率低下にも有効な可能性があります.
もう1つは,一時的な透析(CHDF/ECUM)です.
カルペリチドが無効なら,透析を厭わない方がいいでしょう.
腎うっ血による利尿薬抵抗性はタチが悪いからです.
なぜなら
著明な体液過剰 ⇒腎うっ血 ⇒糸球体濾過率低下 ⇒利尿薬抵抗性 ⇒体液過剰増悪 ⇒腎うっ血増悪 ⇒...
の無限ループだからです.
たいてい,一度透析するだけで,利尿薬抵抗性が解除されて,透析は離脱できることが多いです.
■まとめ
今回は,利尿薬抵抗性の原因を羅列・解説しました.
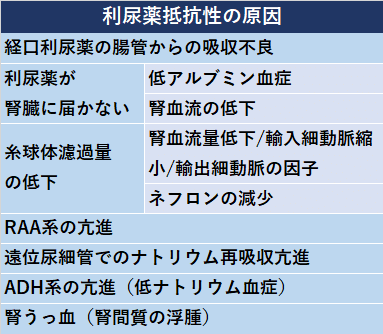
本当は,実際の対応などもこの記事で解説しようと思っていたのですが,かなり長い記事になってしまったので,2部構成にしました.
次回は,利尿薬抵抗性に対する具体的な対応(案)を解説します.
(≫利尿薬抵抗性の対策編はこちら.)
今回の話は以上です.
本日もお疲れ様でした.
この記事が気に入ったらサポートをしてみませんか?
