
老いと死についてざっくり考えるnote
どうも、ナースあさみです。
タイトルにざっくりと書きましたが、さっき文字数を見たら4万文字超でした。
もう、ネット記事だと思わないほうがいいですね。
みなさん、読むの、がんばって。
書き手は!!心から!!!応援している!!!!!!!
さて、今回のテーマは「老いることと死ぬこと」
重いですね。
でも、とてもとても大切なこと。
なのに、教えてもらったり習ったりしたことのある人に、わたしは出会ったことがありません。
みんな、ピンピンコロリで死にたいはずなのに
多くの人がダラダラぐんにゃりと死んでいくのは、なぜでしょう。
病気や障害、そして老いのプロセスを自ら選べないということをふまえても、あまりにも「こんなはずじゃなかった」「こんなふうになるなんて誰も教えてくれなかった」と訴える患者のまぁ多いこと
いっそ殺してくれ
もう死なせてくれ
と、患者に腕を鷲掴みにされながら訴えられたこと、一度や二度ではありません。
臨床にいる医師や看護師なら、ほぼ全員が経験しているといっても過言ではないでしょう。
ただ、同時に健やかな、という言い方が適切かどうかわかりませんが、本人も周りの人も納得感のある死を迎えている人がいるのも事実なんです。
上記は一例ですが、それでも、死のクオリティは生前の社会的地位や持っている資産と相関しないということが、なんとなくおわかりいただけるかと思います。
変な言い方かもしれませんが、資本主義社会の殺伐とした現実と違って、みなが公平に、穏やかな死を迎えるチャンスがあるんです。
クソみたいな人生を送ってきたからといって、クソみたいな死に迎えるわけではないんですね。
どこかの社長さんが社員にも家族にも愛人にもそっぽむかれ、壮絶な最期を迎えることもありますし、本人の希望で着の身着のまま、簡易宿泊所でケアマネージャーさんに手を取られながら最期をむかえる人もいます。
あの世へインタビューいけるとしたら、こんなはずじゃなかったと訴えるのはどちらなんでしょう。
自分の人生と生活にどれだけ向き合ってきたか、それがそのまま死という事象にあらわれる、とわたしは考えています。
一応、臨床の端、そのまた端くれにいるものとして、このnoteを読んでくれた方には、できるだけその人らしい最期、そして健やかな死を迎えて頂きたい。
そこで、今回はこのnoteで
老いることってどういうことなのか、詳しくみてみる
最近の死因とその傾向について知っておく
死因ではなく、死にゆくプロセス4つを知る
臨死期(生と死のあいだ)を知る
身近な人が亡くなったあと、自分に起こりうる悲しみ嘆く(悲嘆)プロセスを知る
自分らしく死ぬために、知っておいたほうがいい5つのこと
ナースあさみの個人的な考察
あたりを述べて参ります。
もし、大切な人や家族、親戚と久々に会ったとき、ふとこのnoteについて思い出して、ちょっとでも話題にしてもらえれば嬉しいです。
死を語ることは、生と向き合うことだから。
老いるってどういうことなのか、詳しくみてみよう
まずは、老いのプロセスを身体の機能別にカテゴリーにわけ、理解してみようと思います。
医師の資料は難しすぎるので、今回は却下。
そこそこわかりにくいけど正しい情報代表、看護学生が学んでいる教材からピックアップしてみました。
では、どうぞ
看護過程の展開に必要な老年期の特徴
呼吸器
肺胞数の低下
呼吸筋力
残気量の上昇
肺活量の低下
ガス交換機能の低下
分泌力排出機能の低下
気管支粘膜の線毛運動の低下
咳嗽反射の低下
循環器
心筋細胞の低下
心筋収縮力の低下
刺激伝導機能の低下
動脈の弾性力の低下
心拍出量の低下
各組織への血液供給量の低下
神経
脳の神経細胞の脱落・萎縮
脊髄神経根損傷
感覚受容器の機能の低下
神経伝達速度の低下
腎・泌尿器
糸球体数の低下
ろ過量の低下
尿の濃縮力の低下
膀胱収縮力・膀胱容量の低下
骨盤底筋群の脆弱化(女性)
前立腺肥大による尿道圧迫(男性)
運動器
骨量の低下
筋繊維数の低下
筋繊維萎縮による筋力低下
姿勢の変化、老人性円背
関節の変形、可動域の制限
内分泌
エストロゲンの低下(女性)
テストステロンの低下(男性)
メラトニンの昼夜における血中濃度の差の低下
消化器
歯の脱落・虫歯
舌の味蕾数の低下
咀嚼機能の低下
唾液分泌量の低下
消化管の蠕動運動の低下
腹圧の低下
感覚器
視覚
水晶体の混濁
明暗順応の延長
視野の低下
聴覚
語音弁別能
嗅覚
嗅覚の閾値の上昇
皮膚機能
皮膚の菲薄化
皮膚の水分保持能力・バリア機能の低下
体温調節機能の低下
みなさん、どうです?
日本語なのに
読めるのに
まったくわからない民が大量発生していませんか……?
ということで、ここからざっくりざくざく、わかりやすくしてみます。
同じ日本語なのにこうも違うのか
というあたりも楽しんでもらえたら。
呼吸と飲み込みの質の低下
息を吸ったり吐いたり、痰を出したり、むせる反応が弱っていきます。
よく、おじいさんがカーーーッペッと痰を出してるシーンがあったりしますが、あれはあそこまで力を入れないと痰が出せないから。
わたしたち世代なら、まだ咳き込むくらいで痰を出せるはずなんですが、加齢とともにそういう機能も落ちていきます。
ここで、機能というワードに言及しておきましょう。
機能=筋力+反射+意識だと捉えてもらえると、わかりやすいはず。
たとえば、むせるという現象は、本来食道に流れていくものが誤って気管に流れ込んでしまい、それ以上気管に流れ込まないために咳き込む反応のことです。わたしと同世代の人であれば、あ!と思うと同時にむせる反応が起こっているはずなんです。
本来、食道を通るはずの食べものが気管を通して肺にまで入ってしまったら、それはもう誤嚥です。肺の中は無菌がデフォルト、たとえ自分の唾液であっても肺に入ってしまったら害になるのです。
この「むせ」には、咳き込むための筋力と、気管に流れ込んできたことを察知する神経の過敏さ=反射(大脳を介さない神経反射)この2つが必要になってきます。反射のあとには、むせた!と意識することも必要ですね。
老いてくると、これらの要素が揃わなくなってくる人もいます。むせなくてはと思っていても、身体がついてこない人だっています。咳き込んでないけど苦しそうにしている高齢者とか、その典型ですね。むせる反応が乏しくなり、肺に唾液や食物残渣が垂れ込んでしまう、それはつまり誤嚥という現象がおきるんです。
誤嚥については、あとでまた解説するのでいったんここまで。
心臓のパフォーマンスの低下
心臓の、ありとあらゆる機能が落ちていきます。
心電図をとると、その心臓を流れる電気信号が「~」みたいな波形で表されるのですが、そのリズムが乱れたり、1拍飛んだり、1小節目の入りがズレたりしてきます。
病名がつくこともありますが、加齢に伴うものもあります。それってヤバくない?と思われますが、4拍子が3拍子になろうとも、あまりにもゆっくりじゃなければ&音楽が奏で続けられていたらオールOKというのが心臓の世界。
とにかく、ドクンと心臓が動いて血液を全身に届けられればいいのです。
考えてみたら、生まれてからずーーーーっと電気信号だけで動いているタンパク質の塊ですからね。
何十年も使ってたらバグるのも当たり前です。
認知機能&感情のコントロール&反射の低下
脳がうんたらかんたらと言われるよりも、こちらのほうがイメージしやすいかと。
認知症という診断が降りなくても、年相応に認知機能は低下していきます。
昔でいう、ボケるとか痴呆ってやつですね。
(解説のため、わざとこの言葉を使いました)
脳の神経細胞が死んでいくので、もうしょうがないですね。
頭のCTを取ると、どこどこが萎縮しているとか、ここは昔ちょっと梗塞があったようだねとかわかるので、そういう機会がある人は担当医に聞いてみるのも良いかもしれません。
特に前頭葉と呼ばれる、おでこの裏側あたりの脳が弱ってくると、感情のコントロールがうまくできなくなっていきます。
普段は穏やかなのに、激昂するとすぐ手が出る&足が出るようになった、なんていうのも実は加齢に伴う症状のひとつだったりします。我慢がきかなくなるんですね。歳をとると涙もろくなるのも、もしかしたらこういう理由なのかもしれません……
もうひとつお伝えしておきたいのが、反射の低下。
呼吸のところでも触れましたが、大脳を介さない、咄嗟の反応を反射といいます。
お鍋のフチを触ってしまい、アチッ!と耳を触ってしまうみたいなやつですね。
この反応が鈍るので、咄嗟の行動のスピードと質が落ちます。
そのため、転んだときに顔から落下したり、咄嗟に手を出せなくてよりダイナミック&アグレッシブな転倒が起こったりするわけです。
排泄周りの低下
尿を作る機能が低下します。
どうしても尿「量」が低下する、と思われがちですが、本来の腎臓の機能は余分なもの(アンモニアとか)を体外へ排出し、要るもの(水)は体内に残すこと。
体内の水分の濃度調整役なんです、これがバグってくる。そのため、尿は出てるのにその質がイケてないという現象がおきます。採尿もそうですが、採血でも特にクレアチン(Cr)という項目でその機能を評価することがあります。もちろん、他の採血項目や尿検査など項目は他にもいろいろある中で、という話です。
あとは、物理的というか身体的な特徴を。
女性の場合は、膀胱や子宮、腸を支えている骨盤底筋群が低下してくるため、これらの臓器の下垂というものが起こることもあります。ハンモックみたいに支えてくれていた筋肉たちが、びよよんって伸びちゃうんです。
そのため、膀胱の位置が変わり、頻尿になったり、尿路感染症になったり、膀胱脱になったり、いろんな不都合がでてくることもあります。
男性の場合は、前立腺肥大。なんかよくわからんけど、ホルモンバランスのせいでこういう現象が起こる人が多い、とされています。
前立腺、普段は栗くらいの大きさの臓器なんですが、肥大するとぐぐぐいと膀胱を圧迫し始めます。ずーっと膀胱が「押されてる」状態になる。そうすると、尿を溜める機能、尿を出す機能、いろんなところに弊害をもたらすんです。
ちなみに、女性は膀胱から出口までが約4cmくらい、男性は約20cmくらい。距離がだいぶ違うんですね。
だから、女性の場合は(出口までの道のりが短いので)我慢してるのにくしゃみしたら出ちゃった、みたいなことが多いし、男性の場合は(出口までの道のりが長いので)出したいのにうまく出せない、みたいなことが多い印象です。
気になる人は、女性男性それぞれの陰部の解剖図をぜひ探してみてくださいね。同じ種でここまで違うのか!と驚かれるはずです。
筋肉・骨・関節もよわよわに
骨が脆くなり、筋肉も落ちていき、関節の可動域は小さくなり…ってやつです。
やっぱり、どうがんばっても90歳でなかやまきんに君みたいな身体を維持するのは、きんに君でも厳しい。
プロテイン飲めば良くない?って人もいそうですが、ノンノンノン
タンパク質を摂っても、身にならないんです。飲んでも出てっちゃうし、下手したら腎臓に負荷をかけてしまい、かえって悪影響な場合もあります。
背中が大きく曲がって、かぎかっこみたいに歩いている人もいますよね。
なぜ倒れない?なぜ??ってまま、歩いていく。
それに側湾があいまって、立体的Sの字みたいな姿勢になってしまっている人もいます。
若い人ではいないから、ほんと老いってふしぎです。
ホルモンも減っていく
ひどい言いようかもしれませんが、おばあちゃんはおじいちゃんみたいに、おじいちゃんはおばあちゃんみたいになっていきます。
男女の中性化とでもいいましょうか。
おむつ交換のときに局部を見てはじめて、あ!女性だったのね…なんてことも。
女性は女性らしさを司るホルモンが
男性は男性らしさを司るホルモンが
それぞれ減っていくんです。
それに伴い、性機能を使う頻度やクオリティも下がっていくので、子宮や卵巣、精巣も萎縮していきます。
学生の頃、解剖実習をさせていただいたおばあさんの卵巣が萎縮しすぎて見つからず、チームのみんなとどこ…卵巣はどこ…え?オペ歴ないよね?…で、どこなの??と探した記憶があります。それくらい、縮こまってしまうんですね。
もうひとつ触れておきたいのは、「メラトニンの昼夜における血中濃度の差の低下」ってところ
メラトニンは、1日のリズム、季節のリズムを調整してくれるホルモンのひとつ。
その濃度の差が低下していくということは、1日のリズムが乱れてしまうことも意味します。
入院している高齢患者さんって、いろんな要因で昼夜逆転してしまうことがあるんですが、その要因のひとつがこれ。
朝起きて、夜眠るという当たり前だと思っていること、実はホルモンのサポートがあってのことなんですね。
いま起きる時間なのか、眠る時間なのか、よくわからなくなるのも、加齢に伴う現象のひとつなんです。
夜中の0時に「おはようございます!」と言ってくる人が、病棟にひとりは必ずいます。
ずいぶん古い話になりますが、長寿の双子、きんさんぎんさんが1日寝て1日起きてる生活をしていましたが、あれもきっとこれが影響していると思われます。
食べれなくなっていく、その理由は?
消化管の機能も落ちていきます。消化といってもそのプロセスはさまざまで、咀嚼、嚥下、胃酸の分泌、蠕動運動、排便などありますが、ぜーーーんぶ弱っていきます。
年をとってから、食欲が増してきた!なんて人、いないでしょう?
だいたい、みんな食が細くなっていきますよね。
歯が抜けてくると噛みにくくなりますし、そうすると唾液の分泌量も減ります。
うまく咀嚼できてないから、飲み込みにくい。
飲み込むと、たまにむせる。苦しい。
どんどん、食への関心も下がります。
スーパーにいって、高齢者がなにを買っているのかを観察してみるのも、おもしろいです。
お惣菜などできあいのもの、インスタントのもの、お湯だけ注げばできるもの、食材そのもの、お魚1匹まるまるを買っている人
それだけでも、その人がどういう食生活を送っているかがほんの少し垣間見れたりします。
それから、わたしの肌感覚ですが、高齢者の2人にひとりは便秘です。
酸化マグネシウム、センノシド(プルゼニド)、アローゼン、ピコスルファートナトリウム、ヨーデル、モビコール、アミティーザ…
なにも見ないでも、そらでこれだけ便秘薬がパッと出てきますからね。
それくらい、わたしにとっては身近ですし、患者さんたち何かしら内服している証拠です。
肺炎で入院してくる患者さん、多くの病院がルーチンとして胸のレントゲンを取るのですが
「まぁ、肺は肺炎だからそうなんだけど…それより便秘がすごいから下剤出しといたわ。浣腸もかけてくれる?」
と医師から指示が飛ぶことも。
老眼&難聴含め、いろんな「感覚」が弱っていく
個人的に、一番厄介だなと思っているのがこのカテゴリー
特に、老眼と難聴ですね。
見えにくくなり、聞こえにくくなる。
老眼鏡や補聴器があるとはいえ、もとの機能を充分に補填するほどまでではない、というのが正直なところではないかと思います。
これ、両方進むと人と関わることが億劫になって、認知力も社会性もどんどん落ちちゃうところが厄介なポイント。
人間の、人間たらしめる要素を奪っていくんです。
人との関わりそのものが阻害されるので、たとえば認知症の診断をつけようにも、その問診すら成り立たない、みたいなことが起こってきます。
ね、厄介でしょう?
あとは、皮膚が脆く弱くなります。
信じてもらえないかもしれませんが、ガーゼを固定するために貼ったテープを剥がすとき、気をつけないとそのテープに皮膚がくっついて剥がれちゃうくらい、弱る人は弱ります。
もう、コラーゲンとかどっかいっちゃってないんです。
骨と皮膚と血管だけ。肉なし!という印象。
おばあちゃんの二の腕のぽよぽよレベルは、Yogiboよりすごいですよ、ほんと。
あとは、皮膚のもうひとつの機能、体温調節の機能も落ちます。
汗をかくことが上手じゃなくなっていくんですね。
ほら、夏にエアコンをつけずに熱中症とか
冬、着込んで着込んで体温が38℃、脱水で救急搬送とか
なんで?と思われるかもしれませんが、これも加齢がひとつの原因なんです。
暑いと感じなかったら、クーラーつけませんよね?
気温がわからなくなると、体温は正常であってもその「認識」がバグるので、体温もおかしなことになっていく、という感じです。
冬の時期は、ゆたんぽやあんかによる低温やけどにも注意が必要です。
理由は、おわかりですね?
老いのプロセスを経て、起こりうること
これまでが、掃除をサボるみたいな事実の話だったので、ここからはそれによって起こること、現象についてを解説してみます。
掃除をサボると、カビが生えますよね。他にも、ホコリがたまる、排水溝から異臭がする、鏡やガラスがくもる。
プロセスの次は結果、医学的に言うと症状の話にうつります。
以下、高齢者に多い症状をみていきます。
前述の老いのプロセスを知っていると、そりゃそうだよな…となるはずです。
摂食・嚥下障害
食べること、噛むこと、飲み込むことに障害が出てきます。
臨床で話題になるのは、誤嚥(ごえん)ですね。
上記のサイトに飲み込むときの動画が出ているので、よかったらご覧になってみてください。
気管と食道を隔てている弁のような、蓋のようなものがあるんですが、あの動きや機能が弱っていくため、誤嚥という現象がおこります。うまく、ペコって蓋がしまらなくなる。
ほら、電車のレールを分岐させるためのポイントってあるじゃないですか
あれがバグるイメージです。
ポイント故障したら、電車って止まりますよね。
追突事故が起こっちゃうから。
でも、人間はそうもいかないんです。
食べたり飲んだりしないと、死んでしまうから。
だから、ポイント故障していても電車は動き続けます。
脱線や事故を起こしながらも、運営し続けることのほうが大事となってしまうんですね。
誤嚥のなにがいけないかって、肺炎を発症してしまうこと。最初のほうでも述べましたが、肺の中は無菌がデフォルト。そこに菌だらけの唾液や鼻水、食べもののカスが落ちてくると、あっという間に炎症が起こってしまうんです。
炎症については、過去のnoteもどうぞ。
誤嚥からくる肺炎=誤嚥性肺炎の方向性で加療が始まると、だいたいは絶飲食になって点滴と抗生剤投与になります。
なるべく飲み込む機会を減らす=食べない&飲まないが一番という、単純な理由です。
車両から電車を排除してしまうイメージ。
これで事故はもう起きない!と思いたいんですが
そうならないところが、人間の性
口の中には、無意識に溢れ出す泉=唾液分泌腺があります。
この、唾液を誤嚥してしまうんですね。
え~自分の液体だからいいじゃ~ん!と思うかもしれませんが
肺の中がオペ室だとしたら、口の中は汚部屋
唾液は、肺の視点から見るとめちゃくちゃ汚いものなんです。
どんな間取りでも、トイレの真横に台所が設置してあるところなんてないでしょう?
そういう感じです。
回復の兆しがある人は、ゼリーやペーストの食事から再開します。
歯ではなく歯茎でもかめるようなものですね。とろみの餡がかかってたり、飲みものにもとろみがついていたりします。
サラサラの液体だとまた誤嚥しちゃうかもしれないので、できるだけ粘稠性(ねんちょうせいと読みます、ネバネバ度)を保っておくんです。
徐々に抗生剤や点滴を減らしていって、嚥下しやすい食形態(ペースト状とかゼリー状とかミキサータイプとか)で食事摂取を促していく。
これが、よく見る誤嚥性肺炎の治療プロセスだと思います。
これらを踏まえても嚥下機能がもうダメって人は、今後どうするかを考えます。
具体的には
・点滴で生きながらえるか
・嚥下を介さない栄養摂取方法=胃瘻の造設を検討するか
・その人のいのちの限界だと判断するか
こういう検討をしていくフェーズに入ることがほとんどですね。
このあたりの倫理的な問題に言及していると、このnoteが永遠に終わらないので今回は割愛。
誤嚥性肺炎の解釈はいろいろありますが、今のところわたしは佐々木先生のこれが好きです。
誤嚥性肺炎は、在宅医療で遭遇する最もメジャーな疾患だ。要介護高齢者の緊急入院の主たる要因であり、経口摂取を制限する主たる要因であり、そして死亡の主たる要因でもある。しかし、「誤嚥性肺炎とは何か」という定義そのものが非常に曖昧で、その診断も曖昧なまま、治療も曖昧に進められることが少… pic.twitter.com/gpxht01GFK
— 佐々木 淳 @医療法人社団悠翔会 理事長・診療部長 (@junsasakimdt) November 29, 2023
以下、すべての症状に言えますが、病院で診断をつけるのは、まぁどうにかなります。
ただ高齢者の場合、それが加齢という、ある意味で自然発生的に起こる現象の側面も持ち合わせています。
高齢者の症状は、自然的なものと医療を含む科学的なもののあいだにあります。
それが病気という科学技術をもって戦う現象なのか、加齢に伴う自然な現象なのか
患者によって
医師によって
家族など周りにいる人によって
企業や市場によって
解釈が異なるのは当たり前、ということをぜひ念頭においていただきたいと思います。
低栄養
どんどん食べれなくなっていく話をしましたが、栄養の受け手である身体も入ってきた栄養素を摂取できなくなっていきます。
それは消化機能の衰えだったり、肝機能&腎機能の低下だったり、いろいろ。
ちょっと専門的な話をしますと、採血結果でわかる項目、総蛋白とアルブミンでざっくりとその感じを見分けることができます。
たとえば、体育会系の部活をやってる高校生でもインフルエンザでここ数日全然食べられていないって最中に採血すると、この2つの項目は低値を指します。必要な栄養素を取れていない&血中に保っていられない状態なんです。
これがだんだん恒久的に起こるのが、高齢者の低栄養。
以前より食べれないし、運動の機会も減ってくるから骨格筋からの刺激も少ないし、脂っこいもの&タンパク質よりも野菜や魚、やわらかくて消化のいいものばかり食べるとなると…う~ん…厳しいよねという話になってきます。
普通の食事だけではまかなえなくなってくるため、栄養補助食品や薬扱いの栄養剤を投与することもあります。
わたしがよく見かけるのは、メイバランス、エンシュア、エネプロゼリー、アイソカルゼリー、あたりでしょうか。
カロリーメイトのもっと医療寄り版と言うとわかりやすいでしょうか。
どんな感じのものなのか、リンクを貼っておきますね。
こういうものの必要性、臨床にいると頭ではわかっているのですが
食べること大好きなわたしからすると、こういう栄養剤の摂取だけで生きている人を見ると切なくなります。
ほんとうに、そうまでして生きていたいの?
生きていてほしいのは、誰の意思なの?って。
便秘
さきの消化の老いでも触れましたが、排便機能も低下していきます。
昔の人って、水をそのまま飲むことに抵抗があったり、そもそも水を飲む習慣がなかったり。
戦時中、授業中、部活中、仕事中に水を飲むな!と言われて育ったせいもあるかもしれません。
それに加えて、蠕動運動の低下や食べる量の低下、かけられる腹圧の低下、便が溜まっているのにそれに鈍感になってしまった直腸の感覚などがあいまって、便秘を引き起こすんです。
下剤を内服しても出ない場合は、肛門から物理的にアプローチするしかありません。
摘便(肛門に指をいれて便を掻き出す処置)か浣腸ですね。
どちらも、出口からなにかを入れるわけで、心地よい処置とは言えません。
(男性の中にはそれで高まる人もいるようですが…)
なにより、老いていく身体において、自身でやり続けるには持続可能性の低い処置になります。
みんな、自分のおしりって見えないでしょう?
お風呂でやるとして、出てきた便はどうするの??
指はまぁ、加減ができるかもしれませんが、稀に浣腸で腸管を突き破り緊急手術みたいな人もいるので、若いうちからなるだけ便通は整えておくべきにこしたことはありません。
いつも、患者さんにはこんなふうに伝えています。
わたしたちは、薬を投与したり点滴することはできるけれど
代わりに排便してあげることはできないですからね。
与えることはできるけれど、奪ったり取り出したりはできないんです
って。
自分のゴミは、自分で出せるようにしておきましょう。
脱水
上の話ともリンクしますが、高齢者の飲水量の少なさよ、って話です。
2023年の夏、めちゃくちゃ暑かったですよね~!
35℃超えがデフォルというか。
もれなく大量に熱中症や脱水症の患者が運ばれてきましたが、みんな全然飲んでなくて、そりゃ干からびるわって感じでした。
採血結果をみると、まぁすごい。煮物のレシピで、旨味を濃くするのに「水分を飛ばす」ってやりますよね。脱水患者さんの血液って、あんな感じになってるんです。
(血液が)ラーメンのスープみたいになってんじゃん!というノリの人もいました。あくまでノリですよ、ノリ。
喉の渇きを感じなくなっている&暑さを感じなくなっていくことももちろん理由にありますが
それよりも、身体がいうことをきかないのでトイレにいくのがめんどくさい、トイレを失敗するのが嫌だ、トイレを失敗して家族に怒られるのがダルい、みたいな理由のほうが本音だったりします。
出るのが嫌だから飲まないという、これまたいつの話?みたいなことを、令和の高齢者も言うんです。大正生まれがまだまだ健在してますからね。
緑茶とかコーヒーも飲まないよりかはいいんですが、利尿作用があったり腎機能に負荷をかけたりすることがあるので、水が一番です。
水ほど、身体に負荷をかけない液体はないんですよ…!!
ぜひとも、若いうちから水を飲む習慣をつけてほしいものです。
もうひとつ。
これは、コロナのコールセンターで仕事をしていたときにも口酸っぱくお伝えしていたんですが、高熱があるときこそ水分摂取をこまめにお願いしたいです。
解熱剤を飲んでるのに熱が下がらないという相談がよくあったんですが、話を聞くとほとんどの人が水を飲んでいないんです。
身体が熱を下げるには、汗をかくという身体の仕組みを使うのが一番効率的です。
肌から水分を放出するときのエネルギーで、熱も一緒に放出する。結果、体温が下がる。
ここで問題です。
汗の原材料は、なんですか?
そう、水ですね。
高熱で解熱剤を飲んでも、汗の材料である水分がなければ、熱はなかなか下がりません。
入院中の大人の患者に対し、1500ml前後の水分を1日かけて点滴で投与するのは全国のデフォルトです。そういうときは1500cc以上は口から飲んでほしいです。
喉が痛くて無理って人も、氷とかアイスならいけるはずなので死ぬ気でがんばってください。
高齢社会の昨今、水が飲めないから入院させてほしいと言って入院させてくれるのは、脱水でいのちのフチが見えてしまってる高齢者だけです。
意識がある限り、若者は家で水を飲んで乗り切りましょう。
スキンテア
はじめて聞く方も多いと思いますが、お肌のトラブルですね。
スキンケアではなく、スキンテア。
難しい言葉でいうと、摩擦やずれによる外傷性創傷のことをさします。
オノマトペでいうと、べろんちょって感じです。
響きだけ聞けばかわいい感じがしますが、全然かわいくありません。
皮膚がずるむけになる状態ですからね。
たとえば
・ベット柵に足のスネをぶつけて内出血&皮膚のずるむけ
・点滴の固定テープを剥がすときに、テープに皮膚がくっついてずるむけ
・浴衣の紐を結ぼうと、シャってお腹を紐でこすってしまったら、擦れてじわじわ出血
・患者誤認防止用に手首につけているリストバンドが手首につき刺さって出血
そんなことで?と思われるかもしれませんが、普通の大人では考えられないような受傷の仕方をしてしまうんです。
もうね、肌がよわよわ。
赤ちゃんとはまた違った、肌の弱さ。
コラーゲンの層がどんどん減っていくので、お肌のハリが失われてしまうんですよね。
女優さんだって、お顔は整えていると思いますが、手の甲の老化には逆らえないはず。自主的に鍛えられる筋肉が乏しいですからね。
くわえて、お肌が水分や脂質を蓄えておく機能も落ちます。
若い人は、小鼻の毛穴が開いて~とか言ってますが、高齢者の表皮の上に油分なんてほぼありません。かっさかさ。
ほら、スーパーのレジが終わったあとの、袋詰めコーナーでビニール袋を永遠に剥がせない高齢の人いるでしょう?
あれです、あれ。
手指なんて、30年近く手入れを怠った牛側の財布か?ってレベル。はたらく手の勲章でもありますが、それで日常生活に支障をきたしてしまったら、元も子もありません。
この乾燥と肌のハリの低下によって、スキンテアが起こりやすい状態が生まれてしまうというわけ。
これの改善策は、とにかく保湿です。
もう、市販のニベアでもワセリンでもなんでもいいから、まずは肌になにかを塗るという習慣をもってほしいです。
もちろん男性も。
寝たきりの高齢者の患者さんには、1日2回ほど保湿剤を全身に塗布しています。
ただでさえ、栄養状態が良くないので、皮膚もめっちゃ脆弱なんですよね。出来立ての湯葉のよう。もろさの極み。
その上、皮膚の擦れやずるむけが起こったら、なかなか治らないですし、そこに感染なんて起こしたら、一発アウトです。
その前のリスクヘッジということもあり、全身に何かしらを塗っている印象があります。
足のトラブル
介護のnoteにも爪切り部分は書きましたが
足首から下のトラブルが増えます。
具体的には
・皮膚が肥厚し、小さな傷やめくれに気づきにくくなる
・爪も肥厚し、水虫や深爪が進行する
・足底筋が弱り、足全体で地面をふみしめて歩くのが難しくなる
このあたり、全部繋がっているので順に説明していきますね。
年をとると、足腰が弱り、目も悪くなっていきます。
メガネをかけても、自分の足先や爪がよく見えなくなっていくんですね。
爪を切ることで、身まで切ってしまうのがこわいですし
なにより、座って足の爪を切るという姿勢が億劫になっていきます。
高齢者にとって、地べたに座ってあぐらをかく、体育座りをするって割とハードな体勢。
その体勢でよく見えない足の爪を、力が入りにくくなった手で爪切りを使う。
もちろん、片足を台に乗せて前のほうにかがむなんて姿勢もムリ。転びそうになります。
ここまでくると、もう爪切りしなくていいや~別に痛くないし困ってないし!
ってなっちゃう気持ちも、わからんではない。
実際、自宅から入院してくる高齢の患者さんの、足の爪の伸びっぷりったらないです。
ナースあさみ:足の爪、最後の切ったの、いつだったか覚えてm
患者:わからんね~
と被せ気味に答える人のまぁ多いこと。
若いときは、何にも苦労しなかった足の爪切りが億劫になっていくんですね。
当然、足先に対する関心やケアもおろそかになっていきます。
なにより、家の中にいても外出するときも、足先ってなんらかのかたちで覆われていることが多いですよね。
夏はサンダルがあるじゃない!と思われるかもしれませんが、足底筋の弱った人が履いても脱げちゃうだけ。
あれも、ある程度足底の筋肉がないと履けないもの。
だから、みなさん履き慣れたスニーカーのかかとをつぶして履いている人が多いように思います。
スーパーに買い物に来ている高齢者の足元、ぜひご覧になってみてください。
手の爪が伸びてたら人の目に触れますが、足は隠れているので人の目に触れにくい。
このあたりも、足のトラブルが増えてしまう要因のひとつかな、と思います。
足先への関心やケアがおろそかになると、爪が伸びている、深爪になっている、爪の先が黒くなっている、かかとや母指球あたりの皮膚が肥厚し粉がふいてても気づかない、などの現象がでてきます。
放っておいてもいいんですが、ここまでくるといつ診断がついてもおかしくないような「リスク状態」と言えますね。
この状態から足先に「痛み」や「出血」を伴うと、はじめて自分以外の誰かの目に触れるステージに入ります。
ここをすっ飛ばして転倒からの骨折で、「なに?この爪!アンモナイトみたいになってんじゃん!!」といきなり医療従事者の目に触れるパターンもありますが。
このリスク状態のいきつく先は、歩けなくなること
爪が食いこんで痛い、足の指が痛いってだけで、立っていられなくなってしまうんです。若者だって、小指の先をタンスの角にぶつけたら、しばらくうまく歩けないでしょう?ひょこひょこしちゃう。
二足歩行をデフォルトにしている我々にとって、これは相当な痛手なんです。歩くという行為がもつ筋刺激と運動量の多さはバカにできません。
わたしの肌感覚ですが、歩けなくなると老いが3倍速になります。
骨折で手術しても寝たきりのままという人が一定数いるのは、このためですね。
もうひとつ、壊疽(えそ)という病気の状態にも触れておきましょう。
壊疽は、細胞の集合体である組織が腐っていく状態です。
え?生きてるのに、組織が腐っていくってどういうこと?と思われるでしょうが、腐っちゃうんですよ。
キムチとか味噌も、冷蔵庫にいれておいてもたまにカビてるとき、ありますでしょ?
あんなに塩分効いてるのに。
そりゃ、人間だってナマモノで常温の中を生きています。塩分濃度低めの我々が腐っても、おかしくないってわけです。
一番多いのは、糖尿病による壊疽
詳しく知りたい方は、こちらのnoteを読んでいただくに越したことはないんですが
これも長いので、手短にここでも説明しますね。
糖尿病が進行すると、細胞が細かく集まっているところ(目、腎臓、足先)の元気がなくなっていきます。
栄養と酸素の供給量がガタ落ちすると思ってください。ライフラインと幹線道路が陥落。
そこに加齢に伴う、これまでの状態や症状が加味されると、足先のMPが貧弱になること、おわかりになるかと思います。サンダーボルトで一撃ではなく、冬の静電気で瀕死みたいなイメージです。
爪切りで深爪
ささくれがめくれてちょっと出血
靴下の糸がかさかさの皮膚にひっかかりちょっとめくれる
はじめてはいた靴が合わなくて、ちょっと靴づれ
こういうのが契機になって、炎症を起こすことがあります。
炎症だけで済むならいいんですが、そこに外からの奇襲=感染が起こると、かなり厳しい。
組織が治らない、炎症がだらだらと続く、組織が徐々にダメになっていく、からの壊疽という状態に陥っていきます。
ただ、臨床では人間「本体」が負けるにはまだ早いという考え方をするんですね。
いのちを助けるのが、最優先。
医療は、そのためにあります。
足がダメになりそうで
でもいのちが助かるのであれば
足を切ってしまえばいい
という判断がなされることがあります。
言い方が非情ですが、損切りのようなものです。
糖尿病による足のトラブルで足を切断する人は、年間1万人以上
コロナ以前のインフルエンザでの死亡数が年間3000人前後なので、多いと考えるか少ないと考えるかってところではあるのですが。
ただ、この1万人も足切断の手術をして成功した人の数です。
足の切断って、内臓の手術と違って見た目でどこを失ったかすぐにわかります。
本人がなかなか承諾しなかったり
家族からの抵抗があったり
そもそも、手術に耐えうるような全身の状態ではなかったり
切断せずに、もしくは切断することができずに、そのまま亡くなられた人の数はカウントされていません。
たかが足、されど足
歩けなくなることで、失われることやモノはたくさんあります。
たかが足のトラブルでしょ?
いのちに別状はないよね!
なんて思わないでいただきたいです。
動物が動けなくなるということは、ただの物になっていく一歩手前の状態なんです。
せん妄
こちらも聞きなれないかもしれませんが、高齢者にはよくある症状のひとつ。
医学的には、一時的な意識障害という定義がなされています。
ひらたくいうと、一時的におかしくなっちゃった状態です。
・天井に猫がいると言う
・壁に虫がいると言う
・昼夜逆転する
・普段はそんなことないのに、不潔行為(おむつを脱いだり、陰部をさわりまくるなど)をしたり、暴力をふるったりする
・ここがどこだかわからなくなる
・今がいつかわからなくなる
・昔のことは覚えているのに、昨日のこと(手術)は覚えていない
・警察を呼んだり、お経を唱え始める
高齢者に限らずお酒を飲んで酩酊状態になったりする人がいますが、その「お酒」にあたる部分が、「症状」だったり「入院や施設入所による環境の変化」だったり、「これから暮らしていくことの不安」で引き起こされることが多いように思います。
だから、学問上は酔いと同じような分類
なんですが、実際はこのせん妄から抜け出せず、そのまま認知症に突入する人もいます。
臨床で一番厄介なのは、治療への協力を得られなくなること。
・点滴→邪魔だから取っちゃおう~
・尿の管→なんでこんなもの入ってんの?早く抜いてよ!
・術後の絶対安静→起きあがっちゃいけないってなに?あたしゃ帰るよ!
という感じです。もう、わけわからんちんになっちゃうんですね。
何をしても興奮がおさまらず、強制退院になった患者さんを何人も知っています。
コロナ患者さんでさえも、隔離されていることの理解ができなくなってしまい、入院したその日の夜にご家族に迎えにきてもらったこともあります。
その人の場合、ベッドに抑制してもうまく抜け出して、違う患者さんの部屋(コロナではない患者)にノーマスクで突入しちゃったんですよね。
もちろん、このコロナ患者さんの療養する権利も大事ですが、コロナではない患者の安全に診察・療養を受ける権利も等しく大事。
ここでは倫理的な問題に深く言及することはしませんが、病院は基本的に治療をする場
その治療が著しく困難になってしまう場合には、強制的に退院していただくこともある、という例です。
いまは、報道の数も機会もめっきり減ってしまいましたが、コロナにかかって入院してくる高齢者はちゃんといます。すごくいます。
弊病棟は、基本的に10日間の個室管理がデフォルト(2024/3 現在)
テレビしかない状況で人との会話もスタッフだけ。
しかも、マスクとシールド越しで相手の顔がよく見えない。
老眼と難聴が重なったらどうでしょう?
認知力の低下、体力の低下に加えて、せん妄になったり不穏になる患者さんは全然珍しくありません。
むしろ、デフォルトといってもいいかもしれません。
「ベッドの上で寝てるだけ」や「数日間、個室で隔離されているだけ」が奪うものを、ぜひ知っていただきたいです。
ここまで、老いとその先にある症状をみてきました。
ここからは、その先にある死にうつりますね。
なんですが、まずは日本人の死因を知っておかないと話にならないので、簡単に紹介していきます。
統計の勉強だと思っていただければ。
日本人の死因に関すること
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/geppo/nengai22/dl/gaikyouR4.pdf

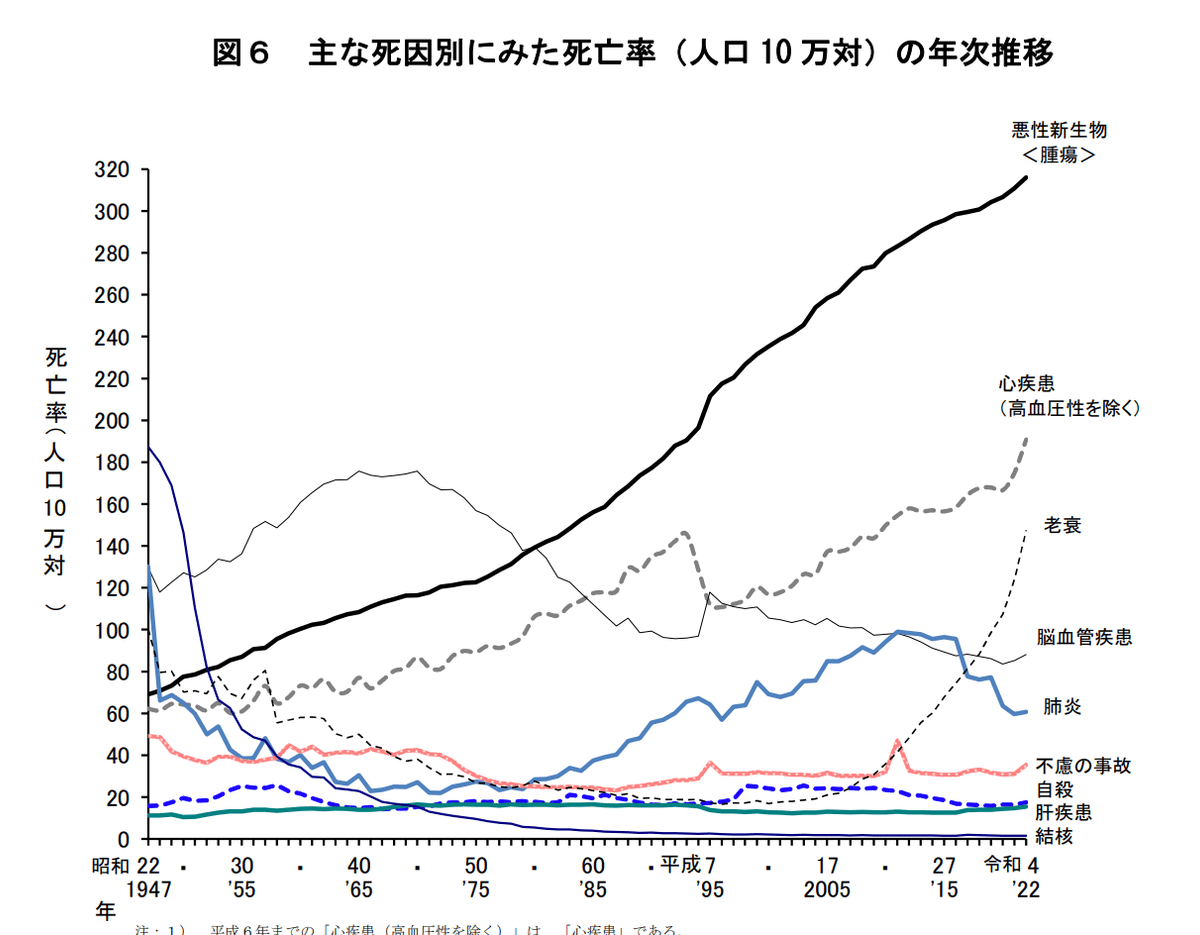
日本人の死因、上から順番に
1位が悪性新生物(がん)
2位が心疾患
3位が老衰
4位が脳血管疾患
5位が肺炎
6位が誤嚥性肺炎
7位が不慮の事故
と続きます。
やっぱ、がん強いなというのが所感ですね。がんって、細胞分裂を繰り返す組織全般に見られる病気なので、そもそも母数が違います。肺炎とか、場所が肺しかないじゃないですか。でも、がんは肺も皮膚も胃も大腸もある。うん、強い。
2020年から我々の生活をあれほど狂わせた新型コロナ感染症も、死因別のカテゴライズでは名前も上がらないほどの扱い。
グラフでいうところの、その他の枠に入っています。なんか負けた気がするのは、わたしだけでしょうか……
以前まで、がん・脳血管疾患・心疾患がトップ3だったことをふまえると、そこに老衰が食い込んできたことは、高齢社会真っ最中なんだなと感じています。新生児がこの診断名で亡くなることは、まずないですから。
老衰という診断名は、医師の采配ひとつ。いやいや、うちの母が老衰で死ぬわけない!もっと他に病名があるはずだ!!と騒ぎ立てるような人が減り、歳も歳だし老衰ですね……といって亡くなるということが一般の人にも受け入れられるようになってきたことを意味するのではないかと考えています。
医師の説明に同席するときも
田中さん(仮)ね~、やっぱ95歳ですし、具合の悪さは高齢であるっているのがいちばんの理由だと思うんですね。
検査してもいいんだけど、痛くてしんどいものが多いので、正直いってそこを乗り越えるような段階ではないかなと考えてます。
点滴やお薬も使いますが、体力気力が限界に近いのが正直なところかな、と。ご家族もそういう心づもりはしておいてくださいね。
なんて言い方をしているケースが多いでしょうか。
実際、死亡診断書に老衰と書かれる人、年々増えているような印象です。
死亡診断書と死亡検案書
ちょっとここで蛇足を。
病院で亡くなった方には死亡診断書が発行されます。これがないと、火葬できません。
ご遺族の方は必ず病院から受け取ってほしい書類のひとつです。
在宅療養をおこなっている人が、眠っているあいだに亡くなり、翌朝医師が確認する場合も死亡診断書でOKです。「医師の監督下にあった」というのがポイント。
一方で、なんの既往も受診歴もない人が自宅で亡くなっていた場合、こちらは死亡検案書というものが発行されます。
死亡に関して、事件性を否定しないといけないところからスタートするんです。
ほら、もしかしたら殺人事件かもしれないですし…!!(BGMは火曜サスペンス劇場)
ということで、検死というものが入ります。
どうして死んじゃったか総確認ですね。
ここで、脳出血かもしれない~とか、肺塞栓かもしれない~とか、一酸化炭素中毒ちっくかもしれない~とか、死因を調べてもらうんです。
なんかよくわかんないけど家で死んでた、なーんて理由では先進国としてダメなんでしょう。
そして、書類に書けるメインの死因はひとつだけ。
どんなに病気が複合的に作用していても、みんなひとつしか書けないんです。
(影響しうる病名を書く欄はありますが、ひとつかふたつだけ)
そこに、肺がんとか、心不全とか慢性腎不全とか、いろいろ書かれるわけです。
わたしがこの3年、一番おみかけしたのは肺炎(誤嚥性肺炎含む)ですね。
そして、影響しうる病名欄に新型コロナ感染症の記載
まだ、統計が出揃ったわけではないのでなんとも言えないところではありますが、コロナで亡くなった人より、コロナを契機に肺炎(誤嚥性肺炎含む)を併発し、それで亡くなってしまった方も相当数いるんじゃないかと思います。
新型コロナ感染症にかかることと、肺炎を発症することは別の現象です。若い人とかそうでしょう?コロナに感染しても、感冒症状内で留まった人が大半だったはずです。
話を戻しますね。
肺炎と誤嚥性肺炎
個人的に、この診断名がきちんと分かれてくれて本当に嬉しい!
肺炎だけだと、誤嚥性肺炎も間質性肺炎もマイコプラズマ肺炎もぜんぶ一緒の枠になってしまうので。
誤嚥性肺炎=高齢者の老いが重なって起きる肺炎、ですよね。
ちゃんとカテゴリー分けされたということは、老いが重なって亡くなる肺炎の人が可視化されたということ。
新型コロナウィルスを含む細菌やウィルスによる感染からの肺炎、劣悪な衛生環境によって引き起こされる肺炎とは違い、自身の唾液や痰が肺に流れ込んできてしまう肺炎が、「肺炎枠」の約半分という事実。高齢社会ゆえの、このパーセンテージなのかもしれません。
結核、過去の病気だと思われているかもしれませんが、今も感染している人はいますし、それで亡くなられている人もいます。
たまにですが、わたしも結核疑いの患者さんを受け持つことがあって、そういうときはコロナよりも厳しい対応をしなければなりません。排菌といって、菌を体外へ咳などで排出してしまうような状態になってしまうと、令和のいまになっても行政からの隔離入院勧告が待っています。有効なワクチンも、ありません。いまだに感染症分類第二類に君臨するだけあって強ぇな結核菌、って感じです。
老衰、心疾患、悪性新生物が上昇傾向にあるのは、高齢社会ただ中の日本では当然の結果かなと思っています。
そりゃ、80年90年も生きていれば、全体的に弱ってきますし、ポンプに支障は出ますし、自分の中にある危険因子みたいなものは育ちますよね。
自殺と事故に関しては、あんまり変わっていないですね。正直、自殺に関しては減っていくのが望ましいとは思うのですが、社会情勢も相まって自殺にしか希望を見出せない郡というのが一定数いるのは、仕方がないのかもしれません。

女性の老衰で亡くなる人の多さよ…!というのが、わたしの初見での感想です。
ケア労働が当たり前だった人は、自身へのケアなんて習慣の一部。それが最期までセルフケアを怠らない姿勢に結びつき、生活の中で終末期を迎えることになる理由なのかもしれません。眠るようになくなる人も、老衰に入りますしね。
最近の死因の統計はこんな感じ。
厚生省の人口動態統計のページにいくと、いろんな数字がいろいろ見れます。
気になる人は、ぜひ覗いてみてください。
アテンションを集めるようなニュースより、よっぽど勉強になりますよ。
ではでは、ここから先は死因ではなく、死にゆくプロセスについて解説していきます。
病気という点ではなく、プロセスという線で見たとき、どういう下り坂を描くのかというイメージを持っていただくと、わかりやすいはずです。
死にゆくプロセス
突然死パターン(急性心筋梗塞や脳梗塞など)

文字通り、突然死んじゃうパターンですね。
下るまもなく、ブツっと途切れるイメージ
急性心筋梗塞
大動脈解離
急性硬膜下血腫
脳梗塞
事故や災害に巻き込まれて
銃殺(日本だと少ないでしょうが)
病名(死因)にするとパッと思い浮かぶのは、こんな感じですかね。
突然亡くなってしまうので、本人もご家族も気持ちが追いつかず、グリーフケア(悲嘆のケア)が必須になってきますが、死に際する苦しみや痛みが一瞬であること、ご家族や親しい人たちがそういうものを目撃し心を痛める期間が短いことは、ある種の救いなのかもしれない、と個人的には思っています。
あとは、本人も周りも亡くなることをまったく想定していないので、もろもろの管理と権限譲渡が大変そうだなという印象があります。
家族であっても、スマホの中さえ覗けませんからね。
残高預金、資産、人間関係、SNS、自宅の私物、会社の荷物、家、契約関連などなど、遺された者が担う各種手続きや雑務が多すぎるんですよね。
上記、遺された者の数日間のドキュメント。一気に読めたのでオススメ。
生前にいろんな権限を譲渡したり、死亡届が受理されたら、一斉に各所へ知らされて諸々の契約やサブスクが終わる、みたいになってくれないかな~と密かな野望を抱いています。特に、これからは身寄りのない人の死亡者数が増えていくと思うので。
がんのパターン

がんになることを賞賛するつもりは毛頭ありませんが、個人的に1番イケてる死のパターンだと思っています。
なぜなら
・方法がいろいろあるから
・亡くなるまでのあいだ、比較的時間があるから
です。
がんと診断されてから、1週間で亡くなってしまう人は稀です。
年単位で時間のある方のほうが、多い。
がんサバイバーという言葉も出てきたくらい、サバイブする方が増えてるんですね。
昔は、がん=死のイメージが強かったと思いますが、いまは違います。
早期発見、早期治療、抗がん剤だってどんどん良くなっていますし、放射線療法もあります。
発見時、もう手遅れですという例ももちろんありますが、それでも緩和ケアが残っています。
人生の最終段階をより自分らしく過ごすために、取れる手段が残っているんです。
ただ、死へ向かう際の痛い、苦しい、つらいを完全になくすことはできません。あくまで緩和です。診断時から緩和ケアの介入があっても。
医療用麻薬の認知もわたしが看護師になった頃よりかは普及しつつありますが、それでも
「う~ん、まだ使う段階じゃないな」
と、知識のアップデート未の高齢医師に決められてしまうと、もはやそれまで。ここまでくると運ですね。
いくら医師にプッシュしても、医師が医療用麻薬の処方箋にサインをしなければ看護師は医師の指示に従うほかないのです。
く~~~!!と悶えながら仕事をしたこと、数えきれないくらいあります。
SNSの医師の発信をみていると、みんな意識高い系に見えますが、実際に発信している医師はほんの数%だと思われます。
多くが日々の臨床に追われ、しかも医師の肩書きを公開して発信するなんて……
俺には怖くてできない
しかも、仕事と生活があって、その上での発信でしょ?
しかもタダで。
超人かキチガイにしかできないよ、あんなの
と、同僚の医師は申しておりました。
わたしもちょっとだけ、そう思います。
ちなみに、がんで亡くなるというのは発展途上国では稀。
みんな、がんが発症するほどの年齢まで生きられないからです。
多くの方が、感染症や飢餓、紛争による理由で亡くなります。
衛生環境、医療という資源の貧弱さ、習慣や慣習の理解……
がんで死ぬことができるのは、一定の健康レベルと平和な環境がないと成立しないこと。
まず、がんという病気を診断するまでの医療へのアクセスが必要になりますから。
がんで亡くなる人が増えるというのは、公衆衛生含めその国がある程度発展した証でもあると言えるのではないか、と考えています。
ただ、子宮頸がんや小児がんなど、加齢によるものとは考えにくいものもあります。
こちらの罹患率や死亡率は、すべての国でどんどん下がっていくことを願うばかりです。
臓器不全(心疾患や慢性腎臓病など)

あんまり、イメージが湧かないかもしれませんが、入院と退院を繰り返すと思ってもらうとそのダメージっぷりが想像しやすいかもしれません。スパイク型。
退院するといっても、病院で治療することがなくなったから家に帰るだけで、以前の状態まで身体が「治った」わけではありません。年単位で身体機能が落ちていきます。
でも、一瞬だけ調子のいいタイミングが出現するので、本人も周りの人も治った!と勘違いしてしまうところが、なんとまあ人間のおめでたい部分というか、愚かな部分というか、病気の小賢しいところいうか……
死因2位に心疾患が入っていますが、その内訳のほとんどがこのパターンだと思われます。
急性心筋梗塞でコロリと逝ってしまう人は稀
うっ血性心不全とか急性心不全とか、徐々に心機能が落ちてぐんにゃりと最期を迎える人のほうが多い印象です。
そして、このパターンの特徴は、生活習慣と密接な関わりがあるということ。
・甘いもの大好き
・おかきはしょっぱいから糖質ゼロだよね!
・ファーストフードLOVE
・清涼飲料水とコーラは水
・薬飲んでるから、少しハメを外してもいいよね!
こういうことがチリつもとなって、症状や病状が悪化していきます。
そりゃ入院中は制限されてますから、一時的に調子はよくなります。
家に帰ったら、お酒もお菓子もタバコも解禁だぜ!ってなったら、ねぇ?という感じです。
その繰り返し。
言い方があれですが、病気的には一撃で致命傷を与えるタイプのものではありません。
うまく治療できれば、(身体がどういう状態であれ)ひとまず小康状態にもっていけます。助かっちゃう。
だからこそ、死という視点から見るとタチが悪いなと感じています。
それから、入院して点滴したらよくなるでしょ?と思っている家族が多いのも、このパターンの特徴のひとつ。
今回はさすがにもう限界だと思いますよ~と
医師がどれだけ説明していても
いざ、亡くなりそうなんですがと連絡すると
なんでですか!昨日までは話せてたじゃないですか!!
と豹変する家族の多いこと……(遠い目)
心の声:(もう死んじゃうよって、あれほど言ったでしょ!!急に変わると書いて急変じゃ!!!!!)
と、わたしの中の湯婆婆が叫んでおります。
フレイルパターン(認知症や老衰など)

フレイルって、なに?
という人が多いと思うので、そこから説明していきましょう。
フレイルとは 医学用語である「frailty(フレイルティー)」の日本語訳で、病気ではないけれど、年齢とともに、筋力や心身の活力が低下し、介護が必要になりやすい、健康と要介護の間の虚弱な状態のこと、とされています。
街中でめちゃめちゃ小刻みに歩いている高齢の方、見たことありませんか?
指でつついたら倒れてしまいそうなほど、体幹も弱そう。
あれは、パーキンソン病や多発性脳梗塞による症状のひとつ。
歩こうとすると、ああなっちゃうんです。
施設に入所している介護度の高い高齢者も、ここに入りますかね。
脳梗塞やって一命を取り留めたけど、寝たきり&胃ろうで意思疎通は不可、みたいな人です。
身体が虚弱、疲れやすい、食が細い、運動習慣がない
上の臓器不全パターンと似ているような感じがしますが、こっちは「一時的にいい状態」と「悪い状態」を行ったり来たりするスパイクがないことが特徴のひとつ。
徐々にでも確実に、人としての機能が落ちていきます。
あんまり知られてないでしょうが、食欲不振なんかもここに入ってきます。
たかが食欲不振なんですが、弱っている人の食欲不振は、1日にお茶1杯といちご1つみたいなレベル。
え?キティーちゃん?みたいな世界線にいるんです。
当然、低栄養と脱水が併発していますので、同居している人がいたら受診させようと思いますし、意識レベルが落ちたら、救急車を呼ぼうと思いますよね。
おばあちゃん、もう95歳だし、これは老衰のプロセスのひとつだと思うから、救急車呼ばずにこのまま家で看取りましょう……
なんて家族、日本には居ないと思うんですよね。
生かすことは、正義だから。
病院に行くとものすごい額の医療費が請求されるわけでもないですし。
それくらい、いのちに危機が訪れたら医療機関を受診するってのは日本人にとってデフォルトになっているかと思います。
入院してきてら「とりあえず」点滴
栄養と水分を、血管にダイレクトインしちゃお!ってことです。
診断をつけるとすると、食思不良(しょくしふりょう)や低栄養になるでしょうか。
ただ、この食欲不振。
高齢者の場合には、年齢に相当した「老い」のプロセスのひとつでもあるんです。
低栄養の項目で、触れましたね。
わたしたちだって、元気なときはカツ丼をおいしいと思えるけど、弱ってるときは勘弁してくれと思いません?
その、勘弁してくれ状態がデフォルトとなってしまうのが、老年期=老いのプロセスのただ中にいる人たちなんです。
食べれなくなることを、加齢に伴う老いだと捉えるのか
「とりあえず」点滴をして、意思決定するタイミングを先へ伸ばすのか
中心静脈栄養カテーテルの挿入や胃瘻の造設を検討・実施するのか
使える医療技術を最大限に活用していのちの期限を伸ばすのか
いのちを伸ばすことは最善なのか
ご飯が食べられないという日常的に起こる現象なんですが、こと高齢者においてはめちゃくちゃ倫理観の問われるものになってしまうんです。
医療技術をもって、できることは増えてきました。
これからも、どんどん増えるでしょう。
けれども、技術は人のしあわせのためにあります。
本人が、これ以上生きることを望んでいない場合
技術が提供され続けるのは、正しいことなんでしょうか?
生きることは、生き続けることは、誰の望みなんでしょうか?
その患者、その周りの人の価値観や倫理観で大きく左右されるのが、このタイプの死にゆくプロセスではないかと感じています。
そもそも、己の倫理観というものが育っていない大人にも、頻繁に遭遇しますが。
あなたにとって、一番大切なことは、なんですか?
これに応えられる大人や高齢者が、あまりにも少なすぎる。
では、いよいよここからは死ぬプロセスに入っていきます。
死ぬ間際や死ぬ瞬間、死んでからの話を。
死ぬ間際って、どんな感じ?
一般の人が見ても、ちょっとあの人、ヤバそうじゃない?とわかるレベル
あと数時間~数日で亡くなることが予期されている状態をさします。臨死期なんて言い方をすることもあります。
死にゆくプロセスを経た人が向かう、ONE PIECEで言うところのラフテル的な感じでしょうか。最終到着地点。
亡くなっていく人の多くが、この道を通ります。
(もちろん、人による&病気による&環境によるので、そうでない人もいます)
どんな感じなのか、みていきましょう。
意識がなくなっていく
医療従事者は意識レベルという言い方をすることが多いですが、この意識が朦朧としている~意識がなくなる状態に近くなっていきます。
意識がなくなるってどういうこと?と思われるかもしれませんが、そうとしか言いようがない。
すごくよく寝ている状態、ではないんですね。
ただ、みんながみんな、いきなり昏睡状態に陥るわけではなく、そこには人によって段階やレベルがあります。
このレベルをJCS(ジャパンコーマスケール)やGCS(グラスゴーコーマスケール)と呼ばれる指標で分類し、アセスメント(解釈や意味づけと翻訳してもらえると)していくこともあります。
この指標を一般の人が知っている必要はないと思いますが、たとえば道で倒れている人をみかけた時に、「呼びかけで反応するか」「痛み刺激で反応するか」を知っておくことは、一時救命救急的な視点で持ち合わせていて損はないかと思います。
痛み刺激、最初は肩を叩きながら「大丈夫ですか?」を声をかけるのが一般的ですが、これで反応がない場合には
・手の指のはらの部分をはさんでグッと押す
・胸の肋骨と肋骨のあいだに指をいれてグッと押す
こういう刺激を与えて反応を見ます。
(普通にやられたらめっちゃ痛いので、悪用しないようにしましょう)
寝ているだけの人や酔っ払っているだけの人なら、痛いよ!って反応するはずですから。
これで反応がない場合には、意識がない→やばいね!となります。
他にも、痛み刺激ではないですが
・まつげを指で触って反応を見る(睫毛反射といいます)
→意識のある人なら、こそばゆいので絶対まばたきをします
・倒れている人の顔の上に手(腕)を持ってきて、手を離す(ハンドテストと言います)
→人は無意識に顔に物が落ちてくるのを避ける傾向にあるので、これで顔の上に手がバーンと落ちたら、意識がないと判断して良いです。
みたいなことをして、意識レベルの程度を見ることがあります。
もちろん、これらは相手の身体に触れる行為。近年のハラスメントの傾向を鑑みると、安易に他人の身体には触れないほうがいいとは思うのですが、やっぱりこれも状況と判断によりますね。
臨床だと上記を数十秒のあいだにおこなって、ダメな場合はスタッフコールやドクターコールをします。
あくまでも死が予期されていない人に、こういうことが起こった場合は、です。
高齢者で、病気があって、近いうちに死が予期されている場合には、むしろ順当なプロセスだと言えます。
さきのふたつのスケールを思い出していただきたいのですが、順番に辿っていく人もいれば、いってかえってを繰り返す人もいれば、スキップしてふたつ先へ進む、みたいな人もいます。ただ、みんな確実にこのプロセスを辿ります。いきなり意識がなくなることは、本当にレアケースです。
ちょっと話が脱線しますが……
意識がなくなってからどれくらいで死を迎えるのかは、人によるし病気によるのでなんとも言えません。
ただ、この状態で在宅ケアをしろというのはかなり無理がある状態だと思います。
いくら患者本人が自宅療養を希望していても、です。
国が地域包括ケアシステムという、家や地域の中で最期まで過ごしましょうプロモーションをおこなってますが、あれがうまくいっていないのも、基本的に家で介護をする&うける需要が高くないからだと思っています。
核家族化とか、介護の社会化とか、いろいろ言われていますが、それよりも家族ではなく介護福祉士や看護師などプロのサービスを受けるのが当たり前であるという価値観が定着したことのあらわれではないでしょうか。
信頼しているパートナーに24時間面倒を見てもらうよりも、役割と業務内容が明確なプロとの関係の中でケアを受けるほうが、関係性へのダメージも少ないですよね。
話を現場に戻しましょう。
介護って、身体の向きを変えたり、着替えさせたり、おむつを替えたり。
約3kgの新生児と約50kgの成人、同じようなことをしていても介護に必要なエネルギーは当然違います。
昔、妻をおぶったことがあるから在宅介護も大丈夫という男性に出会ったことがあります。
そのときの妻は意識のある状態です。
おぶられることを前提に、自身で身体に力を入れることのできる状態なんですね。
バレエやフィギュアスケートで女性がリフトされてる映像を見たことある人もいると思いますが、ああいう動きをしているとき、持ち上げてる男性の感覚は実際の女性の体重よりも相当軽いんですね。女性自身が、自分の筋力で自分の身体を支えているから。
けれども、意識がなく全身が脱力した体重40kgの大人はどうでしょう。実際の体重よりも、重く感じられるはずです。
40kgの寝たきりのおばあさん、わたしひとりで持ち上げられません。おそらく、男性バレエダンサーが持ち上げても、同じ感想を抱くはずです。リフトなんて不可能なはず。
人間の身体には、ダンベルみたいに取っ手がついているわけではありませんからね。
ぐにゃんぐにゃんになったor 拘縮してカチコチになった身体を横に向けるだけでも、慣れていないとこちら側がすぐに腰や背中を痛めてしまいます。
この状態で数日~数週間だったら家でケアしますが、年単位でのケアは無理ですと思われる家族がいても、当然だと思います。
繰り返しますが、いくら患者本人が自宅療養を希望していても、です。
介護をする側の生活と人生を奪う権利は、誰にもないんです。
そして、酷な話かもしれませんが、パートナーや子どもはその存在を本人が望んでいますが、親を選んでその人は生まれてきたわけじゃありません。
仮に良好な家族関係だったにせよ、子どもがその親でよかったかどうかは、測ることができないのです。
親の弱っていくさまや社会性を失っていく姿を見つめること、そういう状態の親のそばで時間を過ごす過酷さというのは、言葉にできないものがあるように感じます。
食事が喉を通らない
意識が朦朧としているような人を相手にしたとき
ごはん、いりますか?
と、聞ける人は僅かでしょう。けれども、人間みな体内に水分と栄養を入れないことには、高齢者じゃなくとも数日で死んでしまいます。
というわけで、この段階にいる人たちの栄養摂取経路のほとんどが、点滴になります。
食べぬなら、血管に入れてまえ、ホトトギスみたいなテンションです。
胃瘻のある人は、それを使用することもありますが、第一選択ではないですかね。
いのちの危機にある人にとって、食事を口から摂るというのは、そこまで重要じゃないんです。
消化・吸収って莫大な血液量+エネルギーが必要になるので、その消費を減らしたいんですね。
ほら、バレンタイン催事に出店するお菓子屋さんが、販売する品数を絞るのに似ているというか。
使える器具やスペースが限られている中、ある程度のパフォーマンスを維持するには、アウトプット(商品)を絞らねばならない。
これは、人間の体内システムでも一緒、ということだと理解していただくとわかりやすいかもしれません。
それに、食べてしまうと出るものがありますでしょ?
この、出るものを作るのにもエネルギーを要するので、このあたりも抑えたい。
生命をつなぐためには、食べることと出すことよりも、心臓や肺、腎臓の機能を守るほうが大事という判断がなされることが多いように思います。消化機能の優先度は、割と低めです。
排泄の頻度も量も減っていく
上の話と繋がりますが、食べる量が減っていくので、当然出る量も減っていきます。
そして、出るものを作るためのエネルギーも枯渇していくので、悪循環に陥りますね。
まずは、尿からいきましょう。
量が減り、色が濃くなっていくことが多いです。
トイレで見る尿の色って、便器に溜まっている水で薄まっているので、実際はもっと濃いです。
尿だけの色を見ると濃い!と感じる方がほとんどだと思います。尿検査のときなんか、そう思いません?
それが、どんどん濃縮していくので、リポDとかほうじ茶みたいな色になっていくイメージですかね。
感染を起こしている場合や、脱水を呈している場合には、尿が混濁していたり、強めの尿臭を放つこともあります。
お味噌汁の上澄がいつもの状態だとしたら、最後のほうの味噌や麹が残っているドロドロしているあたり、を想像してもらうとわかりやすいと思います。
尿道カテーテルを入れる場合もありますが、全員ではありません。もう亡くなることが前提となっている人、ICUや急性期病棟にいる患者さんみたいに前のめりな治療ではなく、自然なかたちで本人の苦痛を最小限に減らすほうへシフトする治療をしてきた人は、入れない場合もあります。
尿道カテーテルの挿入なんて、不自然中の不自然ですよね。おむつの中で失禁してもらい尿パッドでカウントすることでも、十分尿量を把握できます
この段階になって、時間あたり何mlの尿が出てないからマズい!命の危機!!なんて考え方はしないことが多いです。どんどん少なくなり、濃くなっていくほうがむしろ自然。比較的侵襲が少ない処置とはいえ、大事な部分を大きく開いて消毒し、逆行的に管を入れるのは痛くて恥ずかしいことですしね。
女性の場合は、膣からの粘液もあいまって尿臭を超えた悪臭を放っている人もいます。
ただ、陰部の皮膚がシワだらけになった状態で、排泄や性機能全般が衰えていき、セルフケアがままならない状態になった人が、どれだけ若いときと同程度の清潔を保っていられるか、はみなさんも考えてみていただきたいと思います。
もちろん、男性もですよ。
陰茎も陰嚢もしわしわになり小さくなっていきます。尿道口が見つからない、むしろ陰茎が見当たらないという高齢男性もちょくちょくいます。だいたいがおなかとか陰嚢に埋もれているので、探して見つけて引っ張り出すような感じになります。
次に、便です。
最終的に出なくなるのが常なんですが、その前に下痢に傾く人が多いように思います。
腸内細菌のバランスが崩れますし、大腸で水分を再吸収する機能も落ちるからなのでは、なんて思っています。
くわえて、意識のところとつながりますが、自分で肛門をキュッとしめておこう!という意識を保てなくなるんです。
普段、わたしたちは満員電車の乗っているときに便意がきても、いまはダメだ!いまはダメだ!!と、キュッと意識をおしりに全集中させてなんとか凌ぎ、電車がついたら階段をダッシュ(@JR品川駅を想像しています)して、はぁ…と思いながらトイレで肛門を開放していますよね。
社会性ももちろんありますが、これも意識がちゃんとしているからなせる技。
意識がないとまではいかなくても、酩酊状態で運ばれてくる患者さんの中には、嘔吐して失禁して脱糞して全方位マーライオン状態でくる人もいます。我慢するって、意識がちゃんとしていないとできないことなんですね。
臨死期にいる患者さんの中には、下痢が続く方もいて、そういう方ももちろん我慢なんてできません。したがって、軟便を吸収することに長けたパッドを使って吸収させることが多いです。尿のパッドよりも目が荒くて、もろもろしたものやつぶつぶしたものをキャッチしてくれるようになっています。
食べていないのに、便って出るの?と、いまも週1ペースで患者さんから聞かれますが、結論 is 出ます。
便の成分は食べものよりも、剥がれ落ちた自身の腸粘膜のほうが多いです。皮膚の垢の粘膜版だと思ってください。
そのため、新陳代謝がおこなわれている限り、便は出ます。
心臓の動きも弱く、ゆっくりに
動いていた心臓がいきなりピー!って止まるのは、相当のレアケース。
徐々にゆっくり脈が落ちていく人が多い印象
なんですが
その前に、頻脈になっている人が多いですね。
頻脈とは、脈が早い状態のこと。
新型コロナなどの感染症やそのショックで亡くなる人は、だいたい亡くなる前に頻脈フェーズを経ているように感じます。
頻脈ってどれくらい?と聞かれると難しいところなんですが
わたしの場合の1分間あたりの脈拍数をお伝えすると
安静時:50~70台
ストレッチやってるとき:90台くらい
スクワットやってるとき:120台前後(つらい)
駅で階段ダッシュ:MAXで140いくかいかないか(口の中で血の味がするレベル)
という感じです。
スマートウォッチを持ってる方がいたら、ぜひぜひ自分の運動時の脈拍数をチェックしてみてください。
そうでなくても、自身の脈を測ってみるの、おもしろいのでぜひ。
で、高齢で亡くなりそうな方の心電図の脈拍数でよく見かける数字は160~180台です。
ベッドで横になっているのに、この値
もう、心臓がどうにかなっている以外のなにものでもありません。
駅での階段ダッシュを越える心拍数だと~~~?!?!と、都度思っています。
このピークを超えたあと、だんだんと脈が落ちていく人が多いように思います。
ここからは、完全にn=1の気持ちで聞いて欲しいのですが、わたしの場合は100をきって、70が見えたあたりでご家族に連絡することが多いですね。間に合うか、間に合わないかは別として
だんだん脈が落ちてきています
そろそろかもしれないので、病院までいらっしゃることは可能ですか?と。
もちろん、呼吸やその他の全身状態と合わせての判断となりますが。
病院に向かっているあいだに心停止してしまう患者さんもいれば
家族がついて3時間経っても全然そうならなくて
「う~ん…一旦、おかえりになります?なんかこう…まだっぽい雰囲気ですし??」
みたいなパターンもあります。
ご家族の心情としては、そばに着いていたいけどちょっと正直疲れてきたな、30分くらいで済むかと思ってた。
そういや、おなかも空いてきた…かも!!というパターンが多いように思います。
状況の心情はまったく違いますが、分娩付き添いと似たような感じで、臨死期って付き添う人がめちゃくちゃ感情を使う場面なんです。平たく言うと、めちゃくちゃ疲れるんですよ。
冷たいかもしれませんが、亡くなったあと、書類を確認したり、葬儀会社さんに連絡したり、ご遺体を運んだりなんだりと、悲しむ間もなくご家族にはタスクがめちゃくちゃふってくるので、生きてるあいだはご家族にも過度な負担がかからないよう過ごしてもらうのも大切だと、考えています。
呼吸が弱くなっていく
心臓が弱くなっていくのと同じように、呼吸も弱くなっていきます。
有効なものじゃなくなっていく感じです。
肩呼吸や下顎呼吸、死戦期呼吸でググっていただくとどういう感じかの具体例が書いてあるんですが、個人的にはわかるようでわかりにくい説明だなという感じです。
大きくゆっくり呼吸しているように見えるんですが、全然吸えてなさそう&吐けてなさそうな感じ、というのが一番しっくりくるんじゃないかなと。いい呼吸をしていないんです。ヨガの呼吸の真反対というか。酸素、どこいってんの?ちゃんと入ってんの??という感じ。
あとは、意識低下に伴い舌根沈下という現象もおきます。救命処置のときに習う、気道確保的なアレです。
高齢者の場合、ただでさえ通常の睡眠時でも舌根沈下気味でいびきがすごかったりするやつの最高Ver.だと思っていただけると。
たまに、洗濯機の脱水モードみたいな音を出してる人もいますね。
それこそ、気道を確保するようなポジションをとったり、肩枕といって肩の下にクッションのようなものを入れて気道確保と似たような姿勢を取らせることはできるんですが、顎が思い切り後屈してしまったり、胸だけが盛り上がるような体勢になってしまうので、はたから見ると不自然なんですね。
そのため最期の場面、家族や親しい人を呼ぶ段階になったら気道確保の体勢を元に戻したり、肩枕を抜いてるところが多いんじゃないかなと思います。救命のためなら不自然さをのむことはできても、そうでない段階でそれらを受け入れることは難しいので。
さぁ、呼吸も心臓も止まりました。
そこから先の話をしていきましょうね。
人が亡くなるって、どんな感じ?
病院で亡くなる人のほとんどに、心電図モニターがついているので、それが0になったら先生を呼びます。
たまに、ノーマークの人を呼吸停止で発見することもありますが、そういうときも必ず心電図モニターをつけます。
人の目と機械、両方で確認したほうが精度が上がりますから。
人が亡くなっていることを証明するには、医師により
・呼吸停止
・心停止
・瞳孔散大(対光反射の消失)
これら死の三兆候を確認する必要があります。
ドラマだとご臨終ですという前に、いろいろ確認しているシーンが流れたりしますが、アレですね。
だいぶ酷な話になりますが、事故や災害でご遺体の損傷が激しく、この3つを確認できない場合があるという事例も聞いたことがあります。
直近の話だと、年始に起きた羽田空港での日本航空機と海上保安庁の航空機が衝突した事故。海保機に乗っていた方のうち3名の死因が全身挫滅と報道されていました。
おそらく、身体のあらゆる組織が肉眼的に識別困難なほどのダメージを受けており、この状態での生存はあり得ないという解釈からの死亡という判断に至ったのだと推察します。心よりご冥福をお祈りします。
話を戻しましょう。
医師による三兆候を確認したら、時間を確認します。これは絶対です。
何時何分 死亡確認という言い方します。
そして、医師と看護師、ふたりで患者さんに対して深く礼をします。
この礼、しなかったことないですね。
どの患者さんであれ、いままで生きてきたいのちに対する尊厳の気持ちのあらわれだと思っています。
ここから先、エンゼルケアというものにうつります。
医療機器を外し、挿入されていた管の類を抜き、身体きれいに整え、お見送りをするプロセスです。
これに関しては、以前に書いたものがありますので、こちらをどうぞ。
人を失ったときのケア(グリーフケア)
ここから先は、大切な人を失った側のほう、遺族側の話をさせてください。
誰かを失ったら、悲しいし寂しいし、つらいし苦しい。
それが大切な人であれば、あるほどに。
近年だと、ここにペットも入ってくるでしょう。
日本ではまだまだ馴染みがありませんが、逝去など大きな喪失を経験することを悲嘆、そのケアを悲嘆ケア(グリーフケア)と呼びます。
感情や欲望を高ぶらせて、ひたすら挑戦に向かわせるような価値観ばかりが世に溢れており、どうにもならない現実を受け入れるために役立つ考え方がほとんどない。
上記のひとつにグリーフケアが入ると思うのですが、これもどこかで習ったことのある人、いないんじゃないでしょうか。
え?遺された側にもケアが必要なの?と思われるかもしれませんが、たとえば、日本には忌引きという制度がありますよね。
親等が近いほど、休める日数も長い。関係性が深く長かった者ほど、癒やされるには時間がかかると認めてくれているような気もしています。
実際は、葬儀などやることがたくさんあって、悲しみを癒すどころではないと思うのですが。
この忌引きという制度、とてよくできていると思う反面、令和を生きる我々には事実婚や同性のパートナーがいるパターンも当然あるわけで、そのあたりも公的になってくれと思います。いまのままでは、戸籍に反映されていない関係性は、社会的に認められていないことと同じですからね。
ここで、ひとつサイトを紹介させてください。
悲嘆についてをおそろしいほどていねいに、かつ優しくまとめてくださってます。
こちらは、東日本大地震をきっかけに立ち上がったプロジェクト
直近で言えば、能登半島地震で身近な人を失った人や新型コロナウィルスによる死で逝去時に立ち会えなかった人なんかも含まれると思います。
通常の、という言い方が正しいとは思いませんが、逝去立ち会いプロセスを踏めなかった人たちほど、その衝撃や悲嘆は増します。
昭和を生きた男性の中には、人前で涙を見せるなんてけしからん的な価値観をお持ちの人も残存してますが、悲嘆ケアから言わせればそんなのナンセンスですね。
悲しみや苦しみを泣涙で表出できるなら、表出したほうがいいです。
泣くことは、情動調節機能を有しており、カタルシスと呼ばれる気分の浄化現象が見られることが知られている
たまに、病室で泣くことを躊躇うご遺族もいますが、そういうとき、わたしは泣いてもいいこと、泣くことは悪いことではないことを伝え、できるだけ泣いてもらうよう努めています。
なんだってそうでしょうが、ストレスや感情は発散しないとダメ。自分の中に留めておいたら、発酵を通り越して腐敗してしまうことがほとんど。大きな衝撃で受けたストレスは、出せるなら早いうちに出したほうがいいというのが自論です。
そして、この悲嘆というものは大なり小なりわたしたちの身体や精神に影響を与える、ということは知っておいて頂きたいです。
・寝つきが悪くなる
・活気がなくなる
・食欲が落ちる
・常にその人のことを考えて泣いてしまう
・外出が億劫
心当たりのいる人も、いるんじゃないでしょうか。
たまに、これはもはや病気一歩手前では…?みたいな人もいますよね。
もちろん、そのまま診断がついて治療にすすむ人もいます。いろいろです。
怒られるかもしれませんが、悲嘆は女性の月経と似ていると思っています。
誰かを失ったら、必ず起こるもの。レベルや期間は人によるけれど、医療的なケアが必要な人もいる。
そのケアが一時でいい人もいれば、何年にもわたって必要な人もいる。
ね、似てませんか?
余談ですが、わたしの祖母は祖父を失ったあと、うつになり認知症になり、そのまま元に戻ってきませんでした。
もっと早くケアを受けられていたら、病と出会うタイミングを遅くずらせたかもしれません。
というわけで、ちょっとこれはダメかもしれないと感じる前に、医療機関にかかるなり、カウンセリングを受けるなり、友人知人に話を聞いてもらうなりしましょう。
誰かを失った悲しみは凄まじいですが、遺された者は明日も生きていかねばなりません。
悲しいしつらいけれど、おなかはすくし、眠くなるし、トイレにいかなくてはいけないんです。
悲しみを引き連れたままでも生活していけるよう、どうか自身をたっぷりケアしてほしいと思います。
自分らしく死ぬために必要な5つのこと
ここから先は、よりよく死ぬために今からできることを提案するコーナー。
参考にしたり、いやそうじゃないでしょ!と反論してみたり、対話や思考のきっかけとしてお使いください。
アイデンティティ・クライシスを経験しておく
昭和のモーレツサラリーマンがわかりやすいので例に挙げますが、彼らが病気や事故に弱いのは、自分を保つものが仕事しかないからです。仕事を失ったら、お金も家族も人間関係も、すべて失ってしまう(と、思い込んでいる)
自分の役割をひとつに絞って120%極めることって、いまの時代だとリスクが高すぎるんです。
投資をしている人だったらわかると思うのですが、ひとつの銘柄だけを保持するなんてあり得ないですよね。
分散しますでしょ?
だったら、自分の役割も分散投資しておきましょうよって話です。
まずは、仕事から。
働きながら、副業してみるもよし、アルバイトしてみるもよし。
メルカリで不用品を売るのも、立派な仕事ですよ。
フリーランスのサイトに登録して、とりあえず何かやってみるのもいい。
最近はタイミーなんかもありますよね。
ちょこっと働くことへのハードルは以前に比べて格段に下がっていると思います。
人間関係は、ネットとSNSの普及でかなりいろんな種類の人と出会えるようになりましたよね。
(もちろん、危険な人や組織はいるので各々注意していきましょう)
オンラインコミュニティやサークルで、自分の思想や思考と近い人とつながるのもアリ。強く近い繋がりではなく、弱く薄い繋がりのほうが、ここぞってときに助けになることもありますよね。
近所付き合いや趣味での繋がりもとても大事。あなたを成果や業績で判断しない人たちを、必ず作っておくこと。
最期までベッドサイドにお見舞いにきてくれる人は、かつての上司や部下ではなく、こういう人たちです。
余談ですが、令和になっても男性の大部屋から雑談や四方山話が聞こえてくることは滅多にありません。
寒いですね~くらい。
翻って、女性の大部屋はもううるさいくらい、みんな喋る喋る。
この前は、それぞれのお気に入り大福話で盛り上がってました(わたしは京都にある出町ふたばの豆餅が好き)
みんな、治療とリハビリとテレビしか見ていないはずなのに、まぁよくもそんなにネタがあるなと思うほど。
これまで仕事で人とつながってきた人たちと、生活することでつながってきた人たちの違い、なのかもしれません。
どちらも生きていく上でそれぞれ必要ですが、生活することは死ぬまで続きます。定年がありません。ゆるく細く長く続けられるような工夫を、若いうちからたくさん試してみてほしいです。
優先順位を組み替える練習をしておく
自分の時間をぜーんぶ仕事や趣味に注いでる人こそ、要注意です。
病気や障害、老いが迫ってくるとこれが叶わなくなってきます。
通院や訪問や薬の時間、やりたくないけどやっておかないといけないタスクがふってくる。
これを、毎日の生活の中に組み込んでいかないといけない。
しかも、それを日々の体調や天気に合わせて優先順位を組み替えて。
これ、慣れていないとストレスだらけ&プライドや自尊心を削られるので、結構メンタルやられます。
今日は大事なプレゼン!せっかく早めに子どもを登園させたのに、10時に発熱でお迎えの連絡…とか、もう!!ってなる親御さん、たくさんいるんじゃないでしょうか。
これ、自身の優先順位と現実の優先順位に乖離が起こっている状態。
これに早く、そして機敏に対応する練習をしておきましょうという提案です。
わたし、優先順位を組み替えるプロはワーママだと思っています。
そのへんの看護師よりも、よっぽど強い。
仕事もする
育児もする
家事もする
日々、家族の体調や気候が変化する中で、一定の水準を保ちつつ仕事と生活のPDCAを回しまくっている。
食事、睡眠、家事、美容、仕事、移動、家族でのレクリエーション……
周りにいるバリキャリママさんとかに、ぜひみなさん1日のスケジュールを聞いてみてほしいです。
分刻みでありながら、もしものための余白の時間も必ずあって、自分の心を守る&高めるための時間も死守という方がわたしの周りには多いように思います。
個人的に、神崎恵さんや申真衣さんの、リアル1日のスケジュールとか知りたいですね。
毎日どうやって生きてるの?と。
大切な人と対話を繰り返し、相手の意見を尊重すること
日本だとまだまだ人権教育が行き届いていなくて、本当に残念。
お前のものは俺のもの!
俺のものは俺のもの!
というジャイアン気質の人、多すぎません?
相手のいのちは、相手のもの
自分のいのちは、自分のもの
こんな当たり前のことがなかなか伝わらないことがままあって、大正から平成を生き抜いた「お前」たちに頭が下がる思いです。
臨床においては、延命治療を希望するかどうかという話し合いの際
患者家族(子):できるだけなんでもしてあげてください!死なせないでください!!
なんて発言を子どもがしてしまうのも、この話と通じるものがあるんじゃないかなと思っています。
本人(親)が本人のいのちをどう考えているかよりも
家族(子)が本人のいのちをどうするかのほうが優先されると思い込んでいるんですよね。
むしろ、そういう義務があると考えている人もいるくらい。
背景には、死なせないことが親のためにできる最期の親孝行だと考えているからかもしれません。
もしかしたら、一緒にお茶を飲んだり食事をしたり、そういう時間を親のほうは望んでいたのかもしれないのに。
仕事や育児で、大人になってから親と関わる機会が極端に減ってしまった。
親が、どういうことを考え、どういうことを大事に暮らしていたか、なにもわからない。
というか、親がひとりの人間として、どういう価値観をもっていたのかわからない。
そんな自分ができることは、死なせないであげることだ…!という理論なのでしょう。
ですが、子どもに理想の死に方を聞くと「苦しまず眠るように逝きたいですね」とか言っちゃうんです。
えっ?あなたの親御さんには、あなたのその考えをあてはめてあげないんですか?と喉元まで出そうになります。
仮に意思疎通ができなくなっても、親のいのちは、親のもの。
あなたのエゴを叶えるのは、2番目の優先事項なんです。
もちろんひとえに比較はできないのですが、欧米に寝たきり老人が少ないのは、日常の中に家族を含む大切な人と過ごす時間というものがプログラムのごとく組み込まれているからだと思っています。あとは、自身の社会性を発揮できなくなったら、それはもう社会で生きる人として終わりであるという価値観もあるでしょう。
親がどういう人物で、なにを大事に生きてきて、これから先のことをどう考えているのか、対話する時間がある。
そういう時間が大切であるという社会通念がある。
欧米では1ヶ月近くバカンスを楽しむ文化がありますが、おそらく旅行を楽しむというよりもこういうことを共有する時間を確保しているというのが、真の意味でのバカンスなんじゃないでしょうか。
だから、いざというときの意思決定で迷うことが少ないんです。
本人の価値観の優先順位を、すでに共有しているから。
本人の意思を尊重することが、最大の敬意のあらわれだから。
子どもとしてはもっと生きていてほしいと思うんですが、自然なかたちで逝きたいと本人が話していたので、我々もそれを尊重したいと思います
というご家族のセリフを聞いたとき、日本でこのセリフを聞ける日がくるとは…!とちょっと感動しました。
もちろん、積極的な治療をガッツリするも良し
延命治療を控えて自然に任せるも良し
医療従事者は提案やサポートをすることはできても、患者の価値や価値観を形成することはできません。
自分の人生が正しかったかどうかを決めるのは、あなたです。
生活を楽しむこと
生活や家事がめんどくさい人って、寝たきりになるの簡単なんですよね。
だって、暮らしや身なりに自分のこだわりがないから。食事も出してくれて、オムツも変えてくれて、ベッドやパジャマが汚れたら取り替えてくれて、なんでもやってくれて、家事もしなくてよくていいな~……ずーっと入院 or 入所してたいな~
なんて思ってしまう気持ちもわかる。
そして、ここがまたいけないところなんですが、看護師や介護職員にとってケアしやすいのが寝たきりの患者なんですよね。
だって、自分で訴えてこないから。
看護師や介護職員の都合だけで業務をすすめられるのでやりやすいんですよ。
失禁しても「オムツ替えてください」って、呼んでこない。
こちらの手の空いたときに替えればいい。
ね、やりやすいでしょ?
ただ、これじゃダメなんです。
寝たきり老人を量産したら、患者本人も、労働者である医療従事者も、社会保険料を負担している皆さんも、みんな苦しくなってしまう。
だから、若いうちから生活をしておくこと、生活を楽しむクセをつけておくことを、強くオススメしたいです。
もちろん、男女も年齢も関係ありません。
ここで、わたし個人が考えている生活の定義について述べてみますね。
ほら、生活って一般的な用語すぎて、各々が持っている意味合いや前提がズレていることもあるので。
生活とは、セルフケアである
生活って、自分をケアし続ける行為=セルフケアだと思っています。
家事が生活の要素として取り上げられることが多いですが、あれもそう。
自分が、ある程度心地よく住まうためにやるケア。
別に、自炊も掃除も毎日する必要なんてありません。
でも、ずっと放置することはできないもの。
ホテルや旅行にいったら家事から解放される気分になるのは、セルフケアに使っている時間や手間を観光や散策に使えるからじゃないでしょうか。自分で自分の面倒をみることだって、体力と気力を使うので疲れます。
だから、うまく気分転換やコーピングをはかってもらいたいものです。
少なくとも、生活というものは大人になったら数十年は続く行為なので。
生活とは、快と不快のボーダーを見極める定「線」観測
上のセルフケアとも繋がりますが、どこまでいくと自分は不快になるのか、どういうことをしたら自分は心地よいのかを知っておきましょう。
たとえば、お風呂
毎日入るのが当たり前、本当にそうでしょうか?
病気になったら入れない日がありますし、入院したら1週間に1回なんてこととあります。災害時は、自衛隊のお風呂が来るまで入れないこともあるでしょう。
さぁ、あなたは何日我慢できます?
何日、お風呂に入らないでいいか、知ってますか?
ちなみに、わたしは最長5日でした。
髪の毛を洗うのは、3日。
こんなふうに、お風呂に入らない、流しの洗い物を放置する、掃除をサボる、ゴミ出しできない、どこからともなく虫が湧く、あたりのボーダーを知っておくと
自分ひとりで生活できなくなるときのボーダーラインの各要素を集めることができます。
自身のグラフがどこを下回っちゃいけないのか、上回っちゃいけないのか、その線グラフの閾値を知ることができるんです。
コロナ禍のあいだ、20代の女性がコロナで入院してきたときの閾値超えは「ベッドの上で失禁してしまった、それくらい動けなくなってしまった。だから、救急車を呼んだ」でした。
これも、立派なボーダー越えですよね。既往のない20代の若者が失禁するなんて、普通では起こらないことなので。
ちなみに、高齢者で多いのは
・ひとりでトイレができる
・玄関の段差、2段を自力で登ることができる
・ベットからひとりで起き上がって、座った姿勢を保持できる
あたりかな。これができないと、家族から帰ってきてもらっても困ると言われてる場面が多いように思います。家族としても、親のしもの世話をすることはボーダーラインの外側の出来事なんだということなんでしょう。
生活とは、誰にも承認されないことを毎日続ける行為
誰かと暮らしていても、生活していることを認められたり褒められたりすることって、まずないですよね。
ひとり暮らしだったら、なおさら。
その点、SNSは承認欲求を簡単に満たしてくれます。
いいね、RP、引用、コメント、インプレッション、エンゲージメント……
どれくらいの人の注目を集めたのかが数字になってすぐ返ってきます。
これがまた、中毒的なんですよね。
そのうち、誰かの期待にこたえたくなって
強い言葉を使ったり
ショッキングな画像や映像を使用したり
はたまた、無意識のうちに事実を捻じ曲げてみたり
だんだん注目を集めることが、目的になっていってしまいます。
これは、SNSの健全な使い方なんでしょうか?
これじゃ、構ってほしくてイタズラする小学生と一緒じゃありません?
「誰か」がいないと、成り立たない活動は、そのうち限界がきます。
その「誰か」は、あなたが危篤になってもお見舞いにきてくれませんよ。
吐血とかショックで倒れる映像をSNSでシェアしたら、話は別かもしれませんが。
「誰か」が求めているのは、コンテンツであって「あなた」ではありません。
いい大人なら、ひとりでいいから、なにかあったときに「あなた」に会いにきてくれる人がいるような人生を送っていてほしい。
いまを生きている高齢者でも、キーパーソンが近所の人や友達という人は、そこそこいます。
家族じゃなくても、大丈夫です。
「あなた」が魅力的にうつるのは、自身で自分の選択や行為を肯定し続けている時間と自信から生まれるものだったりします。
毎日自分で決めたルーティンをずっと守り続けていることかもしれません。
タバコは1日3本まで、というルールかもしれません。
自身で自分の選択や行為を承認していくのに、生活は最も適したアクティビティだと思うんです。
PDCAの質向上だけではなく、自尊心やプライドも育ててくれますしね。
かくゆうわたしも、生活大好き。
なるべくなら、家でずっと過ごしていたいタイプです。
やりたいこととやらなければならないことをやっていたら、1日が終わってしまうんですよね。
そのため、わたしはたくさん稼いでる人や権威がある人よりも、自身の生活を楽しんでいるかどうかのほうが大事ですし、そういう人と友達になりたいです。
生活とは、自身の選択の納得度を高める演習の場
わたしのnoteでは口を酸っぱく発信してきた、人生を自分らしく生きていく上で大切なこと
・自分で考えて行動すること
・自分の選択を積み重ねていくこと
これらが如実にでるのが、死に様なんですね。
上のフレイルと呼ばれる死に方、冒頭で述べただらだらぐんにゃりパターンが多い理由は、自分で考えることを放棄し世間の望む正解を追いかけてきた、または受け入れてきた人たちが多いから。
自身の意見を形成することをせず、意思決定しようとせず、実践を踏まえたPDCAを回さず、大事なことをダラダラと先延ばしにしてきた結果なんです。
どこかの国の、政治の意思決定のやり方とそっくりですね。
とりあえず、死なないで欲しい
とりあえず、一旦入院しよう
ひとまず、胃ろうを作ろう
とにかく、生きていてもらえばいいよね。
周りから怒られたり、非難されたりしないよね?
これで、正解だよね??
これって、誰の意思なんでしょうね?
患者でしょうか
家族でしょうか
それとも、世間の空気?
いつまで、世間の期待を背負って生きるつもりなんでしょう。
あなたが思っているよりも、世間はあなたに期待なんてしていません。
それよりも、自身の選択を自分で肯定できるような、自身が自分の未来を期待できるような自分を生きたほうが、よっぽど充実した人生を過ごせると思いませんか?
あなたの生き方を誰も決めてくれないのと同様にあなたの死に方も、誰も決めてくれません。
自分の望む最期の過ごし方、自己のあり方を考える機会をぜひもってみてほしいと思います。
ちなみに、自分で自身の生き方や死に様を選んだ人たちは、だらだらぐんにゃり死んでいませせん。
結果として、療養の期間が短くなったとしても、過ごした時間の納得度が高いためか比較的穏やかな最期が多いです。
おわりに
ここまで本当におつかれさまでした。
ただ、疲れたということは、頭や心をたくさん使ったということ。
老いや死について、頭と心をたくさん動かしたということです。
できたら、今度はそれを行動にうつしてください。
このnoteを誰かを読んでみること
大切な人と対話すること
親ともしもの話をすること
自分の生活を見直すこと
ケアの担い手である人は、いつまで続けるのか本人と話すこと
ケアを任せている人は、いつまで任せるか、いくらまで任せるか、担当している人と話すこと
理想の死に方があるとしたら、どんなふうか伝えること
行動するのが一番しんどいんですが
行動のいいところは、相手にそれが見えること。
会話や対話のきっかけを、作ることができるんですね。
自分の考えていることや大事にしていることをぜひ行動で示し、自身の老いや死と向き合ってみてもらいたいです。
繰り返しになりますが、死を語ることは、生と向き合うこと。
生きること
暮らすこと
共にあること
これを自分で満たせる人、そして大切な人にお裾分けできる人がもっと増えれば、高齢社会の日本の未来も少しは明るくなるかもしれません。
このnoteが、誰かの「これから」を照らすものとなったら、書き手としてこれ以上嬉しいことはありません。
P.S 1
教育入院をしたり、食事指導をするみたいに、家族には終末期指導みたいなものがあるといいと思うんですよね。 https://t.co/TN6moav5mU
— 幡野 広志 (@hatanohiroshi) November 24, 2023
それ、「家族への終末期教育指導」って、絶対にやってほしい。いっそ、#ほぼ日の學校 でやろうかな。 https://t.co/iVI4NjefQs
— 糸井 重里 (@itoi_shigesato) November 24, 2023
病院だと余裕がなくなってしまうから、ほぼ日の學校みたいな余裕があるときに知るのがいいですよね。
— 幡野 広志 (@hatanohiroshi) November 24, 2023
たぶん、医療者の方々はいいたいことがたくさんあるじゃないかと思います。 https://t.co/UWIsdVWu8P
いま、社内に呼びかけました。「老いる&死ぬ」のことを勉強したいのに、学ぶ場がないんですよね。それは、ぼく本人も考えてることでした。そういえば、横尾忠則さんの最新刊のタイトルは「老いと創造」ですね。 https://t.co/i5nhUv5RJX
— 糸井 重里 (@itoi_shigesato) November 24, 2023
はやい、さすがです。
— 幡野 広志 (@hatanohiroshi) November 24, 2023
「老いる&死ぬ」って悪いことではないと思うんですよね。これを悪いことにしたら人類全員バッドエンドですよ。まぁそういう考えの人もいるかもしれないけど。
死ぬ前に老いたり病人になったり、この死ぬ前の時間をどう過ごすかが大切だとぼくは思います。体感してます。 https://t.co/InWg5mUo4Z
以前、死について呟いたとき、ほぼ日の糸井さんが興味を持ってくれました。糸井さんも75歳、肩書きや経歴をとっぱらってパーソナルな情報だけを見てみると、立派な後期高齢者。そりゃ、いろいろ考えますよね。
ただ、家族への指導=どう看取られたいか、という他者視点での問いになってるので、どう死んでいくかという自身の視点から問いをたてるほうがベターなのでは、と個人的には考えています。家族に望むのは、その次の段階。
「看取ってくれる誰か」を想定するのではなく、まず「死んでいく自分」のことから考える。もしかしたら、看取ってくれる誰かが先に逝ってしまうことだってありますし、こう看取られたいと本人が思っていても、家族は違う考えや価値観を持っているかもしれないですしね。
起点は、自分にあるべきじゃないでしょうか。
P.S 2
ここまで好き勝手話してきましたが、一般の人が老いや死を考え自分の中での価値観を形成するって、とても難易度の高いこと。
特に、意見を形成し主張することそのものが文化としてマイノリティである日本において、死に関する自分の意見をもって誰かを対話するなんて、初心者がいきなりエベレストの麓に立っちゃったようなものです。無理ゲーすぎる。
そこで、いくつかシナリオを作り、リアルロールプレイングゲーム的な感じで自分がその役割になってみて、シナリオを追体験する、という企画をやってみたいと思っています。
今年は年始から災害や航空機事故がありましたが、プロの人たちがどれだけ訓練を積んでいるか、知ってますか?
医療者が急変対応に強いのは、それを日々訓練しているからです。
緊急時に陥る自身の思考パターンや感情の振れ幅を、繰り返し体感しています。
こういうことが起こったら、こう動くというのを、頭ではなく身体に覚えさせているんです。
だったら
老いることや死ぬことも、疑似体験ではありますが、練習してみませんか?という提案です。
実はプライベートで何度か試したことがあるんですが、わたしの周りの友人たち(=比較的こういうことの明るい人たち)でも、相当ぐったりしていました。
お坊さんや他の医療従事者もやってる「死の体験旅行」ってやつです。
ただ、あのシナリオ、全然いまの日本にフィットしていないんです。
ならば、事例なんて余るほど知っているので、オリジナルで作成してみようかなと。
患者の立場、親の立場、子の立場、近所の人の立場、いろいろな視点でシナリオを追体験してほしい。
企画したら、またnoteでお知らせします。
P.S 3
こういうことならいくらでも書けるので、書籍になったらいいな(野望)
いつでも企画書をお送りしますので、興味のある出版社さんは
asami300765@gmail.com まで連絡していただけると嬉しいです。
そして、どこからもお声がかからなかったら、自分で企画書をもって営業します。
参考文献やサイト
スキンテア資料のスライド(ちょっとグロいので注意を)
ナースあさみの個人的な考察と展望
ここからは、わたしの個人的な考察、意見になります。
無駄に炎上するのは本意ではないので、以下有料です。
ここから先は
¥ 100
貴重な時間を使い、最後まで記事を読んでくださりどうもありがとうございます。頂いたサポートは書籍の購入や食材など勉強代として使わせていただきます。もっとnoteを楽しんでいきます!!
