
ER陽性,HER2陰性乳がんの術後補助療法としての内分泌療法+S-1(POTENT試験)
乳がんの術後補助にS-1が通ったと大鵬薬品から宣伝があり、原著確認。
ER陽性, HER2陰性乳がんはheterogeneousな集団であり、遺伝子変異、増殖能、内分泌療法に対する奏効も異なる。NAC後の術後capecitabine単剤を検証した試験(CREATE-X(JBCRG-04)試験: N Engl J Med. 2017;376:2147-2159.)のsubgroupではER陰性に特に効果があることが示唆されたが、ER陽性にも良い傾向が認められ、フルオロピリミジンによる術後補助の効果が示唆される結果であった。
対象患者はStage I-IIIBでハイリスク因子を持つER陽性・HER2陰性乳がん術後患者。ハイリスク因子は概ね以下の通り
腋窩LN転移陽性もしくは、LN転移陰性だが浸潤径≧3cm
組織学的Grade 3
明らかな血管侵襲あり
組織学的Grade 2 かつ 浸潤径 2-3cm
組織学的Grade 2 もしくは浸潤径 2-3cm、かつ増殖マーカー高値
NAC施行例では、NAC施行前の検査でLN転移陽性 (もしくは内分泌NAC療法の場合は手術検体で1-5を満たす)
増殖マーカー高値: Ki67≧30%, あるいは Ki67≧14%かつOncotype DX RS≧18
治療としては内分泌療法 (閉経前: タモキシフェン 20mg/day or トレミフェン 40-120mg/day, 閉経後: AIをそれぞれ5年間), S-1は2投1休で1年間内服。
Primary endpointはinvasive disease-free survival (IDFS)で、non-invasive carcinomaや上皮内癌再発は含まれない。Secondary endpointはOS, DFSその他探索的項目。
結果
2012-2016年まで2168例の患者が登録。脱落例を除き957例がS-1群, 973例が従来治療群に割当て。S-1のdose intensityの平均値は77.3%, (中央値は90.1%)であった。31%の患者が主にAEで減量を要し、21%が主に患者希望で投与中止となった。
2019年の中間解析でprimary endpointをmetし試験は早期中止。IDFS 11%(S-1) vs 16%(従来), HR 0.63, P=0.0003。観察期間中央値 52.5ヵ月時点での5年IDFS推定値は87% vs 82%。年齢・腋窩LN転移有無・術前/術後化学療法有無・ER陽性細胞割合・Ki-67等のsubgroup解析でも、いずれもS-1群良好な傾向であった。OSのHR 0.9, 遠隔転移再発は7% vs 10%, DFSは11% vs 16%であった。S-1群の主なAE≧G3は骨髄抑制だった。
ざっと要約するとこんな感じになるが、乳がんを専門としてやっていない身からするとどうしてこれまで併用療法が検討されなかったのかと不思議に思えてしまう。昔進行再発の乳がんに対して内分泌療法と化学療法剤の併用を何故やらないのか疑問に思っていた時期があったが、こちらはAEが増えてOSに寄与しないという結果があったから、と当時のガイドラインに記載があってそういうものかと思った記憶がある。そういう感覚があって、これまで内分泌療法は単独という意識が乳腺専門医の間にあったのだろうか。
本試験はまだpreliminaryな結果であるが、subgroup解析を見るとやはり悪性度が高い(腋窩LN陽性、Ki-67高値等)方が、S-1の効果がより高く出ている印象。となると、高悪性度の例に対して今後さらなる併用療法も検証されるのかもしれない。
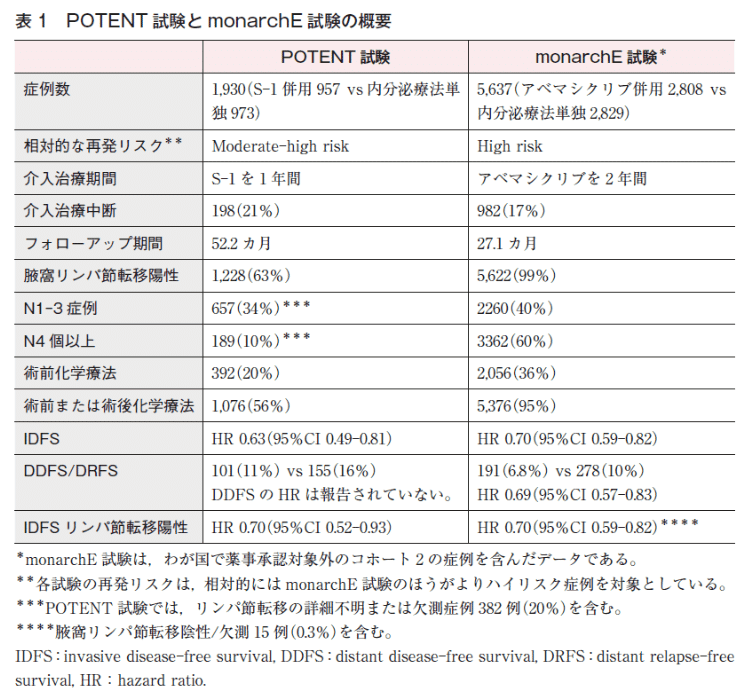
臨床的な懸念としては同様の症例群を対象として、アベマシクリブもエビデンスがあるということ。(monarchE試験) 乳がん診療ガイドライン2022年版には丁寧に2試験の比較表を載せてくれてある(下表)が、実際両試験にかぶった対象にどちらの薬を使うかは臨床での裁量に任されている。アベマシクリブよりS-1の方が安価で内服期間も短いという意味ではS-1もありかも、と思うが。世の中の乳腺専門医の印象はどうなのだろうか。
この記事が気に入ったらサポートをしてみませんか?
