
たったの15年先 ToCしかない
8月26日、厚生労働省は
2040年ごろの医療のあるべき姿を展望した資料を提示しました。
https://www.mhlw.go.jp/content/10800000/001294917.pdf
2040年の医療現場をAIにイメージしてもらったのが表題ですが、
おそらく2040年の病院は今と大きな変化はない状況だと思います。
しかし、現実には医療提供体制を大きく変える必要があります。
「急性期医療」の提供体制を縮小し、
医療や介護依存度が高い高齢者の「回復期医療」を手厚くし、
在宅医療をさらに拡充させていく必要があります。
一方で在宅医療の提供体制は拡充していないだけでなく、
明快な戦略もないのが現状です。
さらには夜間や休日の提供体制の問題もあります。
高齢化に伴い、85歳以上の救急搬送は1.75倍に増える見込みである一方、
22年に搬送された高齢者の4割は入院が不要な軽症であり、
病院へ負担をかけない(医療費を抑制する)ために事前のトリアージや、
軽症者は搬送しないで地域で対応できる体制が必要となります。
医療現場の人手や人材不足もあり、
高齢者施設ではオンライン診療の活用や
看護師を含めた総合力で対応できるよう工夫の必要があります。
この辺りは最近になって判明してきたことではなく、
1990年代から指摘されてきたことですが、
在宅医療が明文化されたこの30年で、
進歩はほとんどなかったと言って良いでしょう。
社会のSX(サスティナビリティ・トランスフォーメーション)を
考えたとき、医療DXで効率化と生産性を大きく上げていくしかなく。
ここにAIやICTがいかに有効に活用されていくか、
これを15年以内に完遂するためには有識者会議での議論では無理で、
セオリーオブチェンジ(ToC)で実際に歯車を回しながら、
ベストプラクティスを構築するしかありません。
まずはUltimate Outcomeの設定からです。
気付いたときにはもう手遅れであり、今すぐに手を動かす必要があります。
先日の講演のスライドを一部改編して掲載します。
本題はTheory of Change(ToC)にありますので最後までご覧ください。


2040年ごろの医療のあるべき姿に向けて何が必要?
①社会の持続可能性(サスティナビリティ)について
社会構造も大きな転換期を迎えているが、技術革新も同時並行で起こっている。あるべき姿から逆算する。
②医療DXについて
イノベーションはこれまでの在り方を再定義し、新たな価値を創造することで社会課題を解決するプロセスである。
③社会課題の解決にはセオリーオブチェンジなどの手法で、関係者全員で協力し、理想的な未来を築いていく事が必要。

社会課題を解決するには原理原則から考える必要があります。
現在の社会課題を考えるときに社会保障制度の歴史から振り返ってみたいと思います。
1961年に「国民皆保険・皆年金」制度が実現しました。
どのようなバックグラウンドがあったのでしょう。
当時は男性の平均年齢は65歳、女性は70歳でした。
写真は1961年当時の東京や東京タワー周辺です。
クレイジーキャッツの植木等がニッポン無責任シリーズで沸いた年です。
ご覧になられたことはあるでしょうか?
高度経済成長と日本型雇用慣行の普及と定着
当時の世風をよく表していると思います。

日本の社会保障制度の歴史は4段階に分けられると考えられます。
①「国民皆保険・皆年金」の実現
②「福祉元年」
この時高度経済成長を背景に「福祉元年」をむかえたものの、高度経済成長が終焉を迎えたのですが。1974年には診療報酬改定で36%もの引き上げが行われました。
③「制度の見直し期」
第1次医療計画の策定。
④経済構造改革と社会保障
GDPを上回る発行済み国債残高、消費税の導入、介護保険制度の創設。

現状の社会保障制度はプロダクトライフサイクルで言えば
①は導入期
②は成長期
③は成熟期
④は衰退期
と言えるかもしれません。
ここからどう持続可能な社会
SX(サスティナビリティ・トランスフォーメーション)にしていくのかです。

持続可能な社会を作るのは人です。
みなさんは人手と人材の違いはお判りでしょうか。
2040年を考える前に少し先の2025年問題に目を向けましょう。
これもずっと言われ来たのに何も大きな改革はないまま迎えてしまいます。


在宅医療の位置づけが明文化され30年たちますが、「医療と介護の一丁目一番地は連携」と言われながら、技術革新が進んでいるのに現場はほとんど変わらないままです。

社会保障制度が出来る前は長屋暮らしがあり、私が子供のころは、友達の家へ行くと、家の奥には人知れず寝たきり老人がいたり、身寄り頼りのいない人は病名もないのに長いこと入院していたりしたものです。
ODCD加盟国で、日本と韓国だけが極めて長い在院日数、人口当たりの病床数も多く、精神科病床では特にその傾向があります。

病院の7割が赤字と言われます。厚労省の資料では経営が年を追うごとに厳しくなっていることが示されており、人件費は6割を超えています。
物価、建築費、人件費など1.5倍ほどに増えていますが、診療報酬はそれに見合う増額にはなっておらず、病院経営が悪化するのは必然と言えます。
現状では持続可能性は望めません。
通常であれば、経営再建のためには売り上げを伸ばし、経費を削減するわけですが、医療機関の経営はほとんどはプロ経営者ではありません。
医療法人はもともと非営利法人でなくてはいけません。
しかし、法人が成り立つには経営が健全である必要があります。
医療はある種の公共事業です。
売上を伸ばすことはコロンブスの発想で可能ですし、生産性をあげることで経費も削減できます。
厚労省もようやく生産性という言葉を使用するようになりました。

特に経営環境の厳しい病院運営においては、
2040年に向けた医療構想や、
患者の状態の今後の変化に合わせて大きな変革に備える必要があります。
病床機能の分化とPFMなどは大きなカギになると考えます。
いま明確ビジョンのもと準備をして実行しなければ手遅れとなります。

社会保障制度に関して大きく4つの解決すべき社会課題を出してみました。
・医療や介護現場の生産性向上
・持続可能なヘルスケアサービス(DTXや、RWD、SAmDを含む)
・地域完結型医療における医療と介護の質の向上
・災害(パンデミックや戦争を含む)に強い医療と介護
ICTやAI、IoTはこれらの社会課題を解決するツールになり得ます。

我々はすでにICTで生産性を大幅に向上させることに成功しています。
在宅医療の担い手が足りないため、病院に在宅医療を担ってもらおうとしていますが、在宅医療では書類や連携などでかなり手間が取られます。
病院で6割、診療所で5割しか電子カルテが普及していない中で、地域包括ケア病棟をもつ病院のスタッフが当院の同行研修に来られますが、その効率性に非常に驚かれ、院長に導入するように勧めますと真剣に言われます。
多数の在宅患者さんを診ている病院ではここの効率化で成功しています。
国としても在宅医療を進めるには効率化がとても重要になると思います。
今後は施設基準で何人の在宅患者さんを診るように等の誘導がかかることも想定されます。


生産性の向上には
①プロセスそのものを減らす
②プロセスを短縮する
の二軸で考えます。
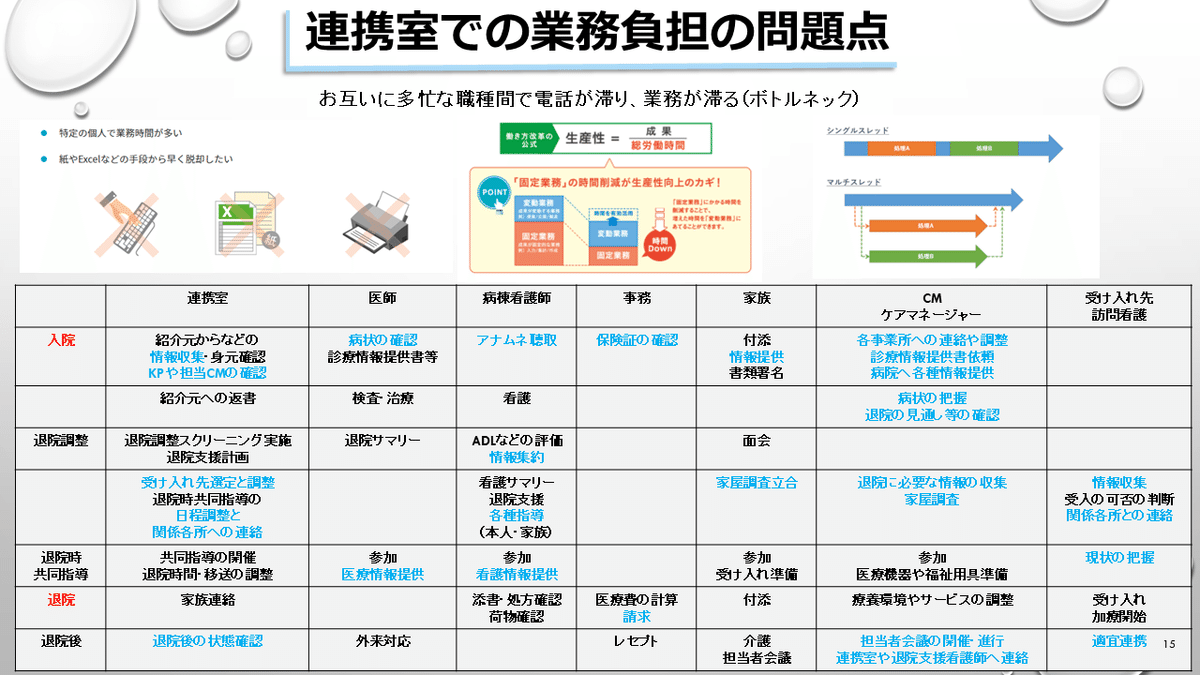
PFMにおける入院支援(前方支援)と退院支援(後方支援)は高齢化によりさらに複雑で手間がかかるようになります。医療依存度や介護依存度が増すことで難易度もあがります。
電話やFAXだと、一つ合意を取り付けて、そのあと次のタスクへ進むシングルスレッドな業務フローになりやすくなります。
しかし、例えばSNSを利用すれば同時並行でプロセスが進むだけでなく、労力も多職種や他事業所と連携が進み、分業で簡潔にスピーディーにタスクが進捗します。

地域完結型医療ではICTでつながることがとても有益です。


スマートフォンの原型です

以前はソニーは革新的な製品をたくさん出しており、PDAというものもありました。
実はソニーはアップルの買収を検討していたこともあります。
スマーフォンネイティブな世代には、スマートフォンがなく、こんなものがあった時代は想像すらできないと思います。
ですが、今院内でスマートフォンを使っている病院は珍しいのが現実です。
スマートフォンネイティブの世代ではPCを触ったことが無い人が増えていると言われます。そんな世代にMSDOSと言ってもわからないかもしれませんが、医療機関では電子カルテが無いというのはまだPCが普及していない家庭が半分弱と言ったらどう思いますか?
ましてや電子カルテの標準化(HL7 FHIR)が進められている段階というのはPCでいえばMSDOSが出来上がってきている段階と考えてもらうといいと思います。しかも外部ネットワークにつながっていない状態なのです。
ここまで遅れている医療DXはどうしたら進むのでしょうか?

医療DXの意義についてまとめてみました。
何のための、誰のための医療DXなのか、それが最も大切です。
DXありきでは意味がなく使われません。
少し疲れてきたかもしれないと思うのでアイスブレークしましょう。

この写真は昔のコクピットです。
奥にパイロットが二名見えます。
手前の向かって左はナビゲーターで自機の位置を天測や地表の目標物から航法計算版を用いて割り出していたのでしょう。
向かって右は通信士でしょう。
ナビゲータはその後いなくなり、無線航法や慣性ナビゲーションを使うようになり、その後GPSが使われるようになりました。
大韓航空機の撃墜はこのGPSがあれば防げていたでしょう。
私が免許を取ったころはカーナビは出始めで車に地図は必須でした。
その後旅客機のコクピットはパイロット2名と航空機関誌の3名で飛ばすようになり、今は2名で飛ばすようになっています。

時代は巡りHonda Jetです。
飛行機には分厚い紙のマニュアルやチェックリストなどが沢山積まれています。
しかし、Honda Jetに限らず最新の航空機はコクピットの画面にそれらが表示されるように工夫されています。
Hondaa Jetは1人でも大陸横断が可能なジェット機です。
万が一パイロットの体調に重大な問題が生じてもボタンを押すと自動で近くの空港に着陸することも可能なようです。
これもDXの一例だと思います。

医療とAIについては、今は本当に進歩の速度が速く、週単位で変革が起きているイメージです。

我々にも企業アプローチがあり、AIを我々のプラットフォームに組み込んだり、実証しないかという話があります。
しかし、私はこれらの価値を最大化するにはネットワークに接続されたプラットフォームが必要だと思っています。

ここからが本題になります。
これだけ複雑化した社会になると中央行政の力だけでは、社会課題を解決するソリューションを作り上げることは不可能となります。
様々なステークスホルダーや、最新のテクノロジー、その他のイノベーションや社会環境の変化に対し、合議体では結論が出ない時代になっているということです。
そこでTheory of Chage(ToC)が必要になります。
まずはUltimate Outcome「究極成果」の設定をします。
KGIのようなものです。
次に「究極成果」を実現する「長期成果」をKPIのように定義します。
ここからが事業の責任範囲であり、事業スコープになります。
そしてここまでが中央行政が担うところだと考えます。
その「長期成果」を実現するために「途中成果」が必要になります。
ここは仮説検証を進めながらアジャイルで回していくしかありません。
ステークスホルダーが多い場合は特にこのToCを用い、コミットメントしながら、協働することで連携の深化を進めるのが複雑化した社会で、多くのステークスホルダーとベストプラクティスを創るうえで現実的手法と言えます。

ToCはサクラダファミリアのようなものかもしれません。
社会課題を明確化し、ToCを構築しながら計画を進め、社会的インパクトを最大化する。
これまでの中央行政のやり方では限界が見えていると思います。

以前Blue Buttonの話をしました。
時代の変革を前に進めるためには、ICTでつながり、無限増殖機構として進んでいく事が最も重要です。
ToCとプラットフォームのネットワーク効果、これが社会をダイナミックに変えていきます。
デファクトスタンダードができ、中央行政がこれを正しく監督する。
これからの中央行政は合議体やコンサルティングファームに頼るだけでなく、はずみ車を回すイノベーターを育てる視点や、仕掛けを作ることがより必要だと考えます。
アメリカの国防総省からインターネットが始まったように…
そしてそのプラットフォームはPHRとEHRから組成されると考えます。

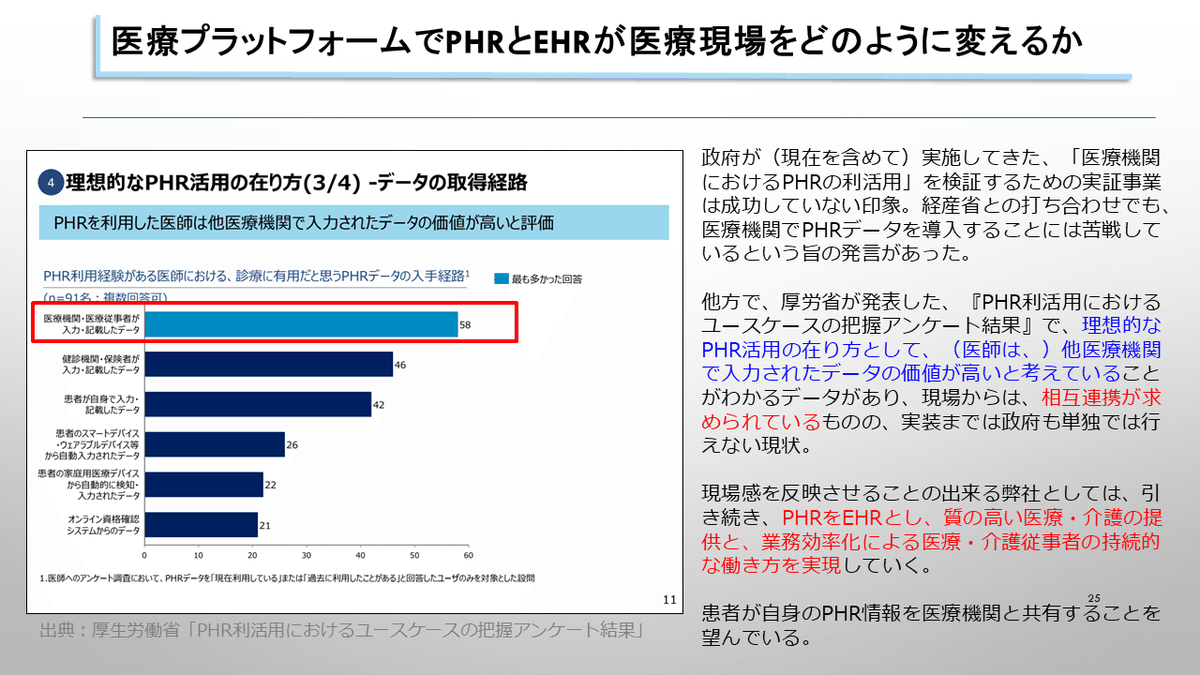


在宅医療は多職種連携や書類が多いという意味でICTが最も生かされやすいセクションと言えます。特にこれから在宅医療を伸ばしていくという国の指針に照らし合わせた時、この部分でいかに成果を出していくかはとても重要だということは論を待ちません。

医療機関は未だに治療をすることが正義だという根拠なき風潮があります。
助かる見込みが無いのなら死んでも家に帰りたいと言っているのに、死ぬから家に帰すことはできませんと未だに平気で言っています。
高齢の方が軽症で搬送された時に、本当にその人の基本的な人権は守られるのでしょうか?

IoT、DTX(デジタルセラピューティクス)、SAmD(プログラム医療機器)、AI、PHR/EHRを組み合わせると、それは掛け算になります。
IoT×DTX×SAmD×AI×PHR/EHRをプラットフォームに載せることで変革の速度は加速していき、加速が加速するイメージです。

今年は災害から年明けが始まりました。
世界では紛争が増えています。
2027年までに台湾有事が起こる可能性が高いとも言われてます。
パンダミックも世界を変えました。
2019年から今年までの間に起った事を想像したり懸念していた人はどのくらいいるでしょうか、医療安全保障は間違いなく国家安全保障の大事です。

長くなりましたがまとめです。
公演だと75-90分程度で話せる内容です。
今回は行政との共催であり、利益相反から自社サービスの話は出来ず、総論しか話せませんでしたが、もっと深堀した実践的なお話も可能です。
この記事が気に入ったらサポートをしてみませんか?
