
RWDとシンギュラリティ
日本の医療は公的社会保障制度を基本にしています。
医療計画などもあり公共事業の側面があるとも言えます。
一般的な産業と比較したときの大きな違いがそこにあります。
それが何に影響するかということですが、
公共の福祉に配慮することに重きが置かれるため、
生産性というところが配慮されてこなかったと考えます。
2025年問題ですが

団塊の世代が75歳以上の後期高齢者になります。
入院患者の平均年齢も大幅に向上しており、このトレンドは持続します。
高齢化すると、疾病も増え、病歴も複雑化していきます。
医療依存度や介護依存度の高い患者の増加は現場負担を大きく増やします。
2024年の医師の働き方改革もですが、労働生産人口が減り続けていきます。
つまり業務負担は増えるものの、人員不足は進むということです。
解決策は唯一『生産性向上』です。
医療現場では大量のデータを取り扱います。
その管理や活用は極めてアナログであり、業務効率化、生産性向上などはほとんど手が付けられていません。
医療機関は労働集約型産業であり、病院経営においては半分を人件費が占めます。
専門職が多いことで属人化が生じやすくさらに生産性を低下させる傾向にあります。
医療以外の産業では、特に経営者であれば『生産性向上』のための合理的な施策を打つことに心血を注ぐはずだと思います。
医師の労働時間の4割は事務作業と言われます。おそらく看護師も似たような状況ではないかと考えられます。
このため医療クラークなどを配置している医療機関もあります。

医療と介護を含めた職種を包括してヘルスケアプロバイダーと呼びます。
患者さんは自分のヘルスケアのために様々なヘルスケアプロバイダーと接点を持ちます。これが『ペーシェントジャーニー』であり、ヘルスケアプロバイダーは『ペーシェントジャーニー』で渡り歩く患者さんの質の高い情報の収集に実に多くの労働時間を費やしています。
高齢化は医療だけでなく介護も包括されていくため、高齢化とともに、地域完結型医療(地域包括ケアシステム構築)においては、医療と介護の二軸で『生産性向上』を図る必要があります。また『生産性向上』による事務作業の負担軽減だけでなく、医療や介護の『連携強化』による『地域医療連携』の強化がとても重要になります。

この、『ペーシェントジャーニー』において、病院への入退院のところの業務を『PFM(Patient Flow Management)』と呼んでいます。
例えば、病院への入院や退院に際しては多大な工程が必要になります。膨大な情報の処理を伴う様々な連絡や連携が必要になります。
病院を起点としたときに、入院者してくる患者の受け入れは『前方支援』、逆に退院させるときは『後方支援』と言います。

例えば患者さんが病院へ入院する(『前方支援』)にあたっては、救急での入院と予定入院があります。救急での入院では患者情報収集に苦労することがあります。予定入院では外来などでしっかり情報を得てから入院することになりますが。ヘルスケアプロバイダーからの情報提供が欠かせません。今では高齢化に伴い介護施設からの入院依頼なども増えていますが、かかりつけ医がいなかったり、複数の診療科にまたがって診療を受けていて、本人が病状などを理解していないケースが増えています。また介護に関する情報収集は、入院時の受け入れ態勢や、その後の退院への調整にも不可欠な重要な情報であり、このような事情により情報の収集に関して多大な労力と時間が発生します。
具体的には病名や病状、病歴、内服等の状況に加え、介護の状況や生活状況なども必要になり、現在ではそれぞれのヘルスケアプロバイダーがそれぞれのフォーマットで情報を管理しています。これらを収集しまとめる作業も膨大です。つまり、各々の施設で、各々のヘルスケアプロバイダーが同じような項目を繰り返し繰り返し入力したり、紙に書いたり、まとめたりしているしているわけで、極めて非効率的かつ無駄です。

もし、患者さんに関連する情報をプライバシーの配慮された状況で関連するヘルスケアプロバイダーで共同利用できれば『生産性』は劇的に向上します。いわばその患者さんのWikipediaをヘルスケアプロバイダー全員で編集し、それを帳票その他で二次活用することもでき更なる利便性を享受することが出来ます。
これがEHR(Electronic Health record)であり、Pubcare proは圧倒的現場感でこのEHRを実現した情報連携プラットフォームです。
ヘルスケアプロバイダーがPubcare proを用いて情報の共有や共同編集することで常に最新の患者情報にアップデートされ、リアルタイムで共同利活用することが可能になります。
HL7 FHIRを用いて電子カルテでの医療情報共有が進められていますが、医療機関でも電子カルテを利用しているところが約半分と言われており、そもそも電子カルテを利用していない介護職などのヘルスケアプロバイダーが利活用するにはEHRをHubとするのがベストプラクティスと考えます。
プラットフォームはAPIやGWを介して接続が可能です。
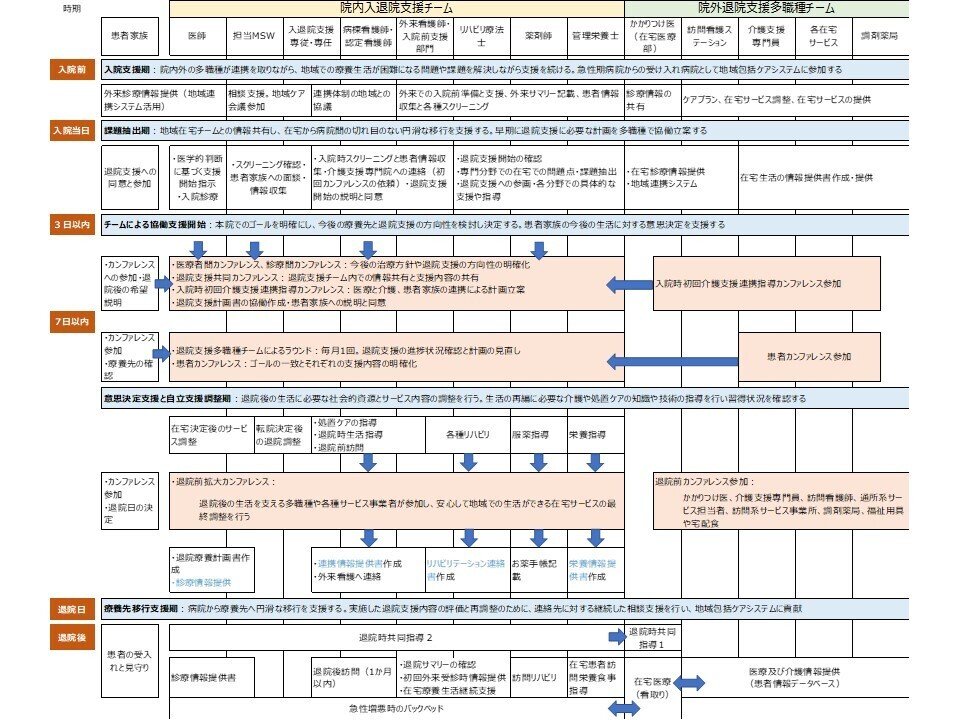
次に退院支援(『後方支援』ともいいます)ですが、現在では在院日数(入院期間)を短縮させることが求められています。このため入院から始まる退院支援(『後方支援』)と言われています。実は入院前から退院支援ははじまります。膨大な情報を、院内の様々なセクションで取り扱うだけでなく、退院先を含め様々な院外の担当者や患者本人やその関係者とやり取りや、調整をする必要が出ます。ここがいまだにFAXや電話です。相手からの返答が無ければ時間も労力もかかりとても生産性が低下します。EHRで情報の共有や利活用ができ、SNSで時間の制約なく関係者の調整が進めば、『生産性』が向上するだけでなく。在院日数も短縮させることができます。
『生産性』が向上すれば具体的にはどのようなメリットが起こるでしょうか?
これまでよりも少ない工程で業務をこなせるため『人員の削減』が可能です。これは直接的には人件費の削減を意味します。また、労務負担が軽減され、標準化されることで属人化も防ぐことが出来ます。効率的オペレーションフローを構築することも可能になります。業務負担が軽減されれば離職率の低下にもつながります。在院日数を減らすということは、実質的な病床数の増加を意味し、収益も利益率も上げることもできます。

さて、実はここまではintroductionです。
ここまではEHRによるconnexion by Pubcareの話でした。
今日話したいのはその次です。
プラットフォームが出来上がるだけで時代は大きく変わります。
しかし、AIがさらに次のステージに引き上げてくれます。
AIにより生産性は倍加され、さらにこれまでにない付加価値を生む。
そんなお話です。
ステップとしては
①ペーパーレスのデジタライゼーション
②デジタルプラットフォームによる情報連携基盤
③AIによる真のデジタルトランスフォーメーション
と考えます。
現時点ではまだ①のステップを抜けきれておらず、政府は③まで行きたいと思っているかはわかりませんが、医療DXを前のめりで声高に叫んでいるのは確かです。しかしながら中央行政としても②のデファクトを待っている状況と考えます。しかし、私はどこかで大きなブレークスルーが来ることを確信しています。なぜなら確実に皆が欲しいものはそこにあるからです。
つまりマーケティングなど必要のないイノベーションがそこに産まれるからです。
ということで今回は③について考察していきたいと思います。
Googlの最新AI『Med-Gemini』がおそらく医療DXの未来を変えることが予想されるからです。これまでの業務効率化ソリューションの多くは、戦略変更を良くも悪くも余儀なくされると考えます。

医療におけるAIの活躍場所は
①医療の効率化
②効果的な治療の発見を含む様々な学術研究(アカデミア)への貢献
③診断や治療精度の向上
にあると考えます。
このためには
AIモデルのファインチューニング、そしてAIが学習とトレーニングができる環境の提供が必要です。
RWD(リアルワールドデータ)の取得を人間が行うと恣意的なものがどうしても入りがちです。
ヒューマンビーイングにはエモーションがあるからです。
IRBなどがあるのはそのためですが、私はこの制度は欠陥があると考えます。
近い将来そんなものを超えてAIが活躍する日が来ると信じています。
人間の恣意を超えたところがシンギュラリティだと思っています。
アカデミアもエコノミクスやポリティクスによって動く部分があります。
最新の知見と思われているものが実は50年前の文献で示唆されていたり、
素晴らしい研究モデルが潰されるのを見てきました。
AIにはそんな影はなく、根拠があれば誰も否定できないはずです。

写真はアーサー・ガイトンです。
彼は600以上の論文を執筆し、40冊の書籍を書き
彼が執筆した生理学の教科書は今でも多く医学生や研修医に限らず、実地医科やアカデミアの最先端を走るドクターのバイブルとしても示唆を含みとても素晴らしいものです。
これを出したのは先ほどの話を裏付けるためです。
ガイトンはここ10年ほどで大きく騒がれることになった、左心機能の低下していない心不全の存在をすでに立証しています。
私からしたら何をいまさら、ガイトンの教科書に載っているではないかという話です。
名前は伏せますが、それをもとに先駆的モデルを提唱していた元帝大の教授が居ますが、彼は少し時代を先取りして教授になってしまったと思います。彼が今現役であればAIをうまく利用したことだと思います。非常に残念です。
ここで言いたいのはイノベーションが広く一般に理解されるまでには60年ほど時間がかかることもあるということだと思っています。
繰り返しになりますが、AIの優位性はエモーションや、エコノミクス、ポリティクスは無い、つまり私利私欲がない純粋なる理論モデルだけで構成されるところです。

私は新薬が出たとき薬理作用と照らし合わせ、生理学のダイナミズムに照らし合わせたとき、かなり明快な結論が予想され、裏切られたことはありません。これは彼の教科書を何回も読んだからに他なりません。
『Med-Gemini』に彼の教科書を読み込ませることが技術的に妥当かどうかの判断はテクニカルには私には答えがありませんが、かなりの可能性を持たせることができるのではないでしょうか。
将来的には彼が生きていたらどんな知見を生み出すのかをAIに尋ねてみたい気持ちもあります。
端的に言えば酸素が体中にいきわたれば心不全は落ち着くということです。
多くの医師は優秀でもある一定の枠を超える天才にはなかなかなれない、そのキャズムをこえる手伝いをAIはしてくれると思います。
それがシンギュラリティだと思います。
また、彼の生理学の基礎を学習、トレーニングしてファインチューニングすればおそらく心不全などは特に急性増悪において人間を超えて相当な精度で治療してくれると思います。
Geminiの優位性はマルチモーダルと長い文脈に処理にあると考えます。
特に推論プロンティングチューンは医療用AIとして強い競争優位性を持ちます。

おそらくこのエビデンスピラミッドは崩壊すると感じています。
これは適宜上人間が便利に作ったからです。
これにすがらないといけない事象があるからです。
それはポリティクスであり、エコノミクスです。
AIの素晴らしさはそれを崩壊させてくれるところです。
私はそれを適宜上シンギュラリティと呼びたいと思います。
本当のRWDはAIの得意とするところです。
今後はphysicianではなくAIかデータサイエンティストが臨床においても研究においてもファーストオピニオンを出す時代が来るでしょうし、physicianを超える判断を出す日が来ることでしょう。
Pubcareのプラットフォームを利用すると、例えば認知症の治療薬で「レカネマブ」と「ドナネマブ」でどちらが脳の出血や腫れなどが少ないかなど、マルチモーダルへの対応による画像の判断を加え、劣勢、非劣勢などを恣意的なものが入らずに極めて正確に判断することが可能になります。
また、PubcareのPHR機能には食事を写真で残してカロリーやPFCバランスを記録できる機能があります。AIが写真でカロリーやPFCバランスを想定し、それを基に適切な食事指導をすることもできるようになります。

『Med-gemini』にはRAG(Retrieval-Augmented Generation)機能が組み込まれています。RAGは、生成したコンテンツに対して外部データベースやドキュメントから情報を付加する技術です。不確実性誘導検索戦略により、与えられたタスク(質問)に対する回答や説明を、より信頼性のある最新の情報に基づいて生成することができます。
私たちが2019年にヘルスケアのイノベーションプロジェクトを開始したとき、PHRの中にPFCバランスを入れることの重要性に着目していると、当時のCOOにあたる人物が接点があったようでしきりにカロミルという凄いサービスがあるという話をしていました。当時はまだAIは今ほど騒がれておらず、AIは遠い存在で指を加えて見ていることしか出来なかったのです。
私は今でも色あせないプロダクトとサービスであり、かなりの可能性を感じているのでもっと広まってほしいと個人的には思っています。
テクノロジーの進化の真価は、高度な技術を安価で短期間で導入できることができるようになるところです。
『Med-gemini』のさらなる優位性は長いコンテキストに適応しているところです。同時にマルチモーダルに対する適応も優れている点です。マルチモーダルへの対応はカロミルの事例をみれば一目瞭然です。
情報通信技術は常につながりながら無限増力機構としてのループを起こし、ネットワーク効果を生み出します。それが加速を生み出し、シンギュラリティに到達します。
結語
これまで一つの記事に雑多なことを書きましたが、問題はそれで結局のところお前は何が言いたいのかということです。
AIは万能の神ではありませんが、AIはHuman Augumentation(人間拡張)のツールであるということです。デジタライゼーションすら進んでいないヘルスケアプロバイダーの生活を変えるだけでなく、最終受益者の健常人を含む患者さんや、その家族の生活を大きく変え、社会にもダイナミックチェンジを与えるということです。AIは単独では成り立たず、インターフェースとしてプラットフォームがあることでその真価を発揮します。
AIは健康(保健:未病)に対する助言を行います。体調の悪化を早期に検出します。診断も行います(最終的には有資格者によって行われます)。個々に関わる精確な医療情報を要約してくれます。治療も行います。有効な治療法の研究や知見も産み出せます。プラットフォームを介して、様々な産業と結びつき付加価値を創造し、これまでにないサービスを提供してくれます。人間の限界を超えてそれを行うことができ、生産性も著しく向上します。
『Med-gemini』は長いコンテキストやマルチモーダルへの対応などですでに実績があり、医療用のAIとしては最適にチューニングされています。あとはこれをトラクションに換えるプラットフォームがあれば事足ります。
最後にAIと人間の棲み分けについて簡単に説明します。
私は約10年ほど前にメルセデスの最上位モデルを購入しました。
基本的にはプロドライバーに運転してもらうショーファードリブンでした。
1年でSクラスが1台購入できるほどのコストがかかっていました。
新型コロナで外出が減ったのと、ドライバーからの感染のリスクを勘案して自分での運転に変えました。
その時に気が付いたのですがこの車にはある程度の自動運転技術が備わっていました。
都市部ではほとんど意味がありませんが、郊外では赤院号で前方に車が居ない場合に停止することを除いては車にある程度任せることができました。
マイクロソフトはAIアシスタントをコパイロットと呼んでいます。
戦闘機と違い、旅客機には実用的なオートパイロットが備わっています。基本的にはオートパイロットは高度や方位、降下や上昇の速度、設備が整った空港であれば完全に自動で着陸のサポートまでが可能です。
コパイロット(AI)は副操縦士ですので、キャプテン(人間)とほぼ同じことができます。
I have controlといえば自分が操縦で来ますし、You have controlといえばコパイロット(AI)が操縦してくれ、自分は操縦以外の交信やチェックリストの確認など操縦のサポートができます。
最終的にはキャプテンが全責任を負うわけでし、実際にはキャプテンの資格を持ったパイロットが複数搭乗するフライトプランもあります。
AIはHuman Augumentation(人間拡張)のツールです。
時として、AIをプロドライバーや家政婦を雇うのと同じように認識する向きがありますが、これはオートパイロットだと思っています。私はコパイロットという概念はAIをある程度うまく表現しているように思えます。
キャプテンの資格を持たないコパイロットです。
技術的に航空機を操縦する資格を持っていても、この程度の風ならこういう操作を加えようとか、このようなエラーやトラブルが起きたときはこうしようとか、ある程度経験とか感覚の部分ではキャプテンには叶わないが学習でそこを補っていくことができるし、キャプテンが見逃したヒューマンエラーを指摘することもできるからです。
皆様はいかがお考えでしょうか?
※チケットサイズ200M-JPY~ BO:1000M-JPY~ 2024/8/3現在
この記事が気に入ったらサポートをしてみませんか?
