
【完全版】整形外科医が教える四十肩・五十肩の医学的に正しい治し方
「治療迷子にならずに道筋が見えてくるんですね。
その道筋を見定めるために大事なのは、ステロイド注射よりも大切なことがあると思っていて・・」
今回は、五十肩「完全版」です!五十肩のすべてがここに!
整形外科医が教える四十肩・五十肩の医学的に正しい治し方をお届けします。
※このnoteでは、整形外科医:歌島大輔が医学的根拠をもとに、わかりやく、かつ実践的な医療健康情報をお届けします。
ときどき出てくる「ふんぞり男」とは、その名の通り、ふんぞり返って態度がデカい患者さんです。
整形外科医が教える医学的に正しい方法とは!?
医学において「正しい」「正しくない」っていうのは、正直断言はできません。
なので、厳密に言うと
「正しさを諦めない」という姿勢でお届けするものとお考えください。

ふんぞり男「いやいや、面倒な事言わずに、正しいでいいじゃねぇか。自信ねえのか?」
自信を持って日々治療はしているつもりですが、医学・医療に100%はないので、その真摯さは譲れないポイントです。
ご了承ください。
と、堅苦しい話はここまでにして、この動画をご覧いただいているあなたは、こんなお悩みをお持ちではありませんか?

これらは、毎月のように患者さんから打ち明けられる代表的なお悩みだったりします。
今回は、これらのお悩みすべてがスッキリ解決できるような構成を組みました。
もちろん、医療に100%はないにしても、
現時点でYouTubeやgoogle検索で調べられるあらゆる情報の中で、
最もクオリティが高い情報を「完全版」としてお届けすることにしました。
ということで、今日のメニューです。
大きく3部構成でお届けします。
第1章が「五十肩ってそもそも何?」です。
「五十歳前後に最も多い肩の痛み」と言えばそれまでなんですが、それって肩の中で何が起こって痛いのか何も説明されてませんよね。
それをしっかりと、模型なども使いながら説明させてください。
ここの理解がないと、診断も治療も前に進みません。
第2章が「五十肩チェック」です。
第1章で解説したことを元に、あなたが本当に五十肩なのか、五十肩の中でもどんな状態なのかをセルフチェックをしてみましょうというのが、第2章になります。
そして、第3章「五十肩の治し方」です。
これが一番気になりますよね、当たり前ですが。
しかし、第1章、第2章を理解した上でないと、正しい治療法にたどり着けません。
そういう状態を「治療迷子」と呼んでおります。
ぜひ、1つずつ理解していっていただければと思います。
今回の内容とあわせて活用できる「五十肩セルフチェックシート」を作成しました。
あなたが次に検討すべき行動・治療が浮かび上がってくるようなシートです。
ぜひ、今回の内容とチェックシートを活用して、五十肩を解消していただければ嬉しいです。
では、さっそくいきましょう!
第1章「五十肩ってそもそも何?」

先ほど少しお伝えしましたが、五十歳前後の方に多いから五十肩という、 まれに見る適当な病名です。
ふんぞり男「あれ?そう言えば、五十膝とか五十腰ってないのか?」

そうなんです。
五十肩って肩関節特有の病名なんですよね。
なんでかっていうのは諸説あるんですが、僕の考えをお伝えさせてください。
それは、あらゆる関節の中で、
肩は「最も進化中で、最もデリケート」だからということです。
ふんぞり男「あ?進化論の話はいいんだよ」
そうなんですが、意外と大事なところなのでもうちょっとだけ。
人間の進化の中でも最も大きいと言われるのが、四足歩行から二足歩行になったことですよね。
その結果、肩から腕は前脚から腕へと名前と共に大きく役割が変わったんです。
そして、肩関節は体重を支える役割が免除され、逆に様々な作業を行う手をあらゆる方向に届かせなくてはいけなくなりました。
これほどの劇的な変化って、他の関節にはないんですよね。
あんまり「肩が特別」って言い過ぎると、他の専門領域の先生方に怒られそうなんですが、僕の考えだと思って聞いてください。
こういう進化の過程で思いっきり役割が変わった肩関節は、まだ進化途中と考えています。
それゆえ、デリケートなんですね。
もともと体重を支える、まさに股関節みたいな役割だったのが、一気にあらゆる方向に幅広く動かないといけなくなった。
その結果、肩関節は全関節の中で最も可動域が広くなりましたが、同時に全関節の中で最も脱臼しやすい、つまり「外れやすい関節」となったのです。
要は不安定な関節になります。
そこがデリケートな理由です。
その結果、年代ごとに肩は代表的な病気や怪我が変わってきます。
10歳代から30歳くらいまでは脱臼したあとクセになる「反復性肩関節脱臼」という状態が起こりやすいです。
まさに不安定性の極みですね、手術になることもあります。
そして、そんな不安定な肩に対して
「このままじゃ、お前の肩は人生100年時代持たないぞ!」
と言わんばかりに、肩が痛くなり、動かなくなってしまうのが「五十肩」です。
つまり、身体が警鐘を鳴らしてくれている‥‥のかもしれないなと、
人間の進化や実際の五十肩の患者さんを拝見して思うことがあります。
エビデンスがない話なのですが、同じような考え方を持つ肩専門の整形外科の先生は他にもいらっしゃいます。
そして、ご高齢になってくると、不安定な肩を長年守ってくれていたインナーマッスルのスジ「腱板」が切れてしまいます。

「腱板断裂」ですね。
こういうふうに進化中の関節なので、あなた個人の人生のストーリーの中でも、様々な顔を見せてくれるのが肩だったりします。
ここで是非押さえておいていただきたいのは、肩は可動域が広いけど、それゆえ不安定ということです。
肩を長持ちさせたいという身体の防御反応かのように、その不安定性を解消するように可動域が狭くなってしまうのが五十肩の特徴ということですね。
ちなみに可動域っていうのは、関節の動かせる範囲のことです。
肘だったら伸ばすのが0度で、曲げるのがだいたい145度くらいです。

これが、ザックリ正常可動域と言われます。
ふんぞり男「ほう、なんか興味深い話だったが、結局、五十肩って何が起こってんだよ」
そうですね、本題に入りましょう。
と言っても、五十肩って1つの病態ではありません。
医師によっても
「あ、それも五十肩って言っちゃうのね」っていうこともあれば
「それは五十肩じゃなくて、○○です」って厳密に別の病名で診断を告げてくれる先生もいます。
ここで1つ、これまた抽象的な概念なので、僕の考えが多分に含まれてしまって恐縮なんですが、大事な考え方をお伝えします。
五十肩は周りから中心に、外から内に問題が移動していくってことです。

問題が周り、外にあるうちは比較的軽症で、だんだん内に内に中心に近づいていくにつれて重症化していくっていう感じです。
そのような視点で、五十肩に関連する病名をステージ分けしてみましょう。
まずは、五十肩的に軽症な方からはじめていきます。
第1段階 「肩こり」

ふんぞり男「おい、いきなり肩こりって、そもそも病名なのか、それも、それ五十肩じゃねぇだろ」
はい、おっしゃるとおり。
でも、肩の周りとしては肩甲骨の周りの筋肉の問題として、肩こりを第一段階とさせていただきました。
肩甲骨の周りの筋肉が硬くなったり、弱くなったりすることが肩こりの1つの原因というか、結果というか、病態です。
姿勢が悪くなったり、腕を動かすときに肩甲骨の動きが不十分で、肩関節に過度な負担がかかったりして、五十肩の原因となる可能性があります。
ここまでは五十肩ではないと言ってもいいですが、
次からは五十肩の範疇にはいっていきます。
ここで、一気に次の段階以降を列挙していきます。
第2段階:肩関節周囲炎。
第3段階:腱板炎。
第4段階:上腕二頭筋長頭腱炎。
第5段階:腱板疎部炎。
第6段階:癒着性肩関節包炎。
ふんぞり男「うわー、こっむずかしい病名並べやがって、それなら五十肩でいいわ!」
一つ一つちゃんと解説しますので、ご安心ください。
第2段階 肩関節周囲炎

これこそ、まさに五十肩とだいぶ重なる病態で、肩の回りが炎症してます!っていう病名です。
この「周囲」というのがポイントですね。
まだ周り、関節の外です。
肩の回りにはいろんな組織があって「アウターマッスル」と呼ばれる三角筋という筋肉があったり、その表面や裏側にある筋膜があったり、滑液包という関節の外にある袋みたいな部分があったりします。
また、こんなに細分化しなかったら、次の第3から第5段階まで全部とりあえず肩関節周囲炎と言っても間違いではありません。
でも、ここでは徹底的に理解していただきたく、細かく話していきます。
第3段階 腱板炎

先ほど、第2段階でアウターマッスルが出てきましたが、腱板炎の腱板はインナーマッスルのスジです。
この模型は、アウターマッスルの三角筋が取り除かれたもので、赤い部分が全部インナーマッスルです。

このスジのところは本来白いですけど、こういうところが赤く腫れ上がっちゃうのが、腱板炎ですね。

不安定な肩を安定的に動かそうと、常日頃頑張ってくれているのがインナーマッスルですから、そこに無理がかかると腱板炎になるわけです。
さらに重症化してしまうと、腱板断裂になってしまいかねないので、注意は必要です。
第4段階 上腕二頭筋長頭腱炎

上腕二頭筋っていうのは、力こぶのことです。
この筋肉は二頭筋っていうくらいですから、2つの頭と呼ばれるスジに分かれるんです。
それが「長頭」と「短頭」という名前がついていて、
長頭のほうが厄介な構造をしているんです。
これがですね、厄介なことに肩の関節の中に入ってくるんですよ!

入ってきて、ここにくっつくんですよね。

なかなか特殊な構造です。
この潜り込むところで、擦れたりしながら炎症を起こすことが多くて、擦り切ってしまったりするというのが上腕二頭筋長頭腱の厄介なところなんですね。
だいぶ、内側・中心に近づいてきましたね。
第5段階 腱板疎部炎
腱板疎部というのは、腱板の中でも前に位置する「肩甲下筋腱」と、

その後ろというか上にある「棘上筋腱」

ちょうど間にある薄い膜があるんですよ。

この模型にはないんですけどね、薄い膜は。
ここが「腱板疎部」というふうにいわれています。
薄いので、弱いんですね。
逆に腱板はある程度分厚いので、50歳前後くらいではそう簡単には切れません。
しかし、腱板疎部はデリケートな部分なので、人体としても守ろうとするため、炎症が起こりやすいです。
そして、腱板疎部はほぼダイレクトに肩の関節の中と交通していますので、中心に近いです。
第6段階 癒着性肩関節包炎

これを別名「凍結肩」と呼びます。
凍ってしまった肩と言われるとおり、肩が全然上がらない、回らないという状態になる。
五十肩としては、最重症の状態です。
関節包というのは、関節を取り囲む膜になります。
インナーマッスルの裏側にあるようなイメージですね。

本来は柔らかくて、薄い膜です。
だから、これだけ大きな可動域で肩は動いてくれるわけです。
重症化していくと「もう動くな!」と、
関節包を炎症させ、どんどん厚くなり、周囲と癒着していきます。
その結果、炎症が収まり、痛みが引いたとしても、肩は動かなくなります。
まさに凍結肩という名前の通りの状態です。
あなたが五十肩であるならば、第1段階の肩こりは別にしても、
第2〜6段階の5つのどこかに該当するという考え方です。
とはいえ、第3と第4の間くらいとか、第4を飛ばして第3と第5段階など、無数に病態は存在します。
ですが、「このように捉えるとわかりやすいですよ」
という考え方になります。
ここで、第1章をまとめます。
五十肩は、なぜ肩だけに存在するかと言うと、肩は二足歩行への進化の過程で、まだ進化中のデリケートな関節だからです。
そして、その五十肩の中で起こっているのは、
第1段階:肩こり
第2段階:肩関節周囲炎
第3段階:腱板炎
第4段階:上腕二頭筋長頭腱炎
第5段階:腱板疎部炎
第6段階:癒着性肩関節包炎・凍結肩
というように、周りから中心へ重症化していくという考え方が便利と言うことです。
もちろん、第1段階から順々に第6段階まで進むとは限らず、肩こりなんて無縁の生活をしていても、いきなり第6段階の「癒着性肩関節包炎」を発症することもあるくらい、病態は様々だということ。
この肩の進化論や6つの段階の考え方は、
「歌島の経験に基づく個人的な捉え方」であるということを今一度お伝えさせてください。
では、次の章にいきましょう。
第2章 「五十肩チェック」

さて、あなたは本当に五十肩なのか、五十肩だとしたらどういう段階にいるのかということをセルフチェックしてみましょう。
まず一番わかりやすいのが、第6段階の凍結肩です。
癒着性肩関節包炎とも言われていますが、
この症状のポイントは「全方向性」です。
あらゆる方向に動かしても、可動域が狭くなります。
僕がいつもお伝えしているのは、その中でも基本3方向。
前から上げる「挙上」、

小さく前ならえから手を外に持っていく「外旋」、

腰から手を背中に持っていく「内旋」。

この可動域が極端に狭くなります。
上げるといっても、これ以上上がらない。
外旋しようとしても、まさに小さく前ならえ以上にいかない。
手が腰の真ん中、背中まで届かないというようなことですね。
これがまさに典型的な「凍結肩」状態です。
痛みであらゆる方向に動かせない場合も、同じ凍結肩で炎症が強い状態で、
痛みが少ないけど動かせない場合は、炎症は弱まったけど、関節包がぶ厚くなってカタい状態と判断します。
いずれにしても、始めて経験した人が凍結肩になると、「五十肩」と言われても信じられなかったりします。
むしろ、腱板断裂の方が症状としては軽いことも多いくらいです。
よく患者さんに言うのは
「五十肩は軽症のものもありますが、重症になると相当にツラいですし、時に手術をすることだってあります」ということです。
そして、もし周りの人に五十肩と言うと軽く見られてしまうとしたら、
凍結肩とか癒着性肩関節包炎とか、語感で重症そうな病名を使うことをオススメします。
「こんなにどう動かしても痛い、硬いのに五十肩なの?」って言われることがあります。
ですが、この全方向性に可動域が狭い場合こそ、最も五十肩らしい五十肩であり、他の病気や怪我の時には見られにくい症状です。
この「全方向性」に対して、ある特定の方向への動きだけカタいとか、痛いっていう場合には、別の段階や別の診断を考えないといけません。
つまり五十肩じゃない可能性ですね。
例えば、第五段階の腱板疎部炎の場合は、最初は外旋で痛みが出やすいです。
外旋すると腱板疎部がストレッチされるから炎症があると痛いってことですね。

また、腱板炎でも多いのが「棘上筋腱」という腱ですね。

ここに炎症が起ったり、その周囲の滑液包に炎症が起こると「肩峰下インピンジメント」という現象が起こります。
それは腕を90度に挙げて、肩関節を内旋するという、こういう動きで痛みが走ります。

これだけで痛いときは、結構インピンジメントというふうに考えますけど、全方向性にカタいときは当然これだって痛いので、これが痛い=インピンジメントとはちょっとやり過ぎですね。
診断の難しさというところになるかと思います。
上腕二頭筋長頭腱炎だとすると、掌を上にして腕を挙げる力を入れると痛いというのが特徴的だったりします。

こういう様々な動かし方の中で、痛みも少なく動きもいいなら、肩こりとか筋肉のこわばり程度かもしれないというセルフチェックになるわけですね。
なお、病院に行って、レントゲン・エコー・MRIなどで診断してもらうべき、他の病気としては
「腱板断裂」
「石灰性腱炎」
などが代表的です。
それぞれ、解説動画がありますので、ぜひご覧ください。
なお、大事なポイントとしては、MRIで腱板断裂が発見されたり、レントゲンで石灰が見つかったりしても、同時に五十肩が存在するケースが十分にあるということです。
そして、関節包の炎症が起こっていたり、分厚くなって拘縮が起こっていたりするケースも、十分にあり得るってことです!
実際に、
「他の病院で石灰を取り除く手術を受けたんだけど、術後も痛みが取れず肩も上がらない」
とのことで、僕の外来に来られた患者さんもいます。
このような場合は、五十肩のなかでも凍結肩という段階であったり、腱板断裂を起こしていたりするケースの両方が考えられます。
それだけ肩関節は、複雑だってことでもあるんですね。
第3章「五十肩の治し方」

大丈夫ですか?息切れしてませんか。
ふんぞり男「あ、わり、寝てた・・・で、何だっけ、治し方、やっとか!」

ここから見ても、大事なことが伝えられないと思うので。
みなさまはここまでしっかりご覧いただいていると思うので、もうちょっと、頑張っていきましょう。
治療法は、一番大事なところですからね。
ところで、もし良かったら、「五十肩 治療法」でYouTube検索してみてください。
五十肩の治し方って山ほど出てますよね。
セルフエクササイズを指導する人もいれば
「五十肩の原因は手首にあり!」
とか言って、肩以外のエクササイズやストレッチを指導されたり、
いきなり肩をムリヤリ動かすような悶絶整体みたいなものがあったり・・。
整形外科クリニックに行っても
「ヒアルロン酸を5回まず打ちましょう」と言われたり、
ステロイド注射をしたり、
「電気当ててればいつか良くなるから」的な適当な治療を提案されたり‥‥
もう悩ましいのが五十肩治療業界なんです。

山ほどある治療法の多くは、肩の中で何が起こっているかをちゃんと説明してくれていなかったり、もしくは診断する資格ではない職種の方が、医学的根拠がない原因を告げながら施術をしたりしています。
そういうものに惑わされないでほしいなって思って、
第1章と第2章を丁寧に解説してきたんですね。
第2章である程度、あなた自身の五十肩の状態が把握できたとすれば、治療法はだいぶ絞られるんです。
治療迷子にならずに、道筋が見えてくるんですね。
その道筋を見定めるために大事なのは第1章でお伝えした、五十肩の6つの段階と炎症の強さです。
あなたが6段階のどのあたりにいて、炎症の強さがどのくらいなのかがわかれば、自ずとオススメの治療が決まってきます。
炎症の強さっていうのは、痛みの強さと言ってもいいです。
厳密にはイコールではないですが、わかりやすさ重視でいきます。
炎症が強い・痛みが強いときの治療法は、炎症を抑えることに主眼が置かれます。
その基本は「安静」です。
もう少し突っ込むと、痛い動作を極力行わないってことになります。
そうすることで、自然と炎症がおさまってくれるのを待つわけですね。
ふんぞり男「は?それだけ?」
それでは困るっていう人も多いので、
積極的に炎症を抑える治療として「ステロイドの注射」があります。
炎症を抑える効果としては、もう最強ですね。
このステロイドを五十肩の原因である、最も炎症が強い場所に適切に届けられれば、痛みはかなり減ることが期待できます。
それ以外にも消炎鎮痛剤として、ロキソニンやセレコックスなどの非ステロイド系消炎鎮痛剤があります。
ですが、これは炎症を抑える作用がないとされるカロナールなどのアセトアミノフェン同様、単なる痛み止めとして捉えて良いと思っています。
それほどに五十肩に起こっている炎症を根本的に抑える作用は強くないということですね。
ふんぞり男「じゃあ、安静にしてステロイドの注射をすれば治るんだな!」

炎症に対する治療だけを行って炎症がおさまったとしても、関節包がぶ厚くなって痛くないけど
「硬い」
「動かせない」
という凍結肩になってしまうことがあるわけです。
硬いことが原因で起こる痛い状態は、炎症の痛みとはちょっと違うので、あまりステロイドの注射も効かなかったりすることもあります。
これらの状態はまさに凍結肩ということになるわけですから、第6段階ですよね。
これはですね、すんなりよくはならないんです。
ですから、僕はステロイド注射よりも大切なことがあると思っていて、それが「セルフリハビリ」なんです。

自宅で肩を動かすっていうことですね。
ふんぞり男「はあ?安静が治療って言わなかったか?」
そうなんです。
その塩梅が難しくって、ちょっとイメージをお伝えします。
五十肩が治りにくいパターンは2つのパターンがあって、
「肩が痛い▶動かせない・動かさない▶カタくなる」というパターン、
「肩が痛い▶でも、無理に動かす▶痛みが増す▶動かせない▶カタくなる」
というパターンです。
この2パターンから抜け出したいのです。
その際のイメージはこちらです。
肩が痛い
▶痛み、炎症に応じた治療をしつつ、痛みを把握しながら少しずつ動かしていく
▶あ、少しは動かせるんだなと自信がつく
▶その動かせる範囲を少しずつ拡げていく
▶カタくならずに炎症がおさまる
という状態です。
つまり、安静と言っても可能であればセルフリハビリは痛みと相談しながらやりたいんですね。
でも、日常生活や仕事の中で痛みが出る動作はできるだけ避ける。
よく言うのは
「セルフリハビリも痛みがゼロっていうのが難しいわけですから、それ以外の時間帯で痛みを感じている場合ではない」
ってことなんです。
概念的には、1日に感じることが許容される肩の痛みの総量っていうのがあって、それをリハビリだけに使いたいってことなんですね。

ふんぞり男「セルフリハビリって何やるんだよ?」
セルフリハビリの目的は硬くならないこと、もしくは硬くなってしまった状態から柔らかくすることです。
つまり、可動域を維持したり拡げることですね。
第2章でセルフチェックしていただいたように、全方向性に可動域が狭くなってしまいます。
そこで、肩の可動について、「挙上」「外旋」「内旋」の3つの基本方向があるということをお伝えしました。
ですから、セルフリハビリの基本は、この3つの基本方向の可動域を拡げていくことになります。
それぞれ紹介しますね。
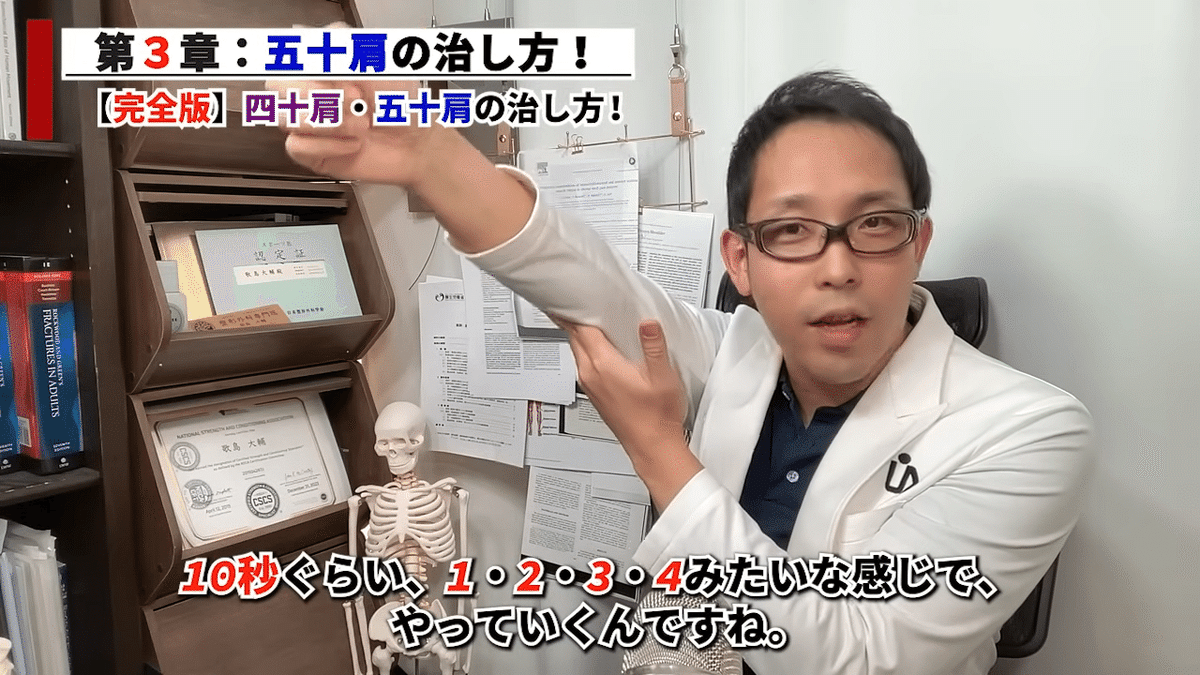
「挙上ストレッチ」
究極的にシンプルに言うなら、五十肩じゃない方の手を使って、これ以上肩が上がらないのを、少しずつジワーッと持ち上げていく。
10秒くらい、1・2・3・4みたいな感じでやっていくんですね。
「外旋ストレッチ」
これは棒やペットボトルなどを使うとやりやすいですが、小さく前ならえから、手を外に持っていくようにジワーッと押していく。
これで10秒くらい押すというようなことが外旋のストレッチですね。

「内旋のストレッチ」
内旋は、ちょっと後ろ向きますね。
逆の手で持って、まずお尻の真ん中まで持っていきます。

それが可能になってきたら、背骨を少しずつ上の方に昇っていくようにストレッチします。

この3つ、やることってシンプルですよね。
もちろん、いろいろなバリエーションがありますから、こちらの再生リストからいろんな動画を参考にしてみてください。
基本はこの3つでいいんです。
むしろ大事なポイントは、セルフリハビリ中とセルフリハビリ後の痛みとの付き合い方です。
こちらの研究(*1)が示すとおり、五十肩のリハビリでは痛みの限界まで無理して動かすよりも、痛みがない範囲で動かす方が効果が高いとされています。

ただ、炎症がある程度強い段階に痛みがゼロのセルフリハビリってそもそも無理だなってなることも多いので、間を取って多少は痛いくらいを許容するということをオススメしています。
そして、なにより
「セルフリハビリ後の痛みが増してしまうか」
「増してしまうとしたらどのくらいそれが持続するか」
これがめちゃくちゃ大事だと思っています。
いつも患者さんに言うのは、
ベースの痛みがセルフリハビリ後に増えてしまった場合は、
それがおさまってから次のセルフリハビリを開始するというのが原則ということです。
その原則に則って、1日に3セットも4セットもできるならそれがいいですし、痛みがなかなか治まらないようなら、1日1セットでもいいということですね。
それがセルフリハビリの頻度になります。
それ以外にも、
10秒押していくストレッチを3回にするのか、5回にするのか、
1セット中の回数もその後の痛みに応じて調節していく必要がありますし、
どのくらいの強さで押すかっていうのも調整していく必要があるわけですね。
これが、痛みと上手に付き合いながらのセルフリハビリということになります。
これって週に何回かの通院リハビリでは絶対無理じゃないですか。
リハビリを担当する療法士さんも患者さんの痛みはわかりませんし、その頻度や微調整も難しいですよね。
ですから「自分でやるのが一番!」って患者さんにはよくお伝えしています。
もちろん、時々プロである療法士さんにも見てもらいながらやりたいというご希望も多いので、可能な病院であれば通院リハビリも併用していいと思います。
ですが、一番大事なのはセルフリハビリというのが僕の考え方です。

ここまでしっかり説明してのセルフリハビリと通院リハビリを比べた研究っていうのを僕は見つけられてないので、エビデンスはありません。
単なる経験と医学的なメカニズムから導いた考え方になります。
ふんぞり男「じゃあ、何か?五十肩の治療は注射とかやらないなら、家で自分でひたすらにやれと?治療しに行かなくていいと?」
究極的にはそうなんですが、先ほどのセルフリハビリのやり方を直接指導することもあります。
そして、まず本当に五十肩か?っていう診断も病院やクリニックでないとつけられません。
また、相性がよければ治療家さんの施術も選択肢に入ると思います。
ただ、ここまで説明したように、
あなたの五十肩は肩の中で何が起こっていて、それに対する根本的な治療は何なのかっていうことを前提として理解した上で、
・オプション的に施術を受けてもらう
・飲み薬を飲む
・湿布を貼る
・ヒアルロン酸注射をする
・ハイドロリリース注射をする
などの治療が選択肢に入るっていう捉え方をオススメしたいです。
こういうオプション的な治療だけをやっていても治ることはありますが、その場合は軽症だったと判断しています。
本質的な治療を頑張らずに治ったということで、そういう軽症の五十肩も多々あるわけですね。
こういう考え方を共有していただいた治療家さんは、実際に患者さんがいらしたときに、
ムリヤリ施術だけで治そうとせずに自宅に帰ってからの生活やセルフケアの指導をして、その都度の状態の変化に応じてアドバイスしてくれるような人もいます。
そういう治療家さんは頼りになりますよね。
ふんぞり男「でも、リハビリやっても、一向に肩が上がらない人もいるよな?・・・俺がそうなんだよ」

しかし、僕の外来には他のクリニックさんや治療家さんのもとで様々な治療をしてきたけど、肩が上がらない・痛いと言っていらっしゃる患者さんが多いです。
そこで、今回のセルフリハビリの考え方や必要に応じたステロイド注射などをすることで
「もっと早く、歌島先生のところを受診すれば良かった」
と言っていただくような回復を示してくださることも多いです。
しかし、それでも可動域が改善しない場合があります。
その場合の選択肢は主に3つです。
1 それでも粘り強くセルフリハビリを続けていく

五十歳で五十肩になって、八十歳になってもまだ五十肩という人は基本的にはいないわです。
だから、五十肩と言われるわけですね。
ですから、セルフリハビリを粘り強くやっていけば、いつかは改善する可能性が高いんですね。
ただ、それが年単位でかかってしまうことや、若干の後遺症が残ってしまう可能性はあるんです。
となったときに、残された手段として、
2 サイレントマニピュレーション

これは、肩の痛みを支配する神経の近くに麻酔薬を注射するブロック注射をした上で、カタくなった肩をある程度、ムリヤリと言っても戦略的に動かしていきます。
そこで、良心的に表現すれば癒着が剥がれます。
良心的と言ったのは、むしろ癒着が剥がれるというよりは関節包がちぎれるというほうが実態を表しているからですね。
ふんぞり男「ち、ちぎれて、大丈夫なのかよ、関節包ってやつは!」
はい、基本的には大丈夫と考えています。
もともと、異常に分厚くなってしまっていた関節包ですが、それだけ再生能力が高いとも言えるわけですね。
ですから、ちぎれた後もまた再生していくと考えていますし、実際サイレントマニピュレーションの後に再発してしまった患者さんの内視鏡手術をすると関節包は分厚く再生しています。
ただですね、サイレントマニピュレーションは関節包のどこがちぎれるかということが少しランダムだったりします。
もちろん関節包がちぎれるんですが、研究(*2)によると、関節包が骨にくっ付くところや関節包がくっ付いている関節唇という軟骨部分が剥がれてしまうことがあるんです。

こればっかりは、そのときの関節包の硬さによるので、医師がコントロールしにくい部分ですし、それどころか骨の弱い方の場合は骨折を起こしてしまうケースもあるんですね。
ですから、骨が弱い人などは基本、サイレントマニピュレーションは行わない方がいいと思います。
骨粗鬆症があるとかですね。
もちろん、骨折なんて大きな合併症はめったに起こりませんが、我々医師もそれが怖いので少し加減しながらやります。
結果、不十分な治療となって、不十分な効果しか得られないとか、再発を起こしてしまうなどがあるんです。
ですから、サイレントマニピュレーションを何回かやってダメだからということで、僕の外来にいらっしゃる患者さんも少なくないです。
僕自身はサイレントマニピュレーションをやらないので、いらっしゃった患者さんに次の手として相談するのが、
3 関節鏡下関節包リリース

保険診療上の手術名で言うと「関節鏡下授動術」と言います。
「授動術」は英語でマニピュレーションですから、まさに関節鏡という関節用の内視鏡でマニピュレーションをするわけです。
この場合は直接、関節包をどこで切るかをコントロールできますし、骨折などを心配せずに十分に切ることができます。
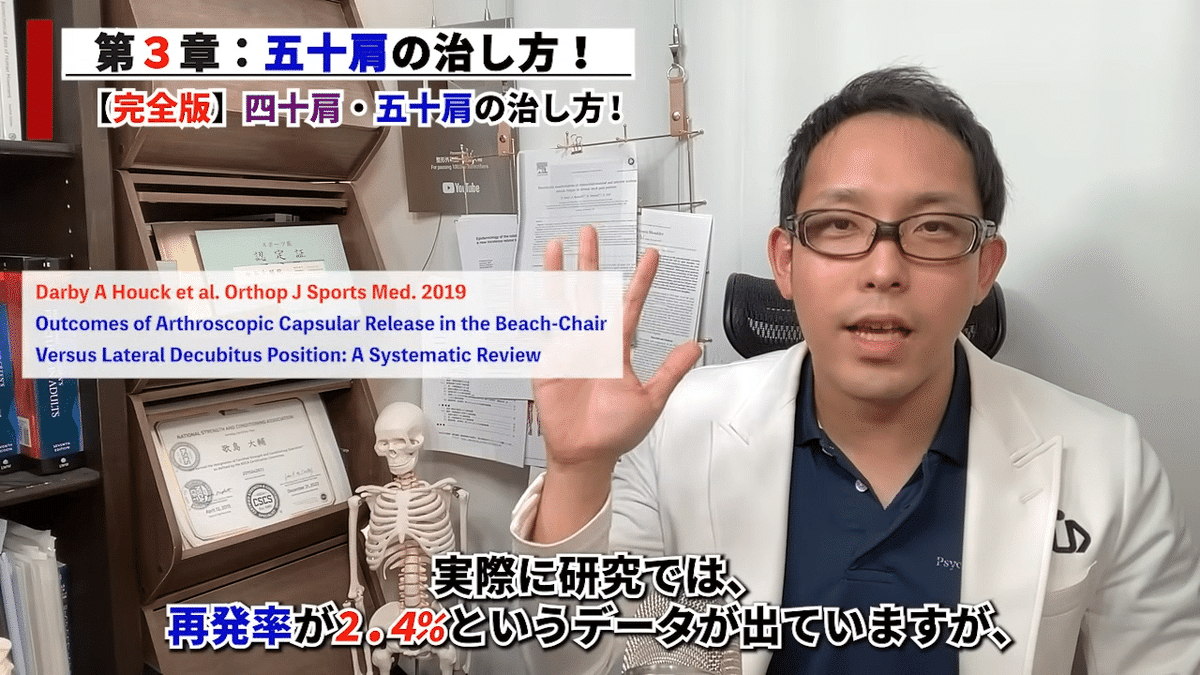
また、出血を止めることもできるのは、もしかしては再発率が低いことと関連しているかなと考えています。
実際に研究(*3)では、再発率が2.4%というデータが出ていますが、僕の経験ではそれよりさらに低いです。
授動術をやって、もう一回関節鏡手術を行ったり、ご提案した患者さんは現状2022年11月現在、まだ一人もいらっしゃいません。
ちなみにサイレントマニピュレーションの再発率を調べたこちらの研究(*4)では17.8%が再発したと報告しています。

もちろん、誰だって手術なんかしたくないわけですから、基本的には最終手段です。
しかし、いつか良くなるんだから我慢しなさいと理不尽な最後通告をされた患者さんにとっては、最終手段が救いの手になっているのも事実です。
このような最終手段があるということを理解していただきつつ、大切なのはあなたの五十肩の状態を把握することと痛みと上手に付き合ったセルフリハビリ、これが最も大切なポイントだと考えております。
いかがでしたでしょうか。
今回の内容は医学教科書的な内容と、僕の肩専門として日々診療を行っている経験から導いたお話が多くなりました。
普段、エビデンスを諦めない情報発信をしておりますが、今回は論文紹介は少なめになりました。
僕も含め、専門家の経験からくる主張というのはエビデンスレベルが低いとされていますから。
また、別の整形外科の先生は異なる経験や考え方をお持ちだったりします。その意味で、僕の経験に基づく考え方の場合は、その都度それを敢えてお伝えさせていただきました。
ただ、ここまで五十肩の患者さん、それも多くの重症な患者さんと向き合い、五十肩について調べて考え続けている整形外科医もなかなか他にいないだろうなという自負もあるので、自信を持って今回の内容をお届けしました。
参考になりましたら幸いです。
長くなりましたが、ここまでご覧いただきありがとうございます!
五十肩セルフチェックシート
冒頭でお伝えしたプレゼント「五十肩セルフチェックシート」はそのままチェックしていくことで、この長い動画の復習にもなるように設計しております。
受け取っていただくには、以下のURLをクリックしてください。
https://smc.wp-x.jp/wp-content/uploads/2022/11/frozen-shoulder-selfcheck-sheet.pdf
本日の一言

とりあえずセルフチェックシートで今日の内容を徹底活用してください。
🎁動画講座「寝たきりリスク TOP10セミナー」プレゼント

人生100年時代・・・寝たきりの可能性が高まってしまう「恐怖の習慣」をまとめた「寝たきりリスクTOP10セミナー」をプレゼント中です。詳細はこちらから▼
参考論文
(*1) Ronald L.Diercks et al. Journal of Shoulder and Elbow Surgery 2004 Gentle thawing of the frozen shoulder: A prospective study of supervised neglect versus intensive physical therapy in seventy-seven patients with frozen shoulder syndrome followed up for two years
(*2) J Shoulder Elbow Surg. 2016 Magnetic resonance imaging and short-term clinical results of severe frozen shoulder treated with manipulation under ultrasound-guided cervical nerve root block Hideyuki Sasanuma
(*3) Darby A Houck et al. Orthop J Sports Med. 2019 Outcomes of Arthroscopic Capsular Release in the Beach-Chair Versus Lateral Decubitus Position: A Systematic Review
(*4)D. A. Woods et al. The Bone & Joint Journal 2017. Recurrence of frozen shoulder after manipulation under anaesthetic (MUA)the results of repeating the MUA"
