
COVID-19での肺血栓塞栓についての文献まとめ
COVID-19では微小塞栓症に関連して肺血栓塞栓症が想定外に多いのでは? -Radiologyからの報告を元に (4月23日)|tetsuro.sekine|note
https://note.com/tetsuro_sekine/n/n43bd6778e1fe
について、もう少し調べてみました。
(基本的に1記事、1-2時間程度でザッと調べて書いています。誤字・脱字が多い点や解釈に誤りがる点もあり得ますので、原著に当たってください)
COVID-19の予後にD-dimerが強く相関するとのpaper
スターティングポイントとして、Lancetが3月11日に公開した論文をまず読みました。
Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study - The Lancet
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30566-3/fulltext
google scholarで既に865回引用されているバケモノ論文です。
(全然本件と別個になりますが、今後2-3年は呼吸器科雑紙のIFが跳ね上がると思います)
* 2つの施設から1月31日までの191例をinclude
* 54名が死亡とかなり死亡率が高く、biasがある。これについてはlimitationで重症化転送症例の存在、アンチウイルス薬の欠如、standard supportive therapyが不十分であった事、high-doseステロイド療法を用いた事が原因か、と記載あり。
* 91名が合併症持ち
* Multi-varianceでリスク因子は 高齢・SOFA score高値・D-dimer > 1㎍/ml
* シンプルな採血結果としては D-dimerが唯一のリスク因子 (1をカットオフラインとして OR 18.42[2.64-128.55])

D-dimerが上昇し出すのは病期の中盤くらいから(7-10日後くらい)
IL-6やフェリチンといった有名処や、循環器領域ではTrop-Tが話題にされてきている。
これらの採血マーカーも上昇はしてくるが、overlapがある程度、存在するのに対し、D-dimerはsurvivors vs. non-survivors間でoverlap少ない。

D-dimerについては、高サイトカインストームとウイルスの直接的な血管内皮損傷の2つのメカニズムが寄与している可能性が考察で触れられている。
(未読ですが、同様の報告が4月19日付けでも出ている様です。)
D‐dimer levels on admission to predict in‐hospital mortality in patients with Covid‐19 - Zhang - - Journal of Thrombosis and Haemostasis - Wiley Online Library
https://onlinelibrary.wiley.com/doi/abs/10.1111/jth.14859?fbclid=IwAR07eQ7aXS42YIpiNss7AyO1o0K6bLJECkybK-OfdkOqVOlS0X82lErxJyw
肺血栓塞栓症の論文について
1つ前のエントリを再掲しますが、上記に述べた様に、COVID-19ではIL-6のレベルの上昇と乖離して、先行したD-dimer上昇が見られる症例がある様で、全身炎症に伴う二次性の凝固能亢進とは別個の血管壁炎症に伴う凝固能以上が示唆される、と示唆されています。
Zhou and colleagues (11) showed that the increase in IL-6 was discrepant with the elevations in D-dimer; IL-6 levels appeared to increase only 13 days after disease onset, whereas D-dimer levels were already 10-fold increased by that time. This observation suggests that the very high D-dimer levels observed in COVID-19 patients are not only secondary to systemic inflammation, but also reflect true thrombotic disease, possibly induced by cellular activation that is triggered by the virus.
Diagnosis, Prevention, and Treatment of Thromboembolic Complications in COVID-19: Report of the National Institute for Public Health of the Netherlands | Radiology
https://pubs.rsna.org/doi/10.1148/radiol.2020201629
より引用
これに関連する致死的な合併症として、肺血栓塞栓症が推定されます。
----------
最初に報告されたのは、恐らく、3月16日にRadiologyの姉妹紙からで、肺塞栓症例の1例報告が出ています。
COVID-19 Complicated by Acute Pulmonary Embolism | Radiology: Cardiothoracic Imaging
https://pubs.rsna.org/doi/full/10.1148/ryct.2020200067

また、3月30日付けではEuropean Heart JournalからもPTE症例のcaseが出ています。(こちらは、かなりガッツリ詰まっています。見出しに用いた症例で写真です)
Acute pulmonary embolism and COVID-19 pneumonia: a random association? | European Heart Journal | Oxford Academic
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehaa254/5813284
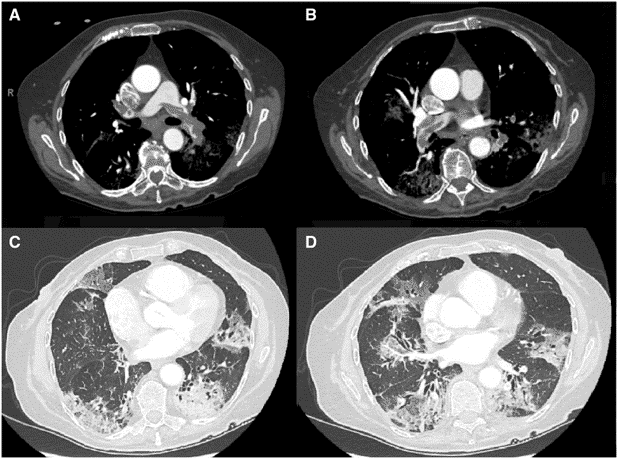
これを見た時には数多くあるrareな合併症の1つと考えていましたが、考えを改めつつあります。
もう少し症例数を集めて、4月23日付けで2報の報告が成されています。
順々にサマライズしました。
----------
Acute Pulmonary Embolism in COVID-19 Patients on CT Angiography and Relationship to D-Dimer Levels | Radiology
https://pubs.rsna.org/doi/10.1148/radiol.2020201561
* COVID-19患者に対して行われた1829CT scanの中から、胸部の造影CTを撮影した106名のCOVID-19患者をinclude
* 造影CTを撮影したindicationについては記載なし (PTE検索ないし他の理由と推察)
* 30%の症例でPTEが観察された。
* 大体、症状発現の10日前後でCTAが撮像されている
* D-dimerはPTE発症リスクと相関。しかし、overlap多い。

----------
Acute Pulmonary Embolism Associated with COVID-19 Pneumonia Detected by Pulmonary CT Angiography | Radiology
https://pubs.rsna.org/doi/10.1148/radiol.2020201544
* COVID-19陽性の2003症例、の内280例が入院、の内129例がCT撮影
* 重症例の100例がCT撮影 (workflowが良く分からないが、造影CTが標準プロトコルになっている?)
* 23%の症例でPTEあり
* CT撮影は大体、発症10日後程度
* CCU入室など、重症例でPTE発症が多い
* D-dimerは少数例しか採血されておらず解析なし。
----------
一応、Lancet Infectious Diseasesのpreprintもある様ですが、こちらは査読未なのでコメントなしです。
https://sfar.org/download/the-lancet-infectious-diseases-findings-of-acute-pulmonary-embolism-in-covid-19-patients/?wpdmdl=25489&refresh=5ea5ed29ed8a91587932457
https://sfar.org/download/the-lancet-infectious-diseases-findings-of-acute-pulmonary-embolism-in-covid-19-patients/?wpdmdl=25489&refresh=5ea5ed29ed8a91587932457
暫定的なconsensus
COVID-19のPTEが疑われれば、必要に応じて造影CTがなされるべき、というのは欧州放射線科学会とオランダのNational Institute of Public Healthからコメントが出されています。
後者はD-dimer高値症例における抗凝固療法の考慮まで踏み込んでいます。 (正直、Radiologyでは無く、総合内科誌に投稿されるべき内容であったと思います。)
なお、多臓器塞栓であれば、腎血管損傷も想定され、造影剤腎症リスクが考慮されるべきですが、この点についての考察は見受けられません。
また、臨床的にD-dimerを臨床経過と合わせて評価する事は必須となってくると思います。
(欧州放射線学会からの4月20日付けのdocument)
COVID-19 patients and the radiology department – advice from the European Society of Radiology (ESR) and the European Society of Thoracic Imaging (ESTI)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7170031/
pulmonary embolismが疑われた際には造影CTを施行すべき。 (造影剤腎症の考察は記載なし)

(オランダのNational Institute of Public Healthからのspecial report)
Diagnosis, Prevention, and Treatment of Thromboembolic Complications in COVID-19: Report of the National Institute for Public Health of the Netherlands | Radiology
https://pubs.rsna.org/doi/10.1148/radiol.2020201629
D-dimer高値例や急上昇例はCTAを考慮すべき。 (造影剤腎症の考察は記載なし)

未解決の問題
入院症例について
* 入院管理の症例において、PTEの真の合併症率はどの程度で、予後にどの程度寄与しているか?
* PTEが予後に寄与しているのであれば、適切なタイミングでPTE/DVT検索目的の造影CTが必要なworkflowがあり得るか?
* D-dimer, 造影CT, 治療 (抗凝固)をどの様に組み合わせるべきか?
* 微小塞栓+CT造影剤使用は造影剤腎症リスクも考慮すべきで、AKIに陥れば、こちらが予後規定因子になってしまう。どの様に検査の造影CT検査のthresholdを考えるべきか?
一般的なPTE検査前リスク評価はウイルス性肺炎症例には行い難く、臨床徴候も取りがたい。
偶発のPTE症例について
* PTE診断にて救急搬送された症例の内、すりガラス影が見られたら、COVID-19 PCR検査が必要か?(PTE症例においては、何かしら肺野変化を伴うので更にややこしい)
自宅待機例について
* COVID-19の突然死症例(下記参照)において、PTEがどの程度、寄与しているのか?
* 自宅安静の突然死の原因がPTEであるなら、弾性ストッキングの着用などを行う事でこれを予防出来るか?
* 致死的なPTEが生じていないとしても、DVT起因のmicroembolizationが寄与している可能性があるのであれば、弾性ストッキングの着用などを推奨する事に意義があるか? (但し、COVID-19におけるDVTがPTEと関連した事を示唆する論文すらなく、DVTとは無関係にPTEが生じている可能性もある)
軽症で自宅待機の男性死亡、埼玉 入院前に容体悪化、検査は陽性 | 共同通信
https://this.kiji.is/625684303342617697?c=113147194022725109)

この記事が気に入ったらサポートをしてみませんか?
