
精神科に関わる専門職におすすめ、現場の支援で役立つ基礎知識
精神疾患は国内の患者数が400万人を超えるとされ、いつ誰がかかってもおかしくない身近な疾患となりました。
治療が長期に及ぶことも多く、患者さんは症状と付き合いながら働いたり、生活を送るケースも少なくありません。症状や原因は複雑で多岐にわたるので、薬物療法や心理療法だけでなく、様々な支援制度やサービスも活用する必要があります。
ですが、精神科には多様な専門職が関わるため、「医療面には詳しいが、福祉制度に明るくない」「法律やサービスは説明できるが、患者さんとの関わり方に自信がない」など課題を感じている方もいらっしゃるようです。
翔泳社では、特に精神科領域で働き始めたばかりの方(医師、看護師、精神保健福祉士、臨床心理士・公認心理師、作業療法士、薬剤師、管理栄養士など)や学生の方に向けて、精神保健医療福祉の基本を網羅的に学べる『これならわかる〈スッキリ図解〉精神保健福祉制度のきほん』を発売中です。
本書では精神保健福祉法の基本、精神疾患や専門職の種類、入院・医療に関する制度、働く人のための精神保健福祉のほか、日常生活で活用できる支援制度について簡潔にまとめています。
今回は本書にどんな情報が載っているのか知っていただけるように、各章から1項目ずつを抜粋して紹介します。
精神保健医療福祉について全体的に知りたいとき、ぜひ本書を参考にしていただければ幸いです。
◆編著者について
編著者:二本柳覚
京都文教大学臨床心理学部臨床心理学科講師。修士(福祉マネジメント:日本福祉大学)。社会福祉士、精神保健福祉士。専門は障害者福祉(特に精神保健福祉)、社会福祉専門職教育。
著者:石井佳葉
就実大学教育学部教育心理学科助教。修士(教育学:京都大学)。専門は臨床心理学、心理アセスメント(ロールシャッハ法)。公認心理師、臨床心理士。
著者:茂本由紀
京都文教大学臨床心理学部臨床心理学科講師。博士(心理学:同志社大学)。専門は認知行動療法、関係フレーム理論。公認心理師、臨床心理士。
第1章 精神保健福祉法の基本
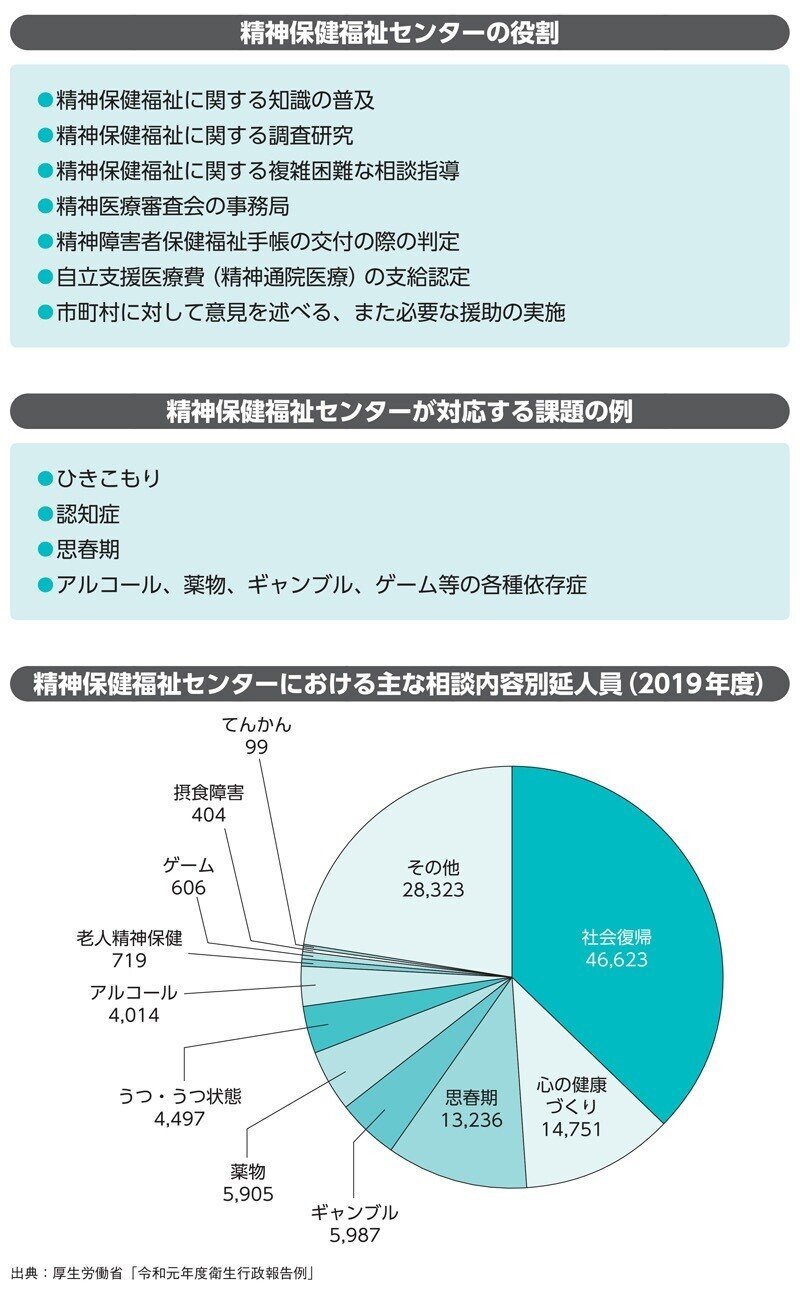
都道府県における精神保健福祉の中核機関
精神保健福祉センターって?
精神保健福祉センターは、都道府県及び政令指定都市に設置される、精神保健福祉に関する技術的中核機関です。もともとは、精神衛生法時代に精神衛
生センターとして設置され、精神保健法への改正時に精神保健センターに、その後、現在の名称となりました。「こころの健康センター」や「こころの健康増進センター」など、自治体によって呼び方は様々です。
その主な役割は、市町村等に対する技術指導や、複雑困難なケースに対する支援、精神保健福祉に関する調査研究、精神医療審査会の審査に関する事務など、多岐にわたります。
また、場所によっては、デイケアを実施しているところもあります。一般的な精神科で行われているようなものだけでなく、リワークプログラムや一定の疾患に特化したものなど、民間では実施しにくい、精神保健福祉センターならではのデイケアが行われている場合もあります。
住みやすい地域にするために
なお、私たちにとってより身近な存在としては、保健所があります。保健所は地域保健対策の広域的・専門的・技術的推進のための拠点であり、精神保健の第一線機関です。例えば、地域住民の精神保健に関わる取り組みや、精神障害者、家族等に対する精神保健福祉相談、精神障害者の社会復帰に向けた支援、各種研修の実施、当事者団体の支援など、地域精神保健において欠かせない機関となっています。
近年、精神障害者の地域移行が強く求められるようになりました。一方で、その受け皿となる地域の状況は、精神障害に対する理解を含めて十分とはいえません。また、近年では災害による精神保健、ゲーム・ネット依存といった新しい問題も出てきています。
そのような中で、精神保健福祉センターと保健所が、市町村と連携をとり、地域の実情に合わせた支援を展開することで、誰にとっても住みやすい地域づくりに取り組んでいけるといえるでしょう。
第2章 精神科の対象とは?
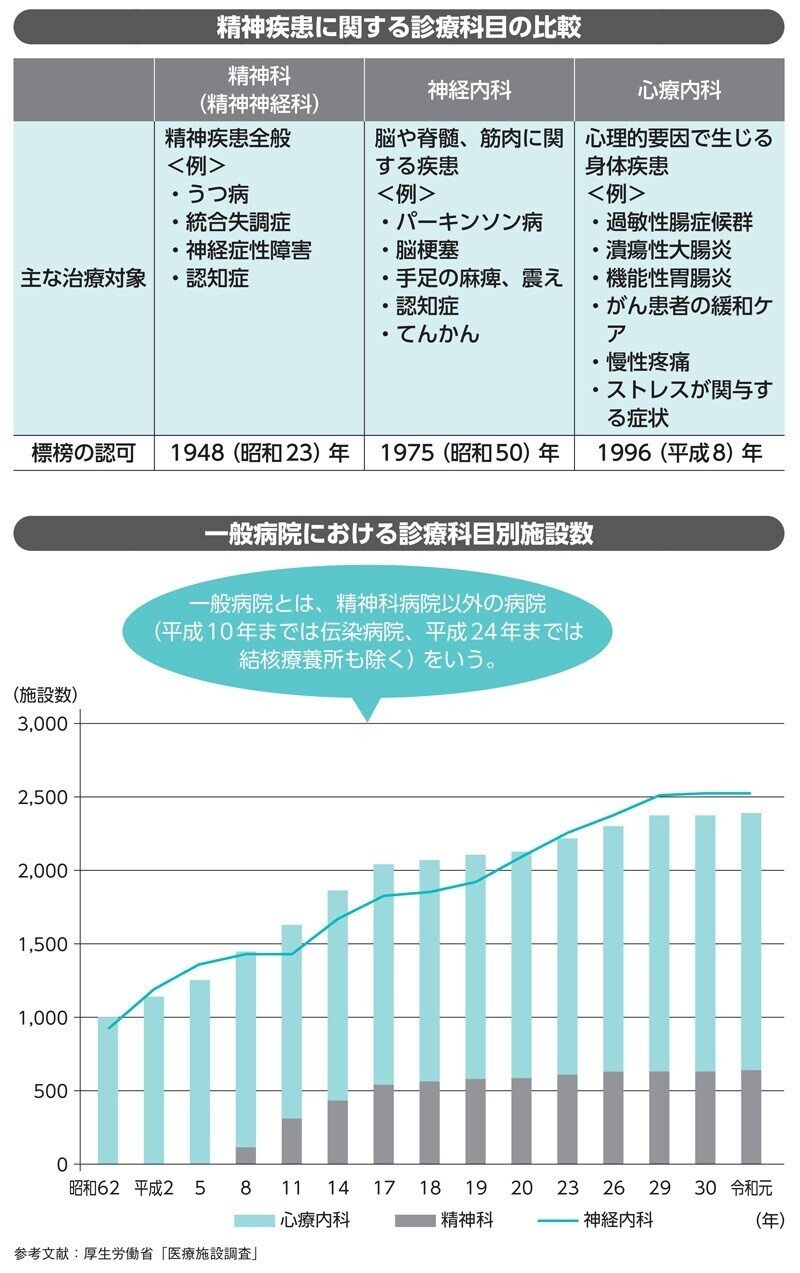
精神科と神経内科、心療内科はどう違う?
「心の病」の症状は様々
心の不調は、行動面、心理面、身体面に現れるため、それぞれの症状に対応する形で診療科目が分かれています。
精神科(精神神経科)はその名の通り、「精神」に関わるため、最も門戸の広い診療科だといえます。精神病圏、認知症、うつ病、適応障害など様々な治療に対応しています。
神経内科は、「神経」すなわち脳の機能、脊髄や筋肉の病気に特化しています。精神疾患の中でも、脳の器質的問題に原因のあるてんかんや認知症の治療に関わります。
心療内科は、心に関連する「内科」です。そのため、心理的な要因で身体の症状(胃潰瘍、不眠など)を訴える患者さんを中心に、幅広く診ることが多いようです。
得意とする治療分野は異なりますが、心理的な問題を視野に入れた治療が提供されるという点で共通しているといえます。
受診してもらうことが優先
最近では、駅前で精神科や心療内科を見かけることも多くなりました。しかし過去には、精神科は山奥に開業されることが多く、世間一般の生活から切り離されている側面がありました。
こうした風潮が影響して、医療的なケアを希望していても、「精神科」と聞くと身構えてしまう人が多いのも事実です。また、自身の不調について、心の問題」として受け入れることが難しい患者さんもいます。
こうした場合には、心療内科の受診を勧めることがあります。精神科受診のハードルを下げる狙いもあり、心療内科は1996年に標榜が認められました。心と身体はつながっているため、十分な睡眠やバランスのよい食事なども「心の病」からの回復には重要な目標となります。心療内科を受診した後に、より脳の神経系に詳しい医師の話を聴いてみたい、異なる精神薬を試してみたい、など患者さんのニーズが明確になることもあります。
何よりも、まずは早期に専門的治療につながることが重要なのです。
第3章 精神科に勤務する専門職
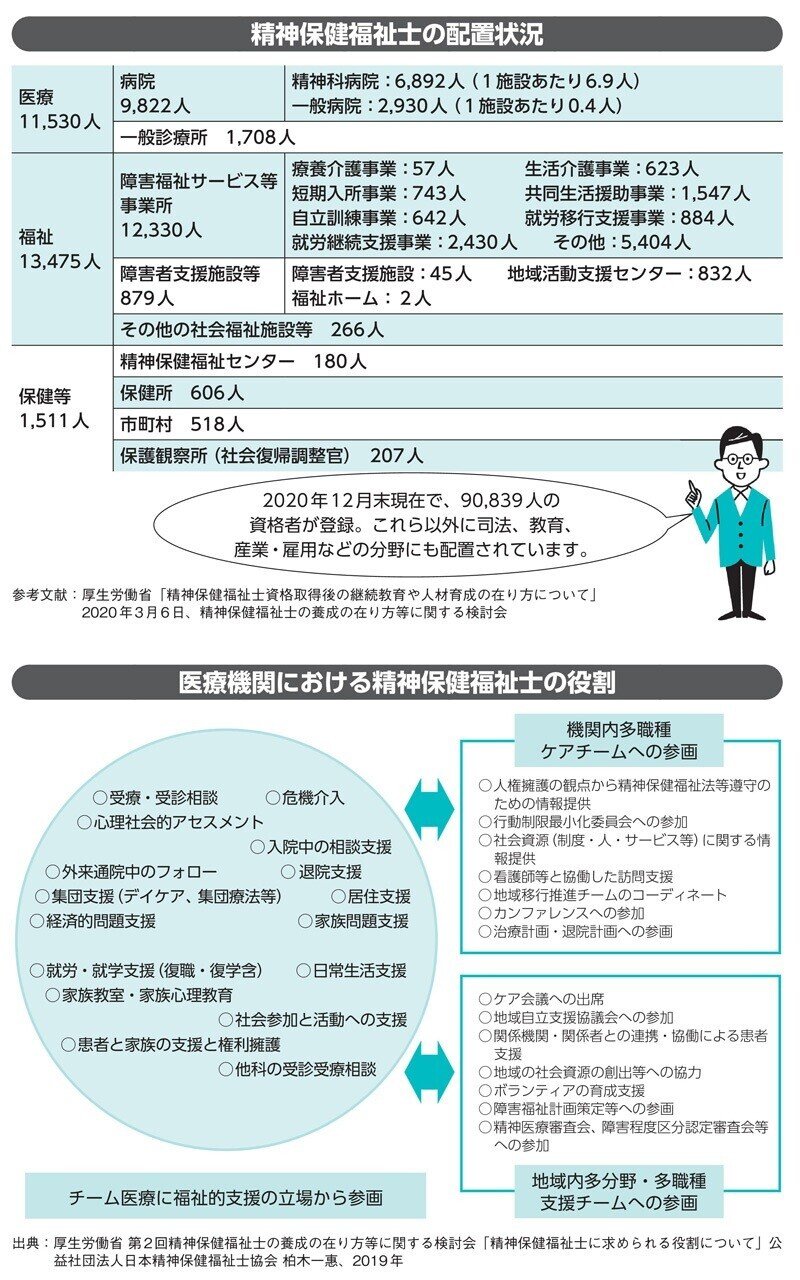
精神科医療と社会のパイプ役「精神保健福祉」
幅広い専門知識
精神保健福祉士(PSW)は、精神保健福祉士法(1997年)によって定められた国家資格であり、その名の通り、精神保健及び福祉に関して専門的に関わるのが主な仕事です。具体的にいえば、PSWは患者さんが精神障害の医療を受け、社会復帰することをサポートする役割を担っています。
同法の制定以前から、精神科病院では患者さんの退院とその後の生活に関する相談業務を担う「精神科ソーシャルワーカー」が活躍していました。精神保健をめぐる社会の変化に伴い、生物・心理・社会に関する専門的知識を修めた人材が求められるようになったといえます。さらに、養成カリキュラムの見直しが行われるなど、資格取得後の継続的な人材育成について検討が重ねられています。
医療と日々の生活をつなぐ
患者さんが安心して生活を送るためには専門的治療が欠かせません。しかし、精神疾患の患者さんの中には、治療からドロップアウトしてしまう人も珍しくないのです。
例えば、医療費や生活費など経済的な問題を抱えている場合には、障害年金や自立支援などの公的支援制度を紹介することになります。また、外出に抵抗のある患者さんの場合には、PSWが自宅を訪問して様子をうかがったり、近所を一緒に出歩いたりすることもあります。なお、これは治療行為ではなく、治療につなげるための大切なきっかけ作りといえます。
患者さんの多くは、精神障害の治療を受けながら、就労など社会復帰を目指します。PSWは、患者さんの状態に応じて、人との交流を持つ場や、仕事上のスキルを身につける場につないでいきます。
特に、精神科のPSWには、患者さん本人や家族、就労移行支援、就労継続支援機関などから、様々な相談が寄せられます。医療機関の外の声を聴き、患者さん目線で生活や入院、公的支援制度を調整する重要な役割を担っているのだといえるでしょう。
第4章 精神疾患の治療法
思考を受け入れ自分らしい人生を送るために
認知行動療法での治療
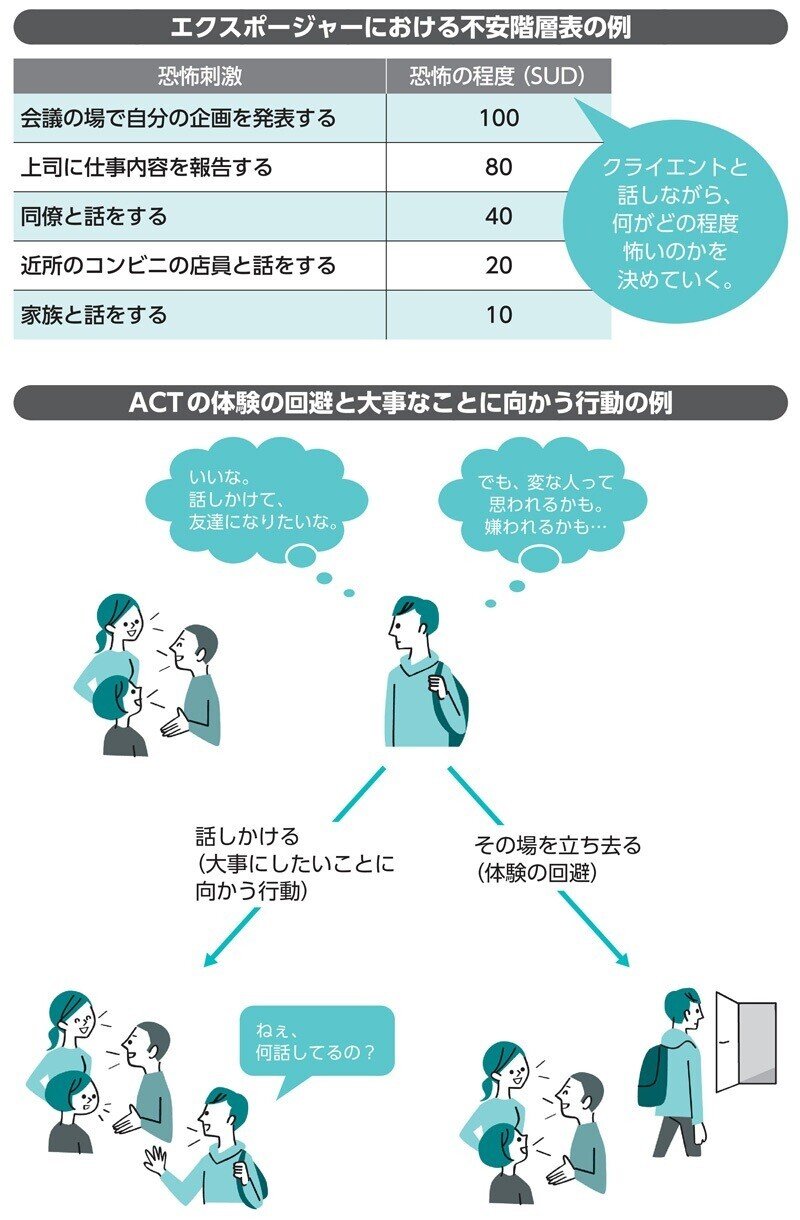
認知行動療法は、自身の思考や感情と付き合いつつ、自分の送りたい人生を送ることを支援する心理療法です。認知行動療法は、行動療法から始まり、認知療法や応用行動分析を経て、マインドフルネスを取り入れたものが現在のかたちになります。ここでは、代表的な行動療法と第3世代の認知行動療法について紹介します。
代表的な行動療法として、主にパニック障害の治療に用いられるエクスポージャーと、強迫性障害の治療に用いられる暴露反応妨害法があります。どちらも恐怖の対象である刺激に触れさせ続けるという介入法で、とても治療効果が高い方法です。
エクスポージャーについて簡単に紹介しましょう。まず、左表のように恐怖刺激と恐怖の程度を明確にする不安階層表を作成します。そして、恐怖の程度が弱い刺激から挑戦していき、一つずつ克服します。
第3世代の認知行動療法にはいくつか種類がありますが、今回はアクセプタンス&コミットメント・セラピー(ACT)について紹介します。ACTは、変えられない思考や感情は受け入れて、人生で大事にしたいと考えていることを大事にできるよう行動していくことを支援します。
人生で大切にしたいことのために行動する際に生まれる恐怖などの思考や感情を避ける行動を「体験の回避」と呼び、ACTではこれを問題とします。ACTの介入では、体験の回避を引き起こす思考を、思考のまま受け入れる練習をします。そして、クライエントが人生で大切にしたいことを明確化し、それに向けて行動することを促します。
健康保険適用の心理療法
認知行動療法の最大の特徴は、国内で唯一、健康保険が適用される心理療法であるという点です。通常、心理療法は50分1万円前後の料金がかかります。しかし、保険適用となれば、3割負担なら3000円程度、自立支援医療(精神通院医療)を使う場合は1割負担となり、1000円程度で受けることができます。
第5章 入院・医療制度の実際
再発を防ぎ社会生活を続けるための継続的ケア
自宅を訪問して支援
精神科では、入院が長期化せず、できるだけ早期に退院できるように治療計画が立てられています。しかし、ただ単純に退院させればよいわけではありません。退院後またすぐに入院するといった、「回転ドア現象」を防がなければなりません。
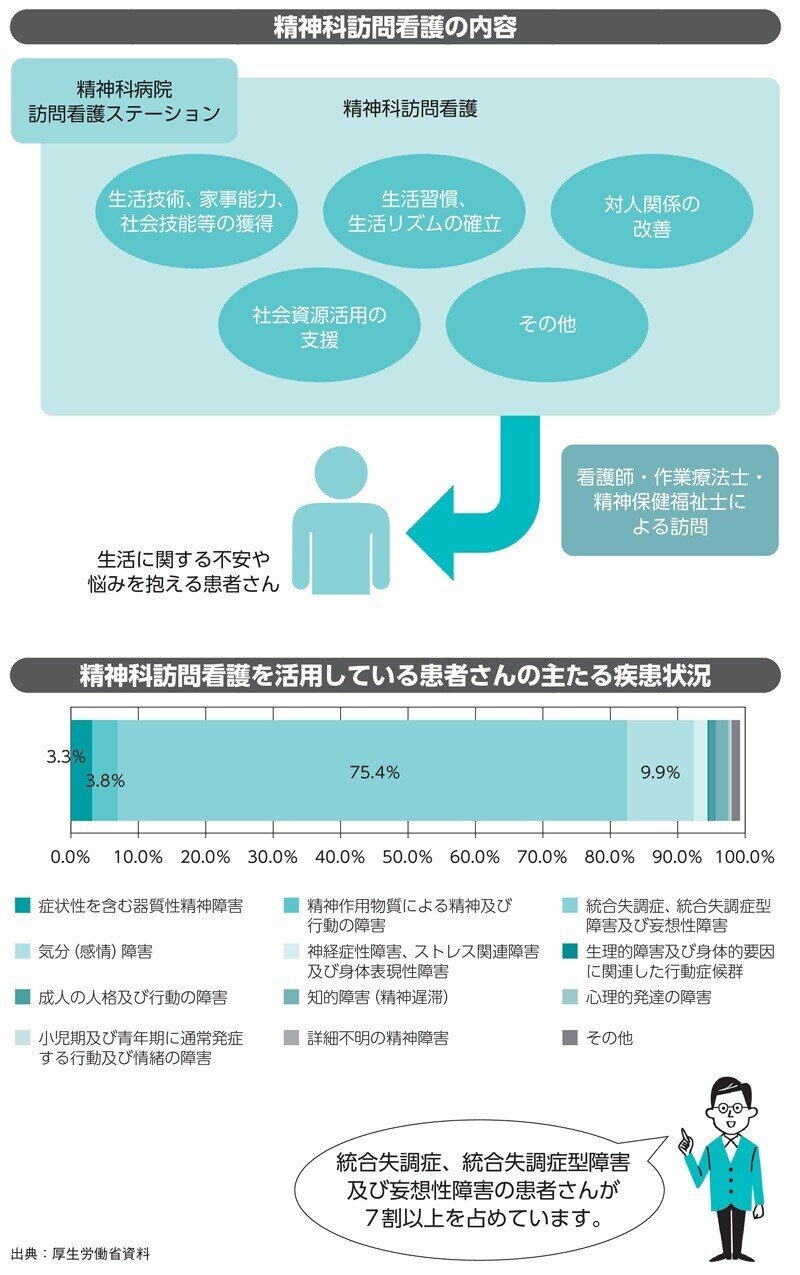
そのための手段の一つとして、例えばデイケアがありますが、その他にも、地域生活を続けていくための支援として、精神科訪問看護があります。
精神科訪問看護は、退院後の生活に何らかの困難が想定される患者さんや、症状が不安定、再発・再入院を繰り返している人などを対象に、定期的に自宅を訪問し、支援を行うものとなっています。
身体看護だけが訪問看護ではない
訪問看護自体は精神科に限らず、在宅医療や支援が必要な人に対して行われているものです。しかし、精神科訪問看護では、身体的な看護が必要なケースは少なく、精神症状のモニタリングの他、服薬指導、清潔指導、買い物などの生活支援、家族間トラブルに対する支援などを行います。そのため、看護師のみならず、作業療法士や精神保健福祉士も訪問を行えることになっており、患者さんの状況に合わせて、どの専門職が行うのが適切かを考えることになります。
患者さんを理解することが大切
訪問看護では、入院治療では決して見ることができなかった、患者さんの「地域での姿」を見ることができます。どのようなところに住んでいるのか、どのような生活をされているのか、同じ病気であったとしても、地域での姿はみな異なります。
訪問看護では、画一的な指導ではなく、その人の地域での生活を大切にしながら、その人らしく暮らしていくためにはどのような支援が必要なのかを考え、長い目を持って関わっていくことが必要です。地道な関わりが、結果として症状の悪化を防ぎ、再入院を防止することにもつながります。
第6章 働く人のための精神保健福祉
自身のメンタルヘルスの状況がわかる
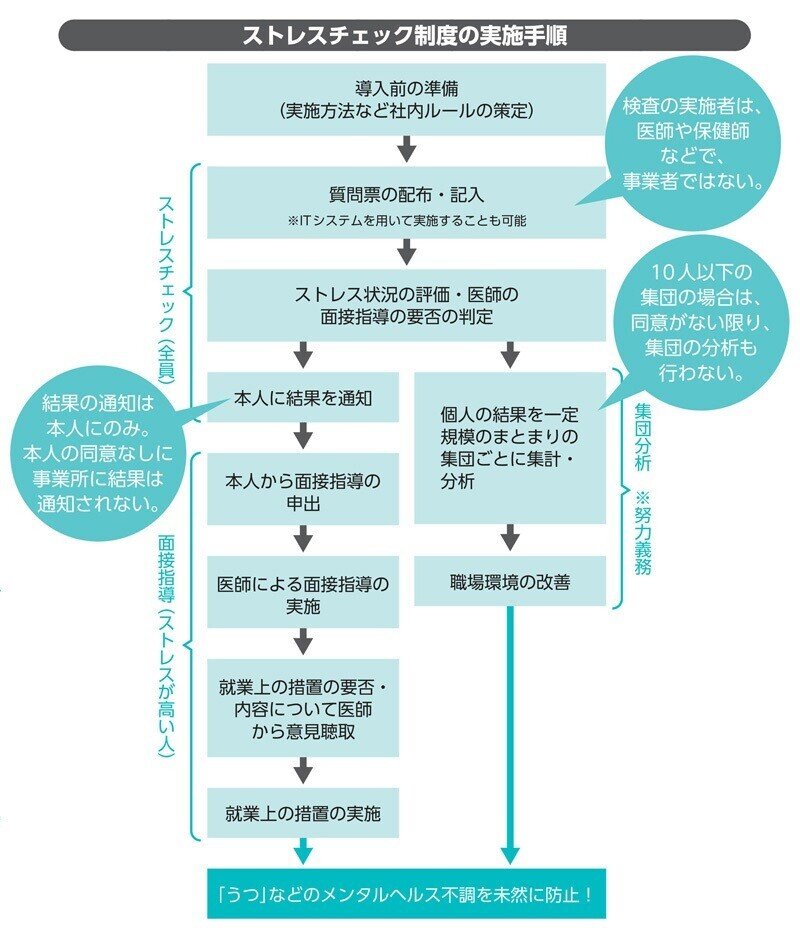
ストレスチェックって何?
2015年12月よりストレスチェック制度が義務化されました。ストレスチェック制度は、労働安全衛生法に規定されており、労働者の心理的な負担の程度を把握するために実施され、検査結果は本人に通達されます。
検査の結果、心理的負担が大きく、本人が希望する場合、医師との面談を受けさせることが義務づけられています。また、医師との面接の結果、就業場所の変更や労働時間の短縮が必要であるとされた場合には、それらの措置をとることも義務づけられています。
チェックリストの実施
労働者が50人以上の事業所では、1年以内に1回、チェックリストを用いた検査を実施することが、労働安全衛生規則に規定されています。対象となるのは正規職員だけでなく、パートタイム労働者や派遣労働者も含まれます。
労働安全衛生法では、ストレスチェックの未実施に対する罰則は規定されていませんが、労働基準監督署への結果報告を怠ると罰金が科されることが規定されています。
検査結果の秘密保持
検査結果の秘密保持についても、労働安全衛生法で規定されています。検査を実施する者は、医師、保健師、研修を受けた歯科医師、看護師、精神保健福祉士や公認心理師と規定され、事業者が実施者になることはできません。
さらに、検査を受けた労働者の同意を得ずに、検査結果を事業者に提供してはならない、面接を申し出たことを理由に当該労働者に対して不利益な扱いをしてはならないとも規定されています。そのため、面接を希望しても、不当な扱いを受けることはありません。
ただし、職場環境の改善のため、集団としての結果の分析は行われる可能性があります。個人としての点数は会社側に報告されませんが、特定の集団(例:○○部署)ごとの結果分析は努力義務となっているためです。
第7章 日常生活で活用できる支援制度
「また働きたい」と思った時に受けられる支援は?
働くことは生きがいでもある
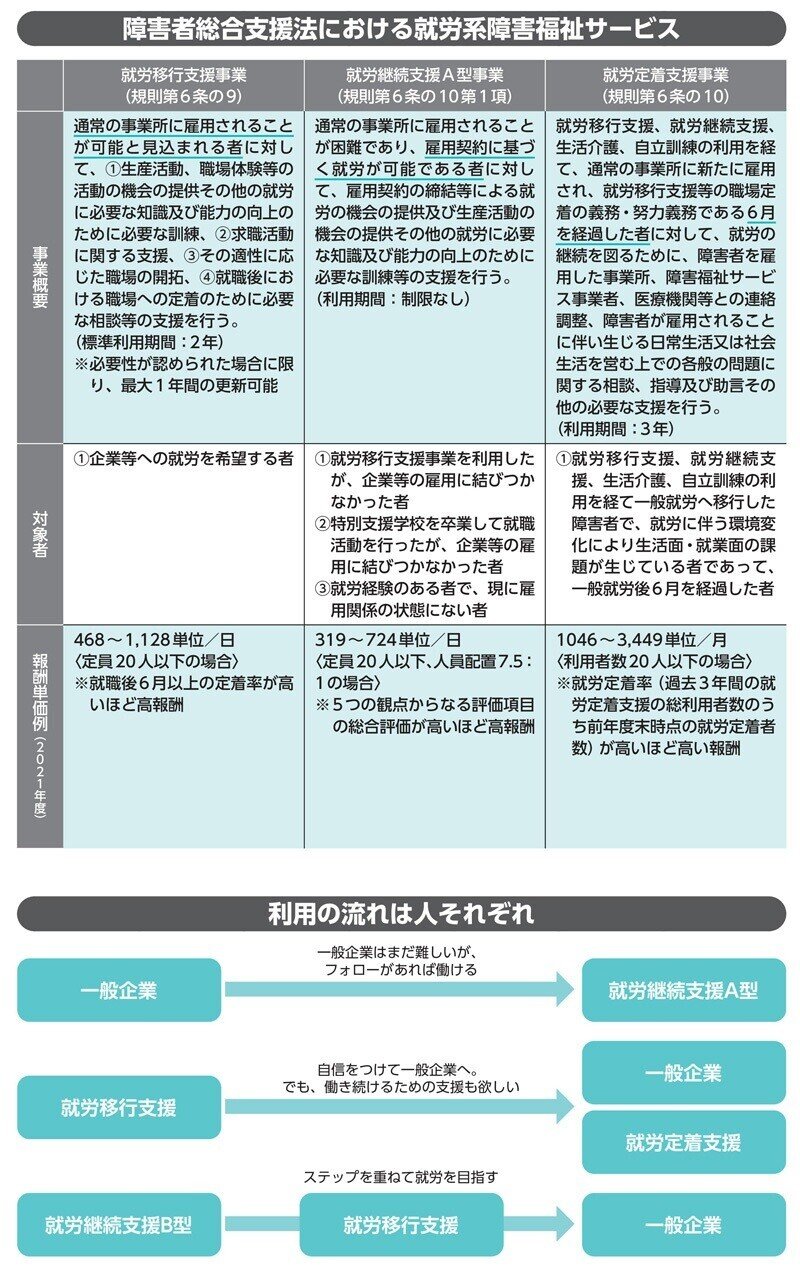
症状が落ち着くにつれ、「仕事をしたい」と思い始める人も増えてきます。仕事はストレスにもなりますが、一方で生きがいとして大切なものでもあり、障害者総合支援法でも働きだすための支援制度が整備されています。主に、一般企業などで働くための訓練を行う「就労移行支援」、支援者が見守る中で働くことができる「就労継続支援Ā型」、働き続けられるための支援を行う「就労定着支援」があります。
一般企業を目指す場合には
就労移行支援は、一般企業で働くことを希望する人に対して、身だしなみや社会で必要なマナーなどの就職にあたって必要な知識、パソコン操作など業務上で必要となる技術、就労に対する不安や悩みについての相談などを行います。実際に就職できた後も、一定期間フォローアップを行います。
ただし、就職支援で重要なのは就職させることではなく、就職後に継続して働けるようサポートすることです。
職場環境にうまく適応できない、業務上のスキルには問題がなくても、急な収入の増加や生活リズムの変化によって、仕事以外の課題が生じ、結果として就労を継続できなくなってしまうこともしばしばです。そういった問題に対する支援を行うのが就労定着支援です。
雇用契約を結ぶ施設
就労継続支援A型は、一般企業で働くことは難しいものの、一定の能力があり就労に対する意欲がある人に対して提供されるものです。同じ「就労継続支援」の名がつくB型との大きな違いは、雇用契約を結び、最低賃金が保障される仕事である点です。
そのため、一定の就業能力は求められますが、A型で働き続けることも可能ですし、A型をステップに一般就労を目指すこともできます。A型が取り扱う業務は施設ごとで異なるので、見学などを行い、勤務条件を十分確認した上で契約することが大切です。
よろしければスキやシェア、フォローをお願いします。これからもぜひ「翔泳社の福祉の本」をチェックしてください!
