
肩関節周囲炎、腱板断裂を診る上で必要な知識③筋、腱板断裂
小円筋 Teres minor
棘下筋の下に位置し、肩甲骨背側外側縁から起始し上腕骨大結節の後下部に停止する。筋線維束の走行をよく観察すると小円筋は上部筋束と下部筋束に分かれる。
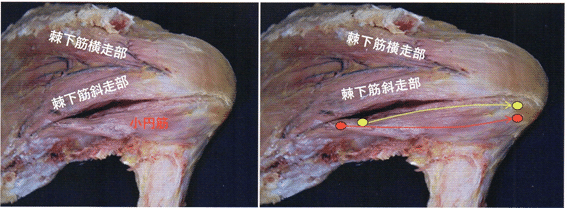
上部は肩甲骨外側縁下方から起始し上腕骨大結節下部に停止、下部は棘下筋との間にある腱性の強い筋膜組織(上腕骨に近づくにつれその筋膜は薄くなり消失する)から起こり上腕骨外科頚に付着する。
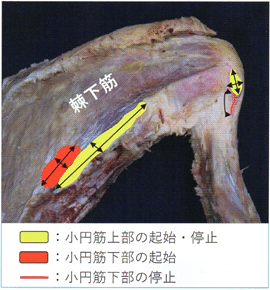
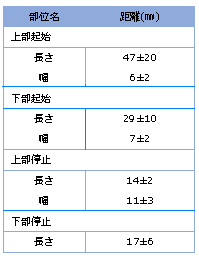
上部の起始は細長く上腕骨停止部は楕円形、下部の起始は楕円形で大結節下方の線状部に停止する。従来、小円筋は大結節の3時から5時の三角形部に付着すると記載されていたが、かなり異なる起始・停止である。さらに上部は羽状筋、下部は紡錘状筋であり、かつ捻じれ構造になっている。筋断面を顕微鏡で観察すると上部の筋内腱は下部より大きく、筋断面積は下部が上部より大きい。しかも上部と下部はそれぞれ異なる腋窩神経の枝で支配される。
同一断面積であれば、羽状筋は紡錘状筋より筋出力が大きい。上肢を90°以上挙上すると下部の停止は上部より遠くなり、しかも捻じれ筋であるので大胸筋と同様に挙上とともに挙上とともに筋の捻じれは減少し直線的になる。これらの特徴から、羽状筋で大きな筋内腱を有する上部は主に外旋出力に関係し、紡錘状筋であり断面積が大きい下部は90°以上挙上した際、上腕骨頭を下方に牽引し安定させる役割があると推測される。
上肢の自動屈曲、外転運動は最大等尺性収縮の約10~35%の筋活動であり、屈曲と外転でその筋活動様式は異なる。1st、2nd、3rdでの外旋における小円筋の筋活動はそれぞれ32%、40%、25%である。
健常者腱板筋の生理学的断面積とレバーアームから各筋の出力(%)を計算すると、肩甲下筋は腱板筋筋力全体の53%、棘下筋22%、棘上筋14%、小円筋10%であり、肩甲下筋と他の3筋の合計がほぼ等しい。他の研究結果でも小円筋の筋出力は腱板筋全体の8%であり、ほぼ前述の結果と同様である。肩甲上神経をブロックし棘上筋と棘下筋を麻痺させると、外転筋力は75%、外旋筋力は80%低下した。すなわち小円筋の外旋出力は全体の20%程度である。棘下筋と小円筋は肩関節外旋筋であるが、外転60°以上になると棘下筋は十分な外旋レバーアームを有しないため、小円筋が主な外旋筋として働く。以上から小円筋は肩関節の求心位を保つとともに挙上位の外旋筋として機能する。
浜田らは10名の健常者(男性10名、平均年齢22歳)の利き手側小円筋に超音波下で針電極を刺入し、屈曲、外転、1st外旋、2nd外旋、3rd外旋の針筋電図を記録し、%筋電図積分値で比較した。屈曲と外転とで小円筋は明らかに異なる筋活動様式であり、屈曲60~135°で最大筋活動を示すが、外転では挙上角度が増すにつれ筋活動量は大きく120~135°で最大筋活動量を記録した。3種類の外旋の筋活動様式は同じあり、外旋角度が増すにつれて筋活動量は大きかった。この結果から小円筋は前述の5運動において初期から小円筋は活動しており、先行研究と同一の結果であった。
浜田らの研究から小円筋の評価法として、2nd外旋60~75°の筋力計測が最適であるという結論を得た。これまでに報告された小円筋の評価テストhornblower’s sign、drop sign、Patte test、external rotation lag signなどがある。hornblower’s signとは、口に両手を伸ばすよう指示すると、通常肘を屈曲し前腕と手を下から口を近づけるが、肩関節を外転・内旋し、肘関節を屈曲させ前腕と手を上から口に近づける肢位を言う。棘上筋と小円筋の筋委縮または脂肪変性の進行例で同signが観察される。Drop signは肘90°屈曲で肩甲骨面挙上90°最大外旋位を保持できなければ陽性である。Patte testは肘90°屈曲で肩甲骨面挙上90°の内外旋中間位からの外旋筋力を評価し低下していれば陽性である。External rotation lag signは肘屈曲90°で肩関節の肩甲骨面挙上20°、最大外旋位で保持する。患者にこの肢位を保持するよう指示し、検者が被験者の手を放すと40°以上内旋すれば陽性である。External rotation lag signは他の2テストより感度、特異度ともに高く、小円筋機能を評価する方法として優れている。肩関節を90°外転し、90°外旋することは健常者には容易であるが、腱板広範囲断裂の患者にとって上記の肢位を取れないので肩甲骨面挙上位での外旋が評価法として適している。

hornblower’s sign

drop sign

Patte test
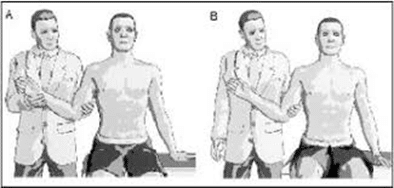
external rotation lag sign
上腕三頭筋長頭 Triceps brachii long head
上腕三頭筋長頭の起始は、肩甲骨の関節下結節とされている。しかし、上腕三頭筋長頭は関節下結節だけではなく、肩甲骨外側縁の背側面からも起始しているという報告もある。また、上腕三頭筋長頭は後下方肩関節包にも起始を有し、上腕骨頭の下方への偏位を防ぎ、上腕骨頭を支える役割を果たしていると考えられている。
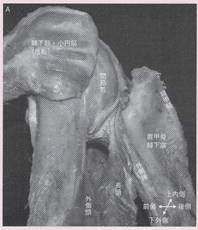
関節下関節の周囲から起始した上腕三頭筋長頭は、大円筋の背側を乗り越えるような走行を呈して、上腕三頭筋外側頭と合する。
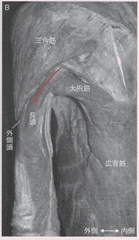
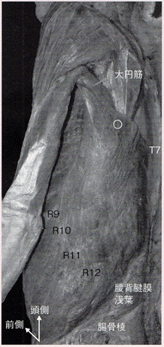
大円筋 Teres major
肩甲骨の下角から小結節および小結節稜に走る平たい筋で、抵抗しながら後挙内転するとよくみられる。
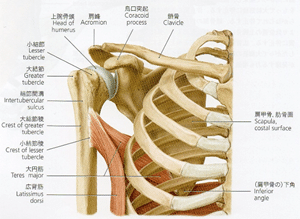
錐状の線維をもち、広背筋とよく似ている。大円筋と広背筋は下角より遠位の走行はほぼ一致しているため、十分な鑑別が必要である。肩関節の後方には内側腋窩隙と外側腋窩隙とよばれる2つの通路がある。内側腋窩隙は大円筋・小円筋・上腕三頭筋長頭により形成される三角で、ここを肩甲回旋動脈・静脈が通過する。外側腋窩隙は大円筋・小円筋・上腕三頭筋長頭および上腕骨縁により形成される四角で、ここを腋窩神経と後上腕回旋動脈・静脈が通過する。外側腋窩隙はquadrilateral spaceとも呼ばれる。
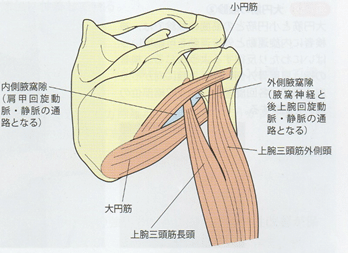
大円筋は腋窩神経と橈骨神経の間をくぐり抜けているのは特徴的である。また大円筋と小円筋の間を上腕三頭筋長頭が通っている。
棘上筋・棘下筋の大結節停止部
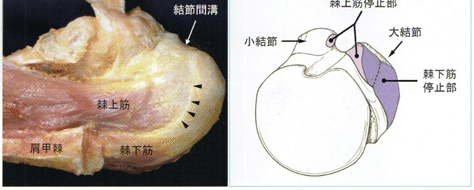
望月らは棘上筋と棘下筋の大結節停止部が明確に区別できるかどうかを判断すべく、東京医科歯科大学解剖実習用屍体を用いて腱板停止部の詳細な解剖を行った。肩峰を切除し、SABを取り除いたのち、肩関節を上面からみると大結節の腱板停止部には烏口上腕靱帯(coraco-humeral ligament:CHL)が幅広く覆っているため、この時点においては棘上筋と棘下筋の境界ははっきりしない。しかしながらCHLを丁寧に除去すると、棘下筋の前縁が隆起し、その隆起部が大結節の前端にまで達しているのが観察できた。続いて望月らは棘上筋および棘下筋から筋線維を取り除き、各々の腱の走行と停止部を確認した。すると棘上筋および棘下筋とも前方に存在する長く暑い腱性部と、後方の短く薄い腱性部から構成されていた。すなわち棘下筋の前方の腱性部は長く厚みがあるため、その前縁を線維方向に沿って追っていくと、棘上筋後方の薄い腱性部との分離が可能であった。CHLに関してEdelsonらが報告しているが、腱性の結合組織であるため、棘上筋や棘下筋の腱性部から除去するのは困難な手法ではない。
以上の方法で、棘上筋を上腕骨大結節部から剥離すると、棘下筋の停止部は大結節上面の前外側にまで到達しており、従来考えられていたより大結節を広く覆っていることが分かった。一方で、棘上筋は大結節上面の前内側に停止するのみであった。また22%の解剖体において、棘上筋は小結節にも到達しているのが観察された。
棘下筋 Infraspinatus:ISP
ISPは、肩甲棘、棘下窩、棘下筋膜の内面から起始する。
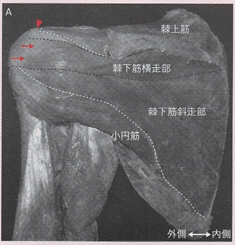
肩甲棘下面を起始する横走線維と肩甲棘下窩を起始とする斜走線維から構成される。棘下筋の腱性部はほとんどが斜走線維由来であり、横走線維に連続する腱性部は薄い膜状を呈しており、斜走線維から連続する腱性部上に停止する形態をとっていた。
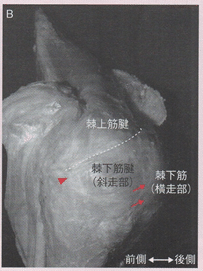
肩関節屈曲0°、屈曲90°、外転90°、伸展位で肩関節外旋に対して徒手抵抗を加えたとき、いずれの肢位においても斜走線維は横走線維よりも顕著な筋活動を呈し、なかでも斜走線維が作用しやすい肢位は肩関節屈曲90°での外旋であったと報告されている。
棘上筋Supraspinatus:SSP
SSPは、棘上窩と棘上窩筋膜の内面から起始する。
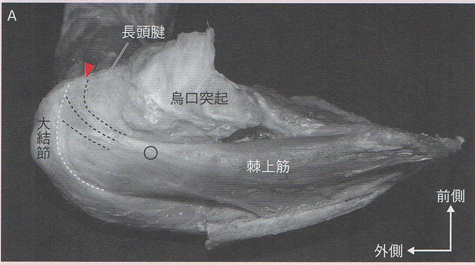
SSPの最前縁には強い腱性部が存在し、棘上窩ならびに肩甲棘の上面に起始する筋線維の多くはこの腱に合する。この腱に集まる筋束は、三角筋中部と同様に、肩関節を内転させたときに伸張が求められる部分であると思われる。
停止腱は大結節の上部に停止するとされていたが。望月らは、SSPの停止腱が停止部付近で方向を前方へ転じて、大結節の前内側に停止していることを明らかにした。
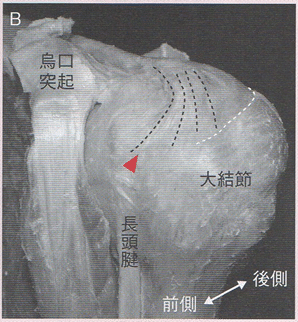
肩甲下筋 Subscapularis
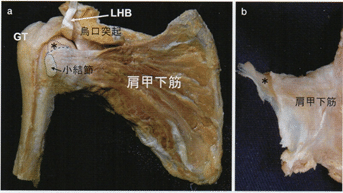
肩甲下筋の停止部は、最外側では小結節前方突出部から尾側へ約4㎝を占めるが、停止領域は尾側に向かうほど狭くなる。その上方2/3が腱性、下方1/3が筋性に上腕骨へ付着している。肩甲下筋腱の最頭側部停止部は小結節の上面にあり、さらに上方へ薄い腱性組織(a tendinous slip:望月らは「舌部」と仮称している)が伸び出して上腕骨頭窩(fovea capitis of the humerus)に付着している。結節間溝はLHBの導通路であるが、肩甲下筋腱最頭側停止部が小結節に続く腱性の内側壁となり、舌部がLHB滑走床を形成することで、LHB導通路は結節間溝からさらに上方へ延長されるようになっている。
肩甲下筋の停止部は頭尾方向に長いが、なかでも小結節上面に停止する最頭側停止部が最も重要である。複数の肩甲下筋腱内腱が腱性停止部のより頭側寄りに集束して停止しており、小結節の上から押さえ込むことに多くの筋ボリュームが費やされていることが示唆される。したがって、棘上筋・棘下筋の断裂規模で想定される以上に肩甲下筋断裂が骨頭を上方化させている可能性はあると思われる。
また、肩甲下筋腱最頭側停止部は、上関節上腕靱帯/舌部複合体を下支えし、さらにLHBが大きく方向を変える箇所でLHB導通路の内側壁を構成している。肩甲下筋最頭側停止部はLHB内側脱臼を防ぐ鍵となる構造であると言える。
腱板断裂の疫学、病態
腱板は、棘上筋腱・棘下筋腱・小円筋腱・肩甲下筋腱により構成され、肩関節の回旋運動に作用することから、回旋筋腱板とも呼ばれている。腱板のうち、肩甲下筋腱と小円筋腱は独立して存在するのに対して、棘上筋腱と棘下筋腱はお互いに密着してシート状の形態を呈する。
腱板の機能は、肩甲骨に幅広く起始する腱板筋群の収縮力(力源)を大・小結節に伝達し、骨頭の求心位を保つことである。肩関節の外転運動は腱板が支点を形成し、三角筋が回転モーメントを作用させることで遂行できる。このように2つ以上の筋が同時に作用して、1つの運動を遂行することを「フォースカップル(force couple)」と呼ぶ。
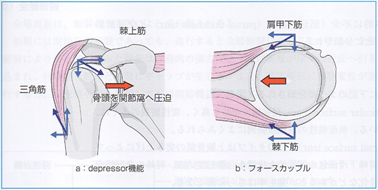
一方、腱板の機能が破綻すると、骨頭を求心位に保つことが困難となり肩峰下インピンジメントなどの肩関節障害を引き起こす。
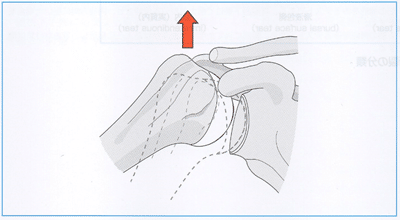
また、腱板は加齢変性に伴い組織強度が低下することで、腱板断裂の発生率が高くなる。小さな断裂を含めると、50歳代以上では半数以上が腱板断裂を伴うとされている。腱板断裂の発生には。「仕事で重いものを持つ」「肩を打撲する」などをきっかけに断裂するケース(外傷性断裂)と、日常生活の動作の中で自然に断裂するケース(非外傷性断裂)とがある。
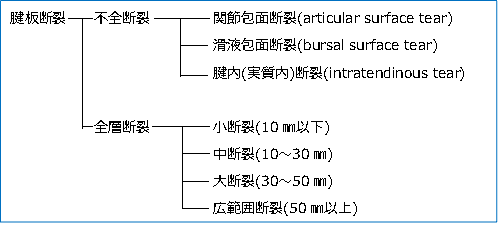
腱板断裂は。基本的に不全(部分)断裂(partial-thickness tear)と全層断裂(full-thickness tear)とに分類される。
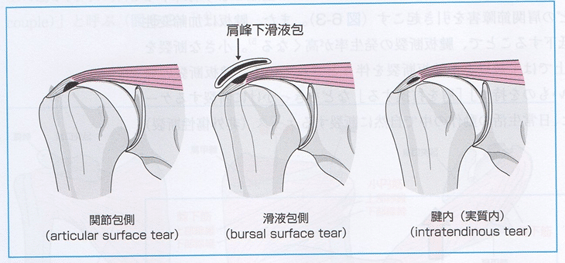
1)不全断裂(partial-thickness tear)
不全断裂は臨床的に下記の3つに分類される。
関節包面断裂(articular surface tear):発症頻度が最も高く、変性断裂の多くは、このタイプとされている。無症候性の腱板断裂例によくみられる。
滑液包面断裂(bursal surface tear):このタイプは上腕骨頭の突き上げによって発症し、その多くはSABの器質的な病態を合併している。肩峰の変形性変化やC-A ligの骨化などがあると、発生率はさらに高くなる。
腱内(実質内)断裂(intratendinous tear):発症頻度は少ない。変性した腱板は弾力性が低下しており、そこに軸回旋が加わると腱板の表層と新創刊で裂けることで発症する。
2)全層断裂(full-thickness tear)
全層断裂は、断裂の大きさによって分類される。
初期には関節包面談列であっても、進行すると全層断裂に至ることがある。全層断裂により停止腱を失った腱板は、筋肉の張力により遠位断端が徐々に近位へ引き込まれ、付着部と断端との間にギャップが生じる。また、筋実質部に脂肪変性が進行すると、腱板縫合術を施行しても肩関節機能を回復することは困難となる。
理学所見
腱板断裂例の中には、無症候性腱板断裂例が多く存在する。画像上は断裂があるものの、症状を呈していないことは、腱板断裂自体が痛いわけではないことを示している。つまり疼痛を伴う症候性腱板断裂例では、理学所見を含めた総合的な評価が大切である。
理学所見として、棘上筋テスト(SSP test)、棘下筋テスト(ISP test)、リフトオフテスト(lift off test)などを通して固有の腱板機能を評価する。また、機能低下や断裂した腱板の方向に骨頭は偏位しやすいため、各種インピンジメントサインを含めた機能評価を組み合わせることが腱板断裂の評価において重要である。
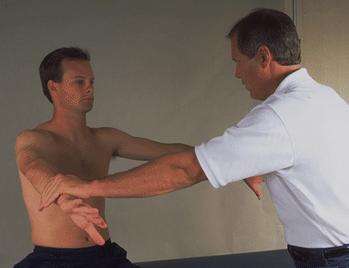
棘上筋テスト(SSP test)
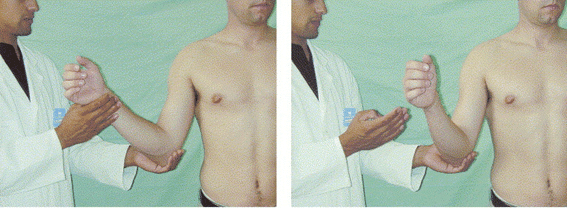
棘下筋テスト

リフトオフテスト(lift off test)
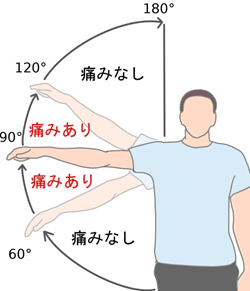
ペインフルアークサイン

Drop sign
保存療法と手術療法の選択
腱板断裂に対する治療の第一選択は、保存療法である。適切な保存療法を実施すれば、70%以上の症例は手術をしなくても良好な治療成績が得られるとされる。一方、3ヶ月以上保存療法を実施しても回復が得られない症例、断裂の拡大が進行している症例、早期復帰を望むスポーツ選手、重労働者などは腱板縫合術が検討される。
腱板縫合術では腱板を解剖学的に修復することが目的となる。近年では、直視下手術が行われることは少なく、多くの症例で鏡視下手術が行われている。
鏡視下手術に必要な手術器具や技術の進歩により、再昇進就活固定性の高い腱板縫合が可能となり、術後成績も安定してきている。
腱板断裂の臨床像
特徴的な所見
明らかな外傷を契機に発生した棘上筋周辺の損傷は、周辺組織への炎症波及とともに、癒着・瘢痕が進行する。このため、腱板断裂に伴う機能低下に加え、肩峰下滑走機構の障害についても病態を推察する必要がある。
一方、非外傷性に生じた腱板断裂では、その断裂過程において骨頭の求心性低下が存在し、関節周辺組織への侵害刺激に起因した疼痛や、その後に生じた二次的な拘縮を呈している例がほとんどである。そのため、姿勢や肩甲帯機能にも注意して病態を分析する必要がある。
腱板断裂の特徴的な所見として、外転60~120°の角度で疼痛を認める症状の有痛弧(painful arc sign)がある。求心位を保ちながら他動的に外転すると、有痛弧は軽減ないし消失する。
筋力は、小断裂であれば比較的保たれていることが多いが、大断裂や広範囲断裂では、求心位が得られず、挙上位での作業は困難となる。
腱板断裂の評価では断裂腱の数や断裂幅を測定するが、得られた数値と臨床症状とが必ずしも一致しない場合もある。無症候性腱板断裂例では肩関節痛はなく、残存した腱板のみで求心位を確保しつつ機能低下した肩関節を日常生活にうまく適応させている。ただし、何らかの理由で骨頭の求心位が維持できなくなると、有痛性腱板断裂へと伸展する。
腱板断裂の発生部位としては、大結節中面部(middle facet)が圧倒的に多い。ここには棘上筋腱が付着することから、腱板断裂は棘上筋腱を中心に前後に拡大する。つまり、2腱以上断裂する大断裂や広範囲断裂では、棘上筋断裂をベースに棘下筋腱や肩甲下筋腱断裂を合併するタイプとして扱うことが多い。
腱板断裂例を理解するための局所解剖
近年、棘下筋の停止腱は大結節下面部(inferior facet)から大結節上面部(superior facet)まで幅広く付着していることが明らかになっている。このことは、上面部での腱板断裂であっても、棘下筋腱断裂である可能性が示唆される。
また、腱板は5層構造を呈していることが明らかになっている。棘上筋腱と棘下筋腱は第2層、第3層を形成し、これをCHLの表層(第1層)と深層(第4層)が被覆し、第5層は関節包である。CHLがあることで肩関節をあらゆる方向に運動しても、腱板はたわむことなく一定の緊張が確保されている。
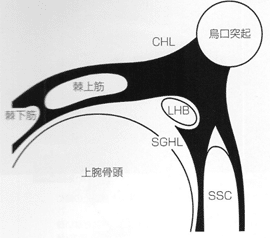
また、肩甲下筋は複数の筋内腱によって構成された多羽状筋であり、小結節を包み込むように幅広く付着している。特に最上部線維は最も太く強靭な腱組織であり、小結節と関節軟骨間の上腕骨頭窩(fovea capitis of the humerus)まで付着部を延ばしている。この停止腱は舌部と呼ばれ、LHBを下内側から支える滑走路を形成している。そのため舌部が断裂するとLHBは滑走路を失うため、LHB腱鞘炎といった病態を引き起こすことがある。
小円筋は起始部では一塊に見えるが、停止部では二頭筋として観察され、上部筋束は大結節部下面部(inferior facet)、下部筋束は外科頚に広がるように付着している。また、棘下筋腱断裂例や棘下筋麻痺例の中には、小円筋が仮性肥大した症例も存在する。これは外旋機能を代償しているというよりも、上部筋束が骨頭の求心性を保つために過緊張した状態と考えられる。
このように腱板断裂は、断裂する腱板構成筋によって肩関節障害がそれぞれ異なるため、解剖学や機能解剖学をベースとした評価ならびに治療が必要となる。
治療の考え方
腱板断裂に対する保存療法の目的は、拘縮の除去と求心位の再獲得である。拘縮の除去には、GHjtだけではなくSTjtをも含ませる。また、求心位の再獲得には残存腱板の強化が必要であるが、拘縮がないことを前提とした対応が必要であるとともに、肩甲骨の安定化に寄与する僧帽筋の中部・下部線維の機能獲得がキーポイントとなる。
治療は下垂位から開始し、肩甲骨面上に可動域を拡げながら進めていき、ゼロポジション(zero position)で上肢の保持が可能になると、その後の治療は円滑となる。
一方、腱板縫合術後における後療法の目的は、腱骨固着部の修復を阻害することの目覚ましい進歩により後療法は円滑となってきたが、中には安定した成績が得られていない症例も存在する。その多くは、可動域制限や拘縮に起因した運動時痛残存が問題となっている。
後療法が上手く進行しない理由は、大きく分けて2つ存在する。1つ目は求心位が不安定な術後にむやみに関節可動域を拡げようとした結果、腱骨固着部や修復した腱板周辺組織に過剰な侵害刺激が加わり、疼痛に対する感受性が高まってしまう場合である。2つ目は腱板の再断裂を恐れるあまり、時期に応じた関節可動域を適正に獲得することができず、頑固な拘縮が完成した場合である。肩関節周辺組織に生じた広範囲の癒着は病態を複雑化し、ますます運動療法の目的が不明確になる。
上腕二頭筋長頭(long head of biceps brqachii:LHB)
LHBは、肩関節の運動により伸張および滑走し、長軸方向への高い自由度を有している。特に、関節内から結節間溝までの間は、急激に走行が変わるため、摩擦が起きやすい環境にあり、障害を起こしやすい組織の一つである。
上腕骨頭レベルでは、CHL、SGHL、棘上筋腱前部線維、肩甲下筋腱上部線維の4つの組織によって包囲され、これらによりLHBは支持されている。
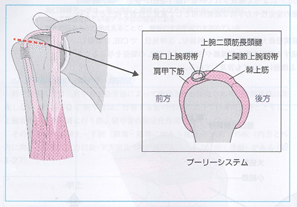
これをプーリーシステム(pulley system)と呼ぶ。また結節間溝レベルでは、関節腔を貫いたLHBを結節間溝と表層の横靱帯が包囲し、安定化している。しかし、結節間溝より遠位では大きな伸張および滑走はしないため、LHBを包囲する組織は存在しない。
烏口腕筋(coraco-brachialis)
烏口腕筋は烏口突起から起始しと、小結節の延長線上の上腕骨中央内側前面に付着する。烏口腕筋の近位は、上腕二頭筋短頭筋腱と癒合しており、共同腱(conjoint tendon)として烏口突起に付着している。烏口腕筋の筋腹を筋皮神経が貫通している。作用は1stでは屈曲に、2ndでは内転に、肩関節が最大屈曲位にあるときは伸展に作用する。肩関節外転外旋位では上腕骨頭を前方から支持する。烏口突起付近の疼痛で骨傷がない場合には烏口突起における付着部炎が考えられる。その疼痛を誘発している組織として、上方に付着する靱帯が関与しているのか、下方に付着する筋肉が関与するのか鑑別が必要である。結帯動作時に肘から前腕外側に疼痛を訴える症例では、烏口腕筋での神経絞扼を疑う。反復性肩関節脱臼に対する手術では、烏口腕筋と上腕二頭筋短頭を移行して安定化を図る手術が一般に多く行われている。
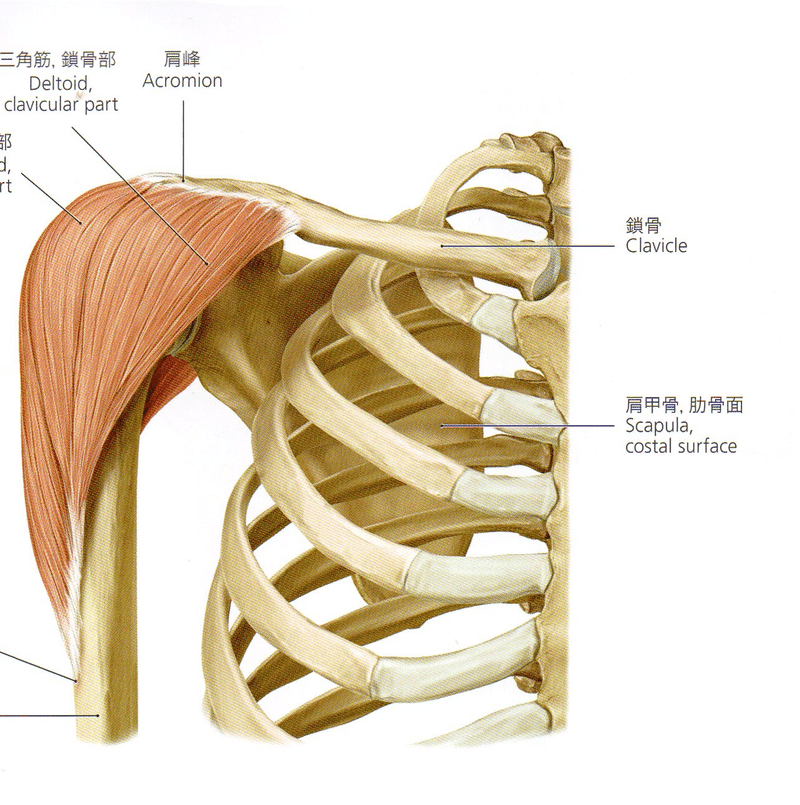
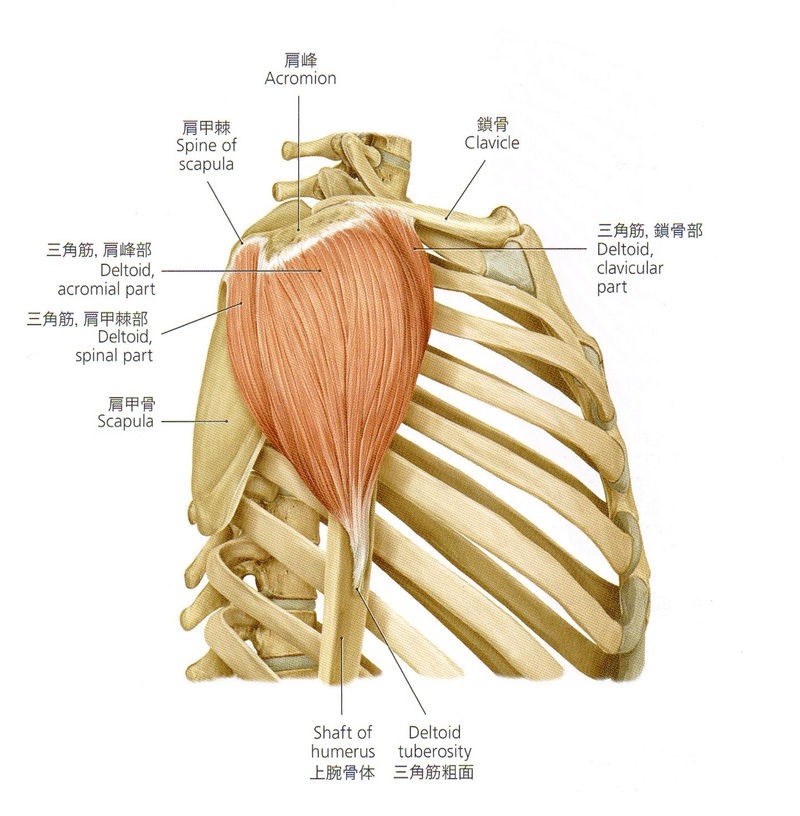
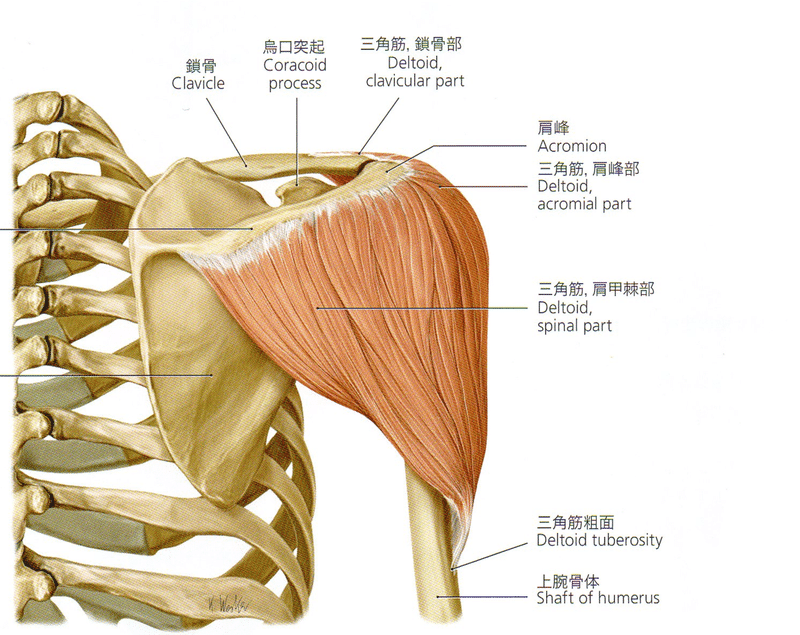
三角筋(detoid)
ギリシャ文字のΔdeltaからとった名称で、人類が起立して大きくなったものの一つ。
三つの部分からなり、前枝の下部は大胸筋と重なり、中枝のふくらみを経て、後枝は上腕三頭筋長頭腱、小円筋と重なり合う。後枝はポリオでも比較的効くくことが多い。それぞれ鎖骨の外1/3、肩峰、肩甲骨外1/3から起始し、上腕骨体部の三角結節deltoid tuberosityに付着する。作用はそれぞれの枝で異なるが、上腕外転が主で神経支配は腋窩神経。三つの線維はそれぞれ自身の神経枝。脈管により供給され、中央部は他の二つと異なっている。
小胸筋(pectoralis mior)
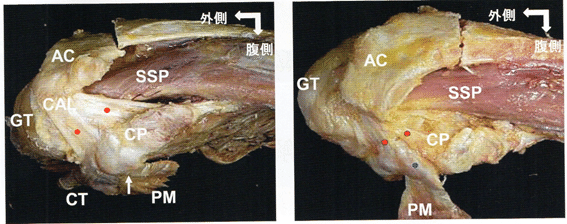
小胸筋は胸郭と肩甲骨を結ぶ筋で、第3~5肋骨の前端に起始し、肩甲骨の烏口突起内側縁に停止する。支配神経は内側および外側胸筋神経(C6~Th1)である。作用には肩甲骨の下制、下方回旋、また前傾運動に関与する。すなわち肩甲骨関節窩を下方に向ける働きがあり、また肋骨の挙上にも関係している。さらに小胸筋の背側には腋窩動静脈や腕神経叢など重要な神経血管束が通っている。しかし、小胸筋は肩甲帯の様々な機能異常を引き起こすことで知られている。例えば小胸筋が短縮することにより肩甲骨の下方回旋や下制が生じ、また小胸筋と前鋸筋のアンバランスにより肩甲骨の浮き上がり(winging)が起こる。これらの位置異常が肩甲骨の上方回旋と後傾を妨げ、肩峰下のインピンジメントを起こし得る。また胸郭出口の間隙が狭まることにより、神経絞扼の原因となり得る。小胸筋のストレッチやマッサージで肩甲骨の位置異常が改善し、これらの症状が良くなることを経験する。
小胸筋の停止部は烏口突起の場内側面で、烏口突起先端から10㎜の位置にあり、停止腱の径は10~18㎜である。この停止腱の一部が烏口突起に停止せずにそのまま烏口突起を越えてGHjtに向かう解剖学的破格が存在する。このような延長腱の存在についてはこれまでにも報告されているが、肉眼解剖での小胸筋延長腱の発現率は10~30%と高く、特に東洋人で割合が高いようである。吉村らの調査では、解剖体41体81肩(男性21体、女性20体、平均年齢82.3歳)のうち小胸筋停止腱の全部または一部が烏口突起を越えている例は、28肩(34.6%:右14肩、左14肩)にみられた。男女別でみると、男性15肩(右8肩、左7肩)、女性13肩(右6肩、左7肩)であった。C-A ligは烏口突起の遠位端と基部に付着する2条の線維からなるが、小胸筋延長腱はこの2条の線維の間を通り抜けている。
小胸筋の停止腱の全幅が延長腱となる例が28肩中6肩(21.4%)、烏口突起上に達した腱の中間部のみ延長しているものが5肩(17.9%)、腱の外側1/3~3/4部が延長しているものが15肩(53.6%)腱の内側1/2部が延長しているものが2肩(7.1%)であった。このとき、延長腱の部分は烏口突起に停止することなく、烏口突起上で可動性がみられる。
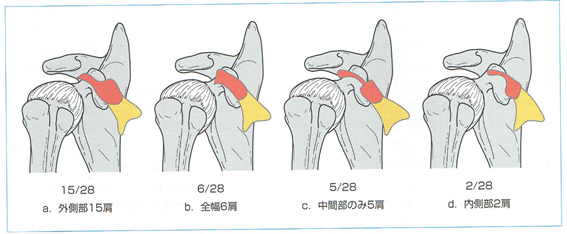
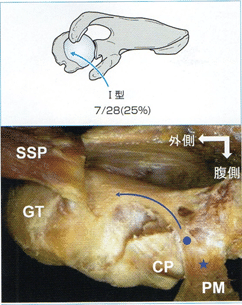
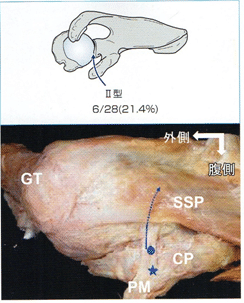
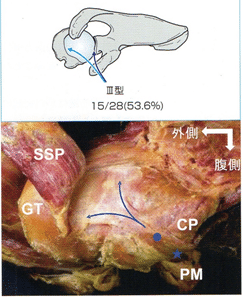
烏口突起の上面を越えたあと、延長腱はCHLとは明らかに区別できる。烏口突起を越えた延長腱は大結節に向かうものと関節窩後上縁に向かうものがある。いずれの場合も直接骨へと停止するのではなく関節包に停止する。このとき一部線維が関節包に放散しているものもある。これら延長腱の走行について分類した結果、大結節に向かって延びているもの(Ⅰ型)が7肩、関節窩後上縁へ向かうもの(Ⅱ型)が6肩、関節窩後上縁と大結節の2方向に分かれて広がっているもの(Ⅲ型)が15肩にみられた。
この小胸筋の延長腱は臨床においてもしばしば遭遇する。腱板断裂症例に対する関節鏡視下修復術時に小胸筋延長腱の有無を確認したところ、25肩(男性13例、女性12例、平均年齢62歳)のうち10例(40%)に延長腱がみられた。延長腱はすべて烏口突起の上面で固定されずに滑動し、いずれも棘上筋の方向へ向かう。CHLとは明瞭に区別が可能であり、棘上筋腱性部もしくはその断裂端の下部に付着していた。感度は低いものの、この延長腱をMRIや超音波検査でも確認できる。
今回の調査で延長腱が35~40%の例にみられたことから、過去の報告と比較して日本人において発現頻度が高い。過去の報告と比較して日本人において発現頻度が高い。したがって烏口突起と関節包とを結ぶ組織の中に小胸筋の腱性部が含まれている例があることを知っておく必要がある。小胸筋の収縮が肩関節内旋運動や上腕骨の前方偏位などに直接的な影響を与える可能性があることを示している。
アカゲザルにおいて小胸筋腱は烏口突起の上面を通過して、関節窩上部から大結節にかけて広く停止する。さらにチンパンジーやヒヒでは棘上筋腱および関節包に、オラウータンでは関節包および烏口突起に、ゴリラでは烏口突起に停止する。よって小胸筋の停止部位は進化とともに上腕骨から烏口突起へと移行したと考えることもできる。ヒトで観察された小胸筋の延長腱は他の霊長類でみられる本来の小胸筋の延長腱と相同するものであり、この延長腱は進化の過程における遺残であるとも考えられる。
一方、CHLとは烏口突起外側下面から起こり腱板疎部とその周辺を覆う組織で、その構造は弾性線維に富む明らかな靱帯組織ではなく様々に形態を変える疎性結合組織と言ってよい。靱帯という名称がつけられているが真の靱帯構造とは言えないものである。ヒトCHLは進化に伴い小胸筋腱が直接的に移行したものという考えがあるが、小胸筋腱が直接的に移行したものという考えがあるが、小胸筋延長腱はCHLと明瞭に区別できる異なる構造として存在する。また、チンパンジーなど他の霊長類にもCHLはみられる。よって進化の過程で小胸筋の停止腱がCHLに移行したとは考えにくい。樹上生活をする他の霊長類にとって、小胸筋が肩関節前方へ停止することによって前方安定性が得られ、上肢で体重を支持する時や木の上を移動するには都合が良い。ヒトにおいて小胸筋延長腱がどのような役割を持っているのかについてはよくわかっていない。肩関節前方の安定性に寄与していると考えられるが、一方で外旋制限やインピンジメント、神経絞扼の原因となることがある。また腱板断裂手術において修復阻害因子になり得る。このような症例に対し延長腱を切離することで症状の改善が得られるが、延長腱の切離が重大な悪影響を及ぼしたという報告はない。
小胸筋の停止腱が烏口突起を越えて関節包に達し、さらに関節窩後上縁もしくは大結節に停止する例が34.6%と高率にみられる。この小胸筋の延長腱は、CHLとともに走行する。臨床においても小胸筋延長腱の発現頻度は比較的高く、その走行および付着の形態よりGHjt機能に影響を与えることが示唆される。治療の現場でも小胸筋延長腱の存在を十分に留意すべきである。
大胸筋(pectoralis major)
鎖骨の内半分から起きる上部線維と、胸骨・上位肋軟骨・腹直筋鞘から起きる下部線維から始まり、大結節稜に付着する扇のような筋肉で形から「筋の翼」ともいわれている。ことに上腕骨に付着する部で腱は捻じれて付着するので非常に強固になっている。上の鎖骨部clavicular partは前挙、下の胸骨部sternal partは後挙を補助するが、全体として内転作用がある。
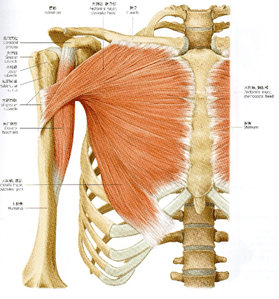
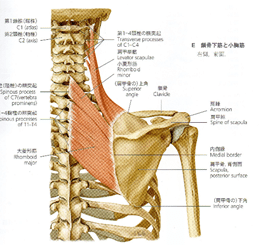
僧帽筋(Trapezius)
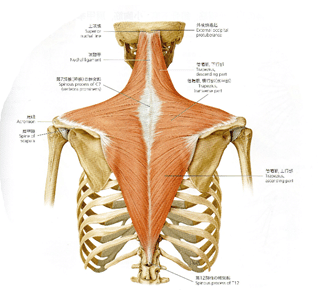
僧帽筋は、後頭骨上項線、外後頭隆起、項靱帯、C7と全Thの棘突起およびに棘上靱帯から起始し、上部は外下方に、中部はほとんど水平に、下部は外上方に走行する。筋束は集中して、鎖骨外側1/2、肩峰、肩甲棘に停止する。
一般に、Th3レベルに肩甲棘、Th7レベルに肩甲骨下角が位置すると言われている。Th12まで伸びる下部の筋線維は意外と長い。僧帽筋の下部は、肩甲骨の後傾に作用する。下部に対するアプローチの際には、体幹が安定するような肢位を工夫しなければならないだろう。
肩甲挙筋(levator scapulae)
C1~C4の肋横突起から肩甲骨上角、時にそれを越えて内縁上に付着し、文字通り肩甲骨を引き上げるための筋肉である。筋線維は頭側では胸鎖乳突筋と一緒になり、尾側では小菱形筋や板状筋と広がり、僧帽筋に覆われてともに働く。部位は僧帽筋の前方、胸鎖乳突筋の後方に位置する。
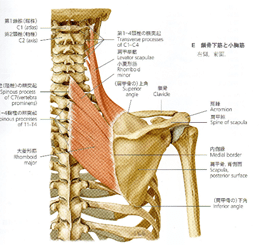
広背筋(latissimus dorsi)
広背筋は、Th6~8以下の棘突起、腰背腱膜浅葉、腸骨稜、3~4の下位肋骨から起始する。肩甲骨下角を覆い、さらに大円筋とともに腋窩に沿って走行し、上腕骨小結節稜に停止する。肋骨から起始する部分は、中腋窩線のあたりに位置し、意外と前方に伸びている。
広背筋は肩甲骨下角からも起始をもつ。ここから起始する筋束は2㎜程度の貧弱なものから30㎜程度のよく発達したものまであり、非常にバリエーションに富む。この筋束の欠如率は8%と報告されている。
広背筋は、骨盤と上肢をつなぐ唯一の筋である。上肢の機能がうまく発揮できない場合には、土台となる骨盤が安定しているかどうかを評価する必要がある。
前鋸筋(serratus anteriot)
前鋸筋は、第1~9肋骨から起始し、肩甲骨上角、内側縁、下角に停止する。一般的に前鋸筋は上部、中部、下部の3部に区分され、上部は第1および第2肋骨から起始し、肩甲骨上角に停止し、中部は第2および第3肋骨から起始し、肩甲骨内側縁に停止し、下部は第4肋骨以下から起始し、肩甲骨下部に停止する。

肩甲骨下角の周囲には脂肪組織が観察される、この脂肪組織は、下角の動きに対してクッションのような役割を果たしているものと思われる。
前鋸筋下部は肩甲骨下角の頂点に停止するだけではなく、その頂点を越えて肩甲骨内側縁の方にも停止している。ここで、前鋸筋下部は大菱形筋と隣接しており、時々、前鋸筋下部の一部の筋束が下角に停止せずに大菱形筋に伸びていくことがある。あたかも肋骨から脊柱に向かう一続きの筋線維が存在するかのようである。このような形態は、呼吸や姿勢制御に影響を与えると考えられている。また、肩甲骨が上方回旋するときにも両筋が協調して作用していることが推察される、
大/小菱形筋(rhomboid major/minor)
僧帽筋の下にあって、上部線維を小菱形筋、下部線維を大菱形筋と呼ぶ。項靱帯、C7・Th1~の棘突起から起始し、小菱形筋は棘突起の先端から大菱形筋はさらに下方から起始している。結帯位で触れやすく、菱形lozenge-shapeをしていることからこの名がある。頸椎、上位胸椎棘突起と、肩甲骨内縁に張られている斜めの線維は、それ自体が肩甲骨を引き上げると同時に、挙上することを示している。大菱形筋は下角に付着しているので、肩甲骨の下降にも作用する。
引用・参考文献
秋田恵一他):運動器臨床解剖学―チーム秋田の「メゾ解剖学」基本講座―、全日本病院出版会、2020年
那須久代他):機能解剖ミニレクチャー、菅谷啓之他)編、機能でみる船橋整形外科方式 肩と肘のリハビリテーション、文光堂、2019
林典雄監)、赤羽根良和執):肩関節拘縮の評価と運動療法、運動と医学の出版社、2013
信原克哉:肩その機能と臨床 第4版、医学書院、2020
坂井建雄他)監訳:プロメテウス解剖学アトラス解剖学総論/運動器系第3版、医学書院、2019年、1月
青木隆明監)、林典雄執):運動療法のための機能解剖学的触診技術上肢、改訂第2版、MEDICAL VIEW、2012年
この記事が気に入ったらサポートをしてみませんか?
