腰部・骨盤帯 第14回 『脊柱管狭窄症』
脊柱管狭窄症で、
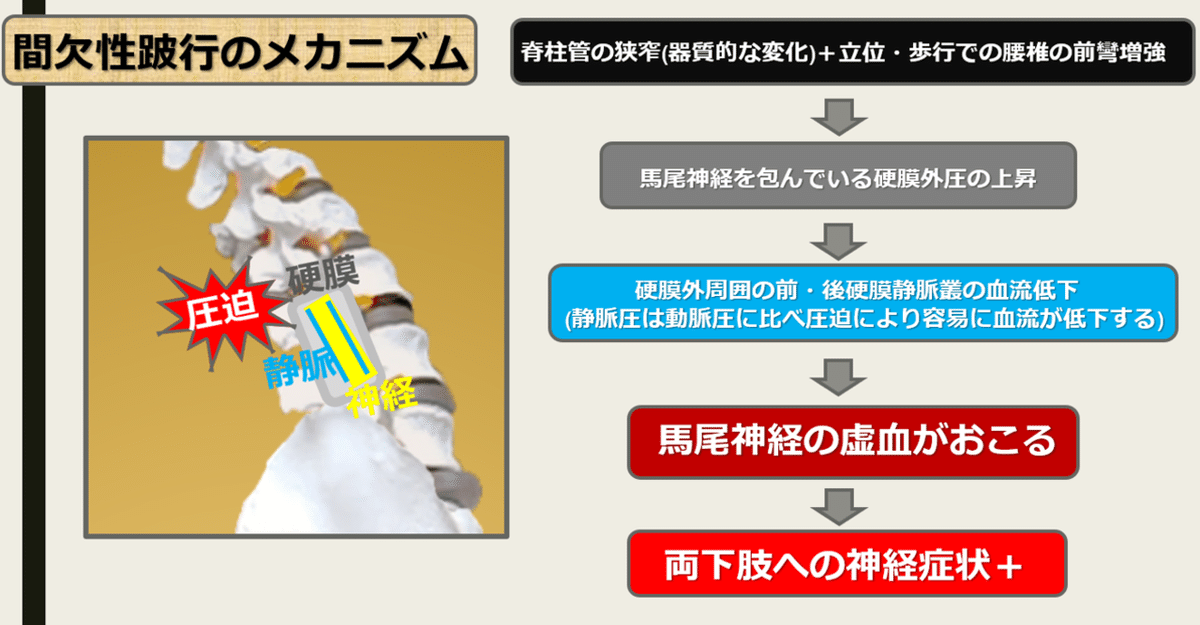
脊柱管を通る馬尾が圧迫されて、神経症状がでていると思われているセラピストの方は多いと思います。
間違っているわけではないのですが、
正確には、馬尾の周囲を包んでいる硬膜にある静脈が、
脊柱管の器質的な変化による狭窄や、腰椎の前彎増強により圧迫され、
馬尾神経が阻血状態に陥ることで神経症状がでています。
(静脈圧は動脈圧に比べ血流圧が低いため、圧迫により容易に血流低下が生じます)

そのため、
歩行で腰椎の前彎増強により、徐々に馬尾への血流が乏しくなり、時間経過とともに症状が出現してくるわけです。
皆さんんも、長時間、トイレの便座に座ったり、正座したりすると足が痺れますよね?
それも、ダイレクトに神経が圧迫されているというよりは、座圧により静脈の血流が低下し、神経が阻血状態に陥ることにより痺れがでているのです。
なので、姿勢を変えて圧迫を取り除くと、血流が再灌流することで痺れがおさまります。
私が普段の臨床で行っている、脊柱管狭窄症への治療は、すごくシンプルです。

①腰椎の伸展拘縮の改善
②股関節伸展可動性の改善
③小股歩行の指導
この三つです。
まず①から説明します
Pelvic Lumber Flexion test(PLF test)といって、写真のように側臥位で脚を抱え込んで、胸と膝の距離を計測することによって、腰椎の伸展拘縮度合いを測るテストがあります。
臨床では、胸と膝の距離が拳一個(約8cm)以上空けば、伸展拘縮が強いと判断し、上記のテスト姿勢を、ストレッチとして患者さんへ自主トレ指導します。
そして、
②脊柱管狭窄症の症状(間欠性跛行)で困ってクリニックに来られる方のほとんどに股関節伸展可動域に制限があります。そこで、股関節伸展の制限因子を評価し、ストレッチやリリースをかけて、伸展可動性をだしていきます。
股関節伸展可動性の詳しい評価方法は、下記記事に記載しています。
なぜ、股関節伸展の可動性が大事なのかはわかりますよね?
伸展可動性がないと、歩行の立脚終期で、歩幅をだすために腰椎伸展の代償が生じるからです。
③に関しては、②と同様の理由で、歩幅を大きくすると、腰椎伸展の代償が入るため、股関節の伸展可動性がでるまでは、小股で歩くようにしてもらいます。※可能ならDraw-inしながらで歩いてもらいます。
普段の臨床では、
患者さんの中に、『再来週、接待ゴルフで18ホール回らなければいけないので、何とかしてください』とおっしゃる方がいました。
その方は、15-30分ほど歩くと両下肢の痺れと疼痛が生じるので、とても18ホールを回るのは無理だと当初は思っていましたが、
上記の治療とADL指導を行うことで、何とか、接待の日は18ホールを回ることができました。※その患者さんが自主トレを一所懸命にされたのも大きかったです。
臨床では、脊柱管の器質的な変化が著しく、改善が困難な方もいらっしゃいますが、
劇的な改善がある方もいらっしゃいます、
その大きな違い、理由としては、
馬尾への圧迫が機能的な原因によるところが大きければ、理学療法で改善が可能だということを表しています。
機能的な原因とは、多裂筋の硬化による伸展拘縮や、TFL,大腿直筋などの硬化による股関節伸展制限などにて、歩行時の馬尾周囲への圧迫ストレスが加わっている場合です。
ですので、筋の硬化によるROM制限という機能障害を治療すれば、症状改善ができる方は、結構いらっしゃいます。
脊柱管狭窄症で間欠性跛行がでてる⇒手術しかない。という思考ではなく、まずは上記のような理学療法を展開してみてください。
私たち理学療法士が患者さん、利用者様へできることは、たくさんあります。
いくつになっても、目の前の患者さん、利用者様の利益のために、一緒に、日々、勉強していきましょう。
引用
Takahashi K, et al ., 1995:Changes in epidural pressure during walking in patients with lumber spinal stenosis. Spine:2746-2749.
林典夫,吉田徹ら., 2007:馬尾性間欠性跛行に対する運動療法の効果,日本腰痛会誌13165-170.
この記事が気に入ったらサポートをしてみませんか?
