
57 関節穿刺と関節と軟部組織への注射 Arthrocentesis and Injection of Joints and Soft Tissues
Firestein & Kelley's Textbook of Rheumatology, Eleventh Edition
キーポイント
・関節穿刺(すなわち、関節吸引)は、特に急性に熱を持ち腫脹した関節に対する、重要な診断手順である。
・関節や軟部組織への注射は、リウマチ性疾患や筋骨格系疾患に対する効果的な一次または補助的治療法となりうる。
・安全な診療のためには、関節の解剖学的知識と監督下のトレーニングが不可欠である。
・手技は臨床医によって異なるが、一定の解剖学的知識と最善の手技は共通事項としてもっておくべきである
・超音波ガイドが利用可能であれば、また、盲検下での手技が不成功と判断された場合、あるいは最初から困難であると考えられる場合には、超音波ガイドを使用することができる。
・しかし、解剖学的部位によっては、超音波ガイド下手技が第一選択となる場合もある。
はじめに
・関節穿刺や関節や軟部組織への注射は、リウマチ専門医や筋骨格系疾患を治療する他の医師が行う最も一般的な介入手技である
・関節穿刺・注射を行う際に重要なことは、術者が十分な訓練を受けていること、手技が正しい理由で行われていること、針が意図した部位に送達されていること、正しい治療が行われていること、そして最も重要なことは、手技中および手技後に患者の安全が保たれていることである
・関節穿刺・注射の目的は、(1)診断や治療のために関節液を採取するため、(2)局所療法を正確に行うため、(3)生検を行うため、の3点である
・リウマチ専門医の間では超音波ガイド下手技の使用が増加している。超音波ガイド下手技には、特に理学的所見が不確かな場合に、手技の必要性を確認できる(炎症の存在を証明できる)という利点がある。また、針の先端をリアルタイムで可視化できるため、より正確な留置と重要な神経血管構造の回避が可能となる
・しかし、この手技は、盲検下での手技に比べ、さらなるスキルセットと多くの時間を必要とする。したがって、以前に盲検下での注射に反応しなかった関節や、従来は盲検下での注射が困難であった関節(股関節など)には、超音波の使用を制限するのが妥当であろう。
Pearl: 炎症性疾患では、ステロイド関節注射は、OAよりもより効果的で長持ちする傾向がある
・Comment:In inflammatory conditions, steroid joint injections tend to be more efficacious and longer lasting than in OA, where the effects may be short lived or nonexistent.
・関節注射は通常、単関節または少数の関節に対して行われるが、全身治療が無効または適応でない多発性関節炎に対して行われることもある。また、変形性関節症(OA)では、膝関節、第1手根中手骨(CMC)関節、近位指節間(PIP)関節、足関節、中足部に多くみられる。
・炎症性疾患では、ステロイド関節注射は、効果が短期間であったり、効果がなかったりするOAよりも、より効果的で長持ちする傾向がある。ステロイドは痛みや腫れを抑え、可動域を改善することを目的としている。
・OAの関節に対しての効果は長くても6〜12週間程度とされます。一方、炎症性関節炎に対するステロイド注射の効果は、数日から数ヶ月(Rheumatology secret 4/e)と幅は広いですが、やはり長めに効くようです。部位によっても効果は異なるようで、例えばトリガーフィンガーに対してのステロイド注射は、1年以上有効のことが多いようです(J Hand Surg Am.2017 Apr; 42(4):227-235.)。これは実臨床での実感と似ています。
・ステロイド関節注射+入院での安静は、実際にやるとかなり有効です。
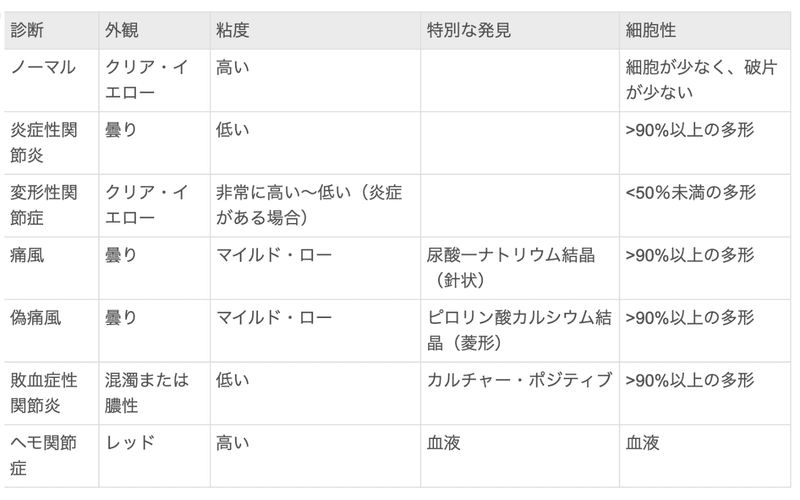
疾患ごとの肉眼的・顕微鏡的関節液の所見(Kelley図表)
Myth:抗凝固療法中の患者では、関節穿刺は避けるべきである
Reality:The use of anticoagulants, such as warfarin are a concern; how- ever, the risk of bleeding is low as long as the internalized normalized ratio (INR) remains in the therapeutic range.2 In the UK, there is a widely held belief that an INR of 2.5 represents a safe upper limit, but a higher INR (e.g., up to 3.5) is probably also safe. The direct oral anticoagulants (DOACs) also appear to be safe for joint injections, and a recent study recommended that there is no need to stop them.
・ワーファリンなどの抗凝固薬の使用が懸念されるが、PT-INRが治療域にある限り、出血のリスクは低い。英国では、INR 2.5が安全な上限値であるという考えが広く浸透しているが、それ以上(例えば3.5まで)のINRもおそらく安全であろう。直接経口抗凝固薬(DOAC)も関節注射には安全であると思われ、最近の研究では中止する必要はないと勧告されている
関節穿刺の禁忌/注意点/ケア(Kelley表)
以下のような状況では、関節注射の実施は避ける(臨床的に疑いがある場合は、副腎皮質ステロイドの注射は行わない:)
- 人工関節(無菌環境で整形外科医が行う必要がある)
- 注射部位に蜂窩織炎や下腿潰瘍、乾癬、湿疹がある場合。
- 全身感染症
- 直接経口抗凝固療法を受けている患者では、関節吸引や注射は安全であると思われる
- 出血性疾患(血小板低下を含む)
- 注射薬に対する薬物アレルギー
整形外科の専門医の中には、人工関節置換術の少なくとも3ヵ月前から、関節注射を行わ2ないようにする人もいる
手術の前には、合併症の可能性を常に考慮し、説明すること:
- 注射後の再燃(まれで、注射後数時間から24~48時間後に起こることもある)
- 敗血症性関節炎(まれで、高齢者や免疫不全者では発生率が高くなる)
- 出血(患者がワーファリンを服用している場合は、深い関節や太いゲージの鍼の使用は避けること)
- 腱断裂(抵抗に逆らって注射しないこと、アキレス腱には注射しないこと)。
- 注射部位周辺の脂肪や皮膚の萎縮、色素脱失(強力なコルチコステロイド製剤を表層構造に注射することは避けること)
- 誤った血管内注射(注射前に必ず吸引すること)
- 神経血管の損傷(注入前に必ずこれらの構造の解剖学的ランドマークを把握しておくこと)
- 軟骨の損傷(複数回、頻回に注射すると起こる可能性がある)
- 局所麻酔に対するアレルギー反応(アレルギー歴の確認)
- 顔面紅潮および/または動悸(ステロイドの組織的吸収による注射後24時間以内)
- 糖尿病患者の場合、一過性の血糖値上昇の可能性。
注射後のケア
- 注射後の創傷はドレッシング材で覆う。患部を清潔に保つようアドバイスする。
- 処置後少なくとも24時間は安静にする(最低限の仕事)。
- ただし、24〜48時間以内に症状が落ち着く可能性が高いことを患者に伝える(注射後の再燃)
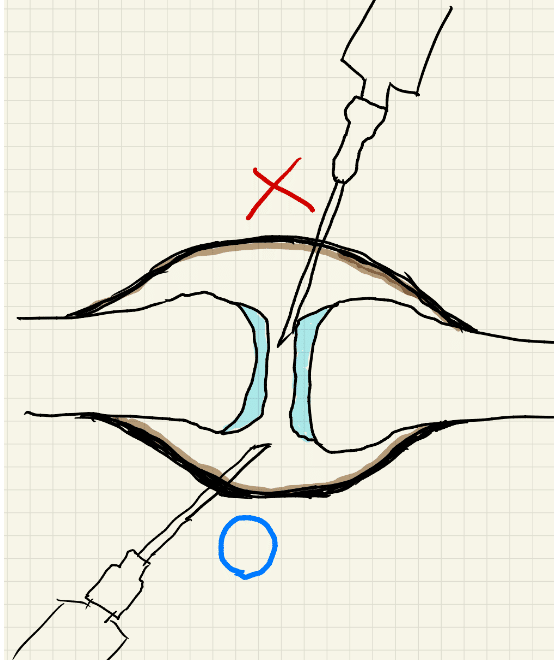
Pearl: 関節内注射では、狭義の関節腔(骨と骨の間)に針先をおかず、関節包に囲まれた関節腔内のどこかに針先を置く
・Comment:The aim of an intra-articular injection is to place the needle tip somewhere within the joint cavity enclosed by the capsule but not specifically within the joint space (i.e., directly between the bones).
・関節内注射の目的は、関節包に囲まれた関節腔内のどこかに針先を置くことであるが、関節腔内(すなわち、骨と骨の間に直接)には置かないことである。これは遠位指節間(DIP)関節や、この章で説明するすべての注射に共通する原則である。
・針先が関節ラインのすぐ近位で止まるようにする。
・適切な針先のイメージはこんな感じです。軟骨を傷つけないことを意識します。
Pearl:関節液中の結晶は3~4時間で分解されて見えなくなる
・Comment:Negative result for crystals from laboratory does not rule out crystal disease. Fluid should be analyzed within 3-4 hours due to degradation of crystals.
・検査室での結晶の陰性結果は、結晶病を否定するものではない。結晶が分解されるため、体液は3〜4時間以内に分析されるべきである。
・もともと尿酸結晶は感度63-78%、特異度93-100%、CPP crystalは感度12-83%、特異度78-96%程度とされているので(UpToDate)、採取したら早くみたほうが、もともと高くない感度を維持することにつながりそうですね。
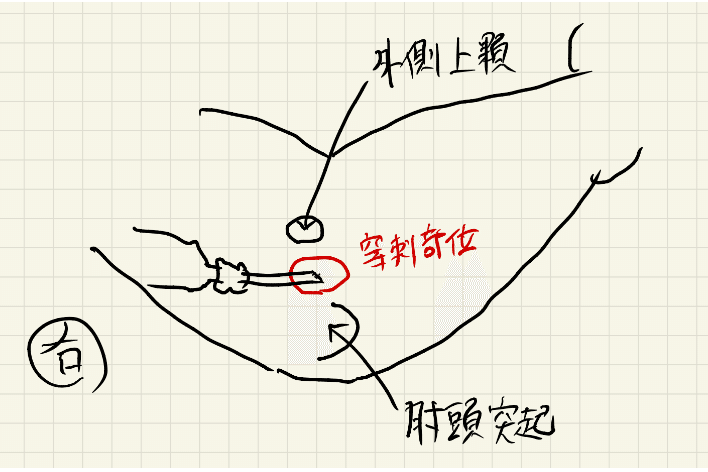
Pearl:肘関節注射では橈骨側からアプローチを行い、尺骨神経損傷を避ける
・Comment:When you perform the procedure, you should be aware of the ulnar nerve, which lies medially (on the ulnar side) and passes through the ulnar groove between the medial epicondyle and olecranon process. Thus, a radial approach is highly recommended.
・技を行う際には、内側(尺骨側)にあり、内側上顆と肘頭突起の間の尺骨溝を通る尺骨神経に注意する必要がある。したがって、橈骨側からのアプローチを強く推奨する。
・手順
1. 患者を仰臥位にし、肘を胸の上で90度に曲げる。
2. 外側上顆と肘頭突起の間の裂け目を触診してマークする。注射針を皮膚に垂直に、上腕三頭筋腱に橈側から刺入し、遠位を狙う
3. 肘頭突起の内側への注射は避けるべきである(尺骨神経に注意)。
ちなみに、我らが「Fam's Musculoskeletal Examination and Joint Injection Techniques」には、以下のように記載されています。
「肘を〜45°屈曲させた状態で、外側上顆、橈骨頭、肘頭の先端を確認する。この3点は三角形を形成し、その中心が肘関節外側へのアプローチの入口となる。この仮想三角形の中心を触診し、引っ込めたボールペンでこの部位に印をつける。(中略)次に、外側上顆と内側上顆を結ぶ仮想線に平行な面に沿って針を刺入する。(皮膚面に垂直に針を刺入するよりも、この角度で刺入する方が、吸引を成功させやすい。) 針を進めながら、関節腔に入るまでリドカインを注入する。関節腔に入ったらシリンジを交換し、10mLのシリンジで吸引する。滑液が限局していることがあり、最初は吸引しにくいことがある。液体を採取するために、針を回転させたり、針の深さを何度か少しずつ変えたりする必要があるかもしれない(力任せに吸引するのではなく、優しく吸引するのが最も効果的であることが多い)。可能であれば、関節を完全に吸引する。臨床的に適切であれば、副腎皮質ステロイドを注射する。」

・肘については、個人的にこのFam'sのほうを参考にしています。
Myth:肩鎖関節は注射しやすい関節の一つである
Reality:The acromioclavicular joint (ACJ) is synovial-lined and has a very small joint space. We recommend taking a few moments to locate the joint line before injecting. Direct or indirect ultrasound guid- ance can help ensure the correct placement of the injection, especially if there is suspected osteophytosis or loss of joint space, or if the patient’s body habitus means that the joint line is difficult to locate.
・肩鎖関節(ACJ)は滑膜で覆われており、関節腔は非常に狭い。注射をする前に、少し時間をかけて関節のラインを確認することをお勧めする。特に、骨棘や関節腔の欠損が疑われる場合、あるいは患者の体格的に関節腔の位置を特定するのが困難な場合には、直接または間接的な超音波ガイドを用いることで、注射を正確に行うことができる。
・肩鎖関節を穿刺・注射する際は、私個人は必ずエコーガイド下で行っています。
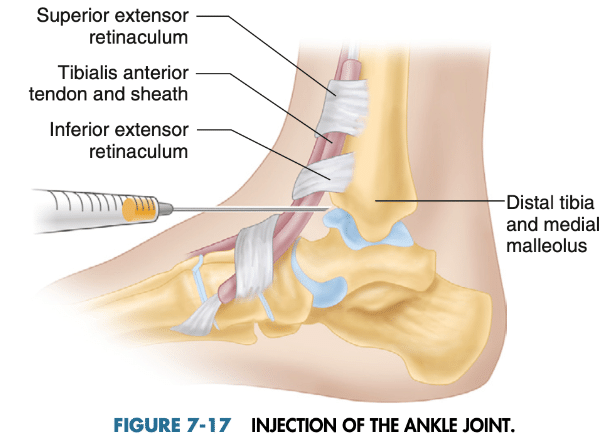
Pearl:足関節穿刺は、EHL(長母趾伸筋腱)の内側(前脛骨筋腱との間)に注射する
Comment:One important structure is the dorsalis pedis artery that lies just lateral to the extensor hallucis tendon (EHL) at the ankle level. The EHL can be identified when the big toe is extended. The clini- cian is advised to palpate the artery to avoid injecting it. The deep peroneal nerve, which innervates the leg muscles that raise the feet and toes during walking, runs medial to the EHL, crosses behind the tendon 1 to 1.5 cm proximal to the ankle, and is located lat- eral to the EHL tendon at ankle joint space level. Because of these anatomic structures, we recommend making the injection medial to the EHL (between the tibialis anterior tendon).
・重要な構造として、足首の高さにある長母趾伸筋腱(EHL)のすぐ外側にある足背動脈がある。EHLは母趾を伸展させると確認できる。この動脈に注射をしないように、触診することを勧める。深腓骨神経は、歩行時に足と足指を挙上させる下腿の筋肉を支配しており、EHLの内側を走行し、足首から1~1.5cm近位で腱の後方を横切り、足関節腔レベルでEHL腱の外側に位置する。このような解剖学的構造から、EHLの内側(前脛骨筋腱の間)に注射することを勧める。
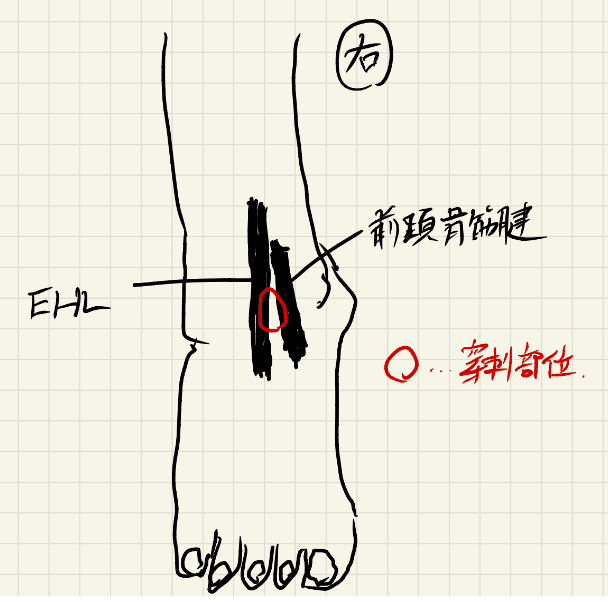
・またまた我らがFam’sです。
「足関節は、関節をわずかに底屈させた状態で、前内側からのアプローチで注射することができる。注射針は前脛骨筋腱のすぐ内側、脛骨の下縁の遠位に刺入する。針は約1〜2cmの深さまで後方および側方に向ける」とあります。
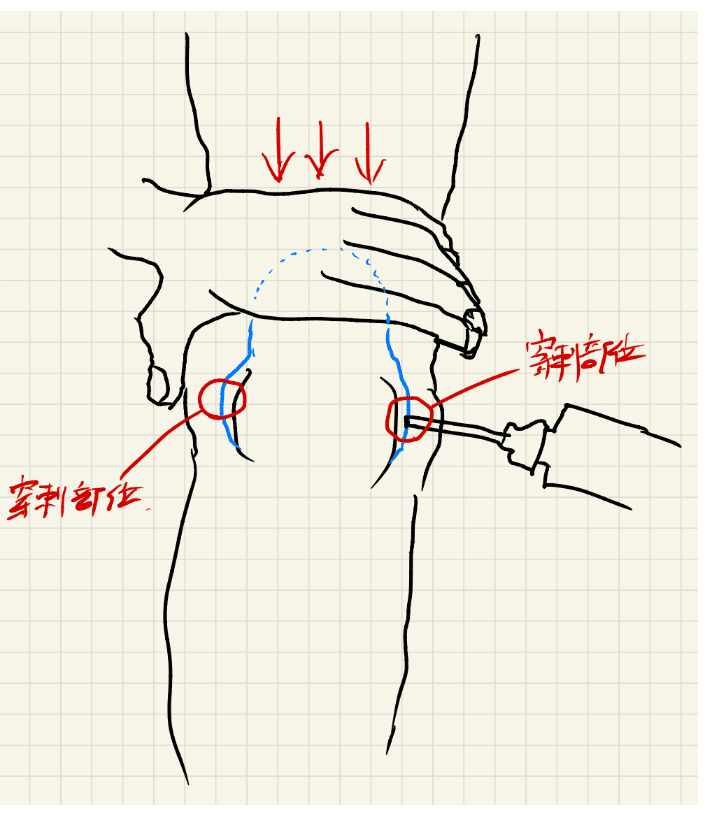
Myth:膝関節注射では脛骨大腿関節が針先の目的部位である
Reality:When performing a knee injection, the clinician should aim to inject the distal suprapatellar pouch (SPP) rather than the tibio- femoral joint per se. The SPP is a large, bursa-like structure that extends out from the knee joint from under the upper half of the patella.
・膝関節注射を行う場合、臨床医は脛骨大腿関節そのものではなく、遠位鞍上袋(SPP)への注射を目指すべきである。SPPは、膝蓋骨の上半分の下から膝関節の外に伸びている大きな滑液包のような構造物である。
・実際の穿刺ではSPP内のfluidを膝関節の方向でスクイーズして、関節腔にfluidを集めて穿刺しています。(絵:上が大腿、下が下腿))。が、これもあくまで一つのやり方です。
さて、またまたFam'sです。
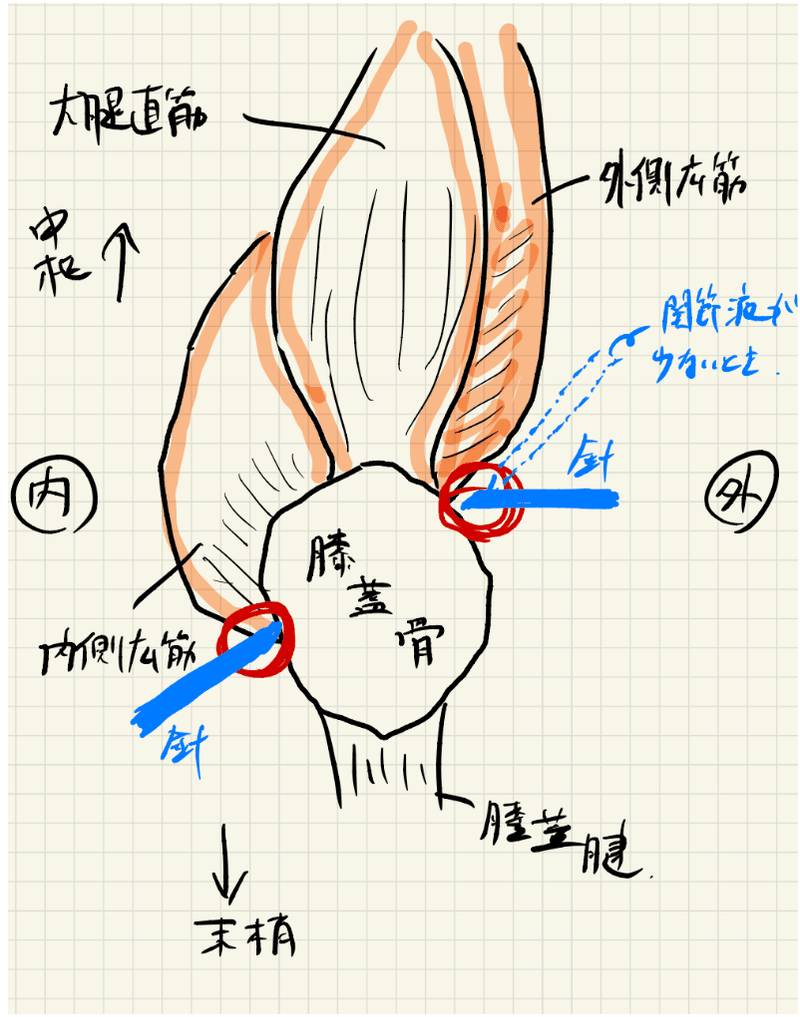
・穿刺部位については、内側もありですが、内側は内側広筋が結構末梢までせまってくるので、筋肉を穿刺するリスクがある。よって外側からのアプローチが好まれることが多い。
・一応、内側から行く場合(内側後膝蓋骨アプローチ)では、大腿骨内側顆と膝蓋骨の中間点の間、内側広筋の下方に針を刺入する。針を頭側に向けることで、膝蓋軟骨や大腿軟骨を傷つけるリスクを最小限に抑えながら、安全に膝蓋上包に針を刺入することができる(下の絵参照)。
・外側後膝蓋骨アプローチでは、膝蓋骨と大腿骨顆の中間、膝蓋骨の中央と上3分の1の接合部に21ゲージの針を横向きに刺入する(滝澤注:これ前半が膝蓋と膝窩の軸の話、後半は頭側と足側の軸の話です)。大量の浸出液がある場合は、針を大腿骨に対して90°内側に向け、膝蓋骨上嚢にアクセスし、浸出液が少ない場合は、浸出液に遭遇する前に、膝蓋大腿関節に入るように針を下側および内側に向ける必要がある(下の絵)。
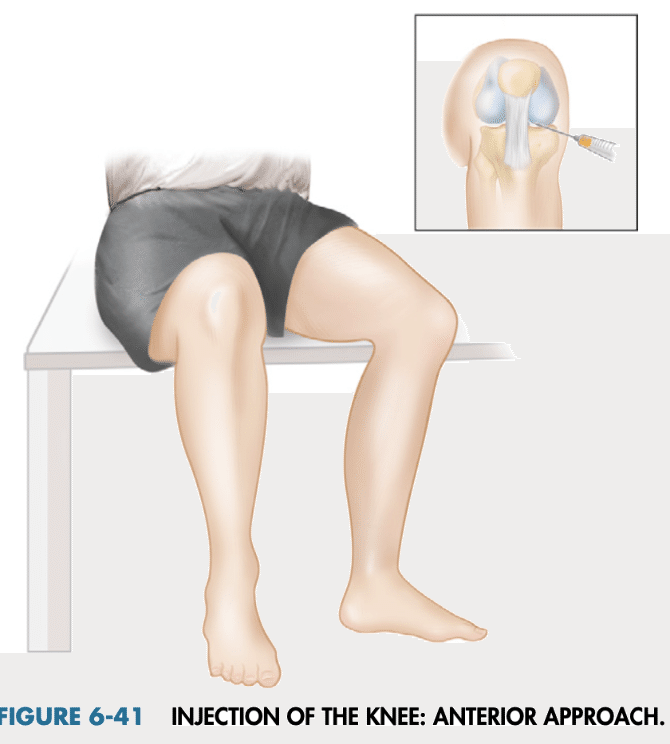
・Fam’s続きは、座った状態での穿刺です。
・前方アプローチでは、患者を座位にして膝を90°屈曲させ、可能であれば脚を診察台の端に掛けて関節の重力をできるだけそらした状態で、内側または外側の大腿脛骨関節に直接アプローチする。針は関節線より指1本分ほど上、膝蓋靭帯より指1本分ほど外側または内側に刺入する。針は後方に向け、脛骨高原のラインと平行に正中線に向 け、大腿骨顆の下側の間の仮想点を目指す(絵)。前方アプローチは特に膝関節屈曲変形が固 定している患者に適応される。
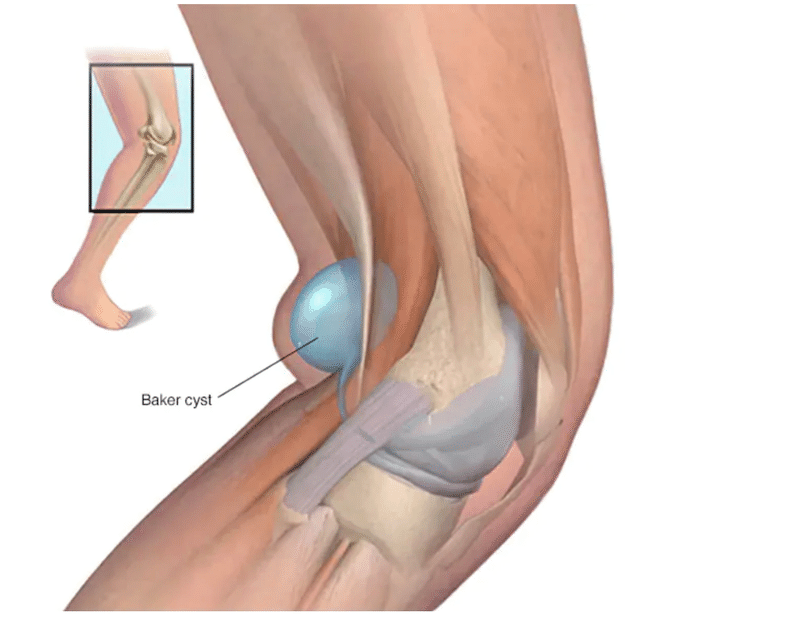
Pearl:ベーカー嚢胞(膝窩嚢胞)への注射は、エコーガイド下で嚢胞内に直接いれるか、膝関節内に行う
Comment:For Baker’s cysts, an injection can be delivered either into the knee joint (as written above) or directly into the cyst using ultrasound guidance. In this way, the popliteal artery can be avoided
・ベーカー嚢胞の場合、注射は膝関節内に行うか、超音波ガイドを用い て嚢胞内に直接行う。この方法では膝窩動脈を避けることができる
・ベーカー嚢胞は、膝関節液がたまって結果、後方(膝窩)に突出することで形成されます。よって膝関節腔と繋がっているため、膝関節に薬剤を注射することでベーカー嚢胞へ薬剤が広がることとなります。
Pearl:化膿性関節炎が疑われる状況で、関節液が得られない場合は、関節に生理食塩水を注入し(洗浄)、再度吸引してみる
Comment:If no fluid is obtained and an infected joint is strongly suspected, consider injecting the joint with saline (lavage) and re-aspirating.
・関節液が得られず、感染関節が強く疑われる場合は、関節に生理食塩水を注入し(洗浄)、再度吸引することを検討する。
Myth:トリガーフィンガー(ばね指)は常に屈筋腱鞘炎を合併する
Reality:Digital flexor tenosynovitis is a common condition associated with inflammatory arthropathies. Triggering may present with flexor tenosynovitis or, more commonly, as a result of thickened finger pulleys, which present at the A1 level in particular.
・手指屈筋腱鞘炎は、炎症性関節症に関連する一般的な疾患である。トリガーフィンガー(ばね指)は、屈筋腱鞘炎を伴うこともあるが、より多くは、特にA1レベルにみられるpulleyの肥厚の結果として生じる。
・従来、腱鞘炎とトリガーフィンガーは、屈筋腱鞘注射によって治療されるが、後者(A1 pulleyの肥厚による場合)については、超音波ガイド下でA1pulle周辺に標的を絞った注射が望ましい方法である。超音波の使用には、注射の前に正しい診断を確認できるという利点もある。
・圧倒的多数は屈筋腱鞘炎を伴わない、オーバーユースによるA1 pulleyの肥厚によるトリガーフィンガーです。
この記事が気に入ったらサポートをしてみませんか?
