
71章 リウマチ性疾患における鎮痛薬
Kelley71章、Analgesic Agents in Rheumatic Disease
NSAIDs以外の鎮痛薬の話です。
オピオイド、トラマール、抗うつ薬(三環系抗うつ薬、SNRI)、プレガバリン・ガバペンチンについて。
キーポイント
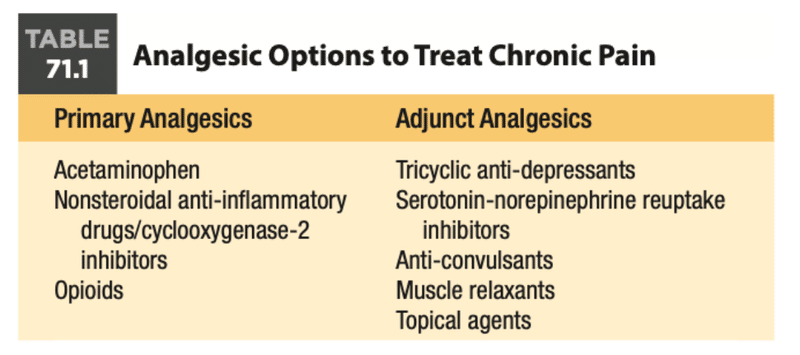
アセトアミノフェン、非ステロイド性抗炎症薬、オピオイドなどの鎮痛薬は、侵害受容性疼痛や炎症性疼痛に有効である。
抗うつ薬、抗けいれん薬、筋弛緩薬などの鎮痛補助薬は、本来の鎮痛作用はないが、神経障害性疼痛や機能性疼痛には有効であり、鎮痛薬の効果を増強することができる。
慢性疼痛に対するオピオイドの使用は、第一選択薬として考慮すべきではない。
多くの薬物は、CYP2DGとCYP3A4系の相互作用を通じて、オピオイドの代謝を増加させたり低下させたりする。
メサドンの過量投与に関する報告の増加は、CYP3A4系を阻害する薬剤の併用によるものと考えられている。
三環系抗うつ薬は様々な疼痛症候群に有効であるが、副作用と遅発性のためコンプライアンスが課題となる。
新しいセロトニン・ノルエピネフリン再取り込み阻害薬(デュロキセチンなど)は、三環系抗うつ薬よりも忍容性がよく、発症も早い。
数多くの抗けいれん薬の疼痛に対する研究のなかで、ガバペンチンとプレガバリンのみが一貫して有効性を示している。
筋弛緩薬は短期間の使用を目的としており、長期的な効果はない。
はじめに
リウマチ性疾患の痛みを十分に治療しないと、慢性疼痛を発症する
慢性疼痛は、患者の日常生活の多くの側面に悪影響を及ぼす。具体的には、身体機能の低下、心理的苦痛や精神疾患の発症、対人関係の障害などがある。
慢性疼痛は、個人的な苦痛に加えて、医療費の増加、身体障害、労働時間の損失など、社会に負担を強いる。
痛み知覚の生理学
Pearl: 痛みは脳の多くの部位を活性化させ、それらが相互に作用しあって痛み体験が生じる
Comment: Pain activates many areas of the brain that interact, resulting in the pain experience, which will differ among individual patients. The “Pain Experience” involves three components: biologic, psychological, and sociological. As described later, activation of various parts of the nervous system will contribute to each of these components.
・痛みの経験には、生物学的、心理学的、社会学的な3つの要素が含まれる。
・生物学的は、感覚・識別、心理学的は、感情・情動、そして社会的な痛みの経験は評価・認知である。

Pearl: 痛みの機序は侵害受容性、炎症性、機能性、神経因性の4つに分類できる
Comment: Pain can be mechanistically divided into four classifications: nociceptive, inflammatory, functional, and neuropathic.
・侵害受容性疼痛は、求心性神経を活性化する侵害刺激に反応する一過性の疼痛
・炎症性疼痛は、組織の損傷や炎症に反応して起こる自発的な疼痛過敏(例:術後疼痛、外傷、関節炎)
・機能性疼痛とは、正常な入力を中枢で異常に処理することで生じる痛みに対する過敏性である(例:過敏性腸症候群、線維筋痛症)
・神経障害性疼痛とは、神経系の損傷や病変に伴って生じる自発痛や疼痛に対する過敏性である(例:末梢神経障害、帯状疱疹後神経痛)。
・リウマチ性疾患で多いのは、侵害受容性疼痛と炎症性疼痛である。
・疼痛コントロールが不十分であると、機能性疼痛、神経障害性疼痛を引き起こすことがある。
Pearl: 鎮痛薬は侵害受容性疼痛や炎症性疼痛により有効であり、鎮痛補助薬は神経障害性疼痛や機能性疼痛により有効である
Comment: The efficacy of analgesics is dependent on the pain mechanism. Primary analgesics are more efficacious in nociceptive and inflammatory pain, whereas adjuvant agents are more efficacious in neuropathic and functional pain.
・鎮痛薬は侵害受容性疼痛や炎症性疼痛により有効であり、鎮痛補助薬は神経障害性疼痛や機能性疼痛に有効である
・それぞれの疼痛分類には異なる疼痛メカニズムが関与しており、それぞれの分類の中にも複数の異なる疼痛メカニズムが存在する。
・痛みは末梢と中枢の両方のメカニズムによって生じる。多くは一人の患者において複数のメカニズムが働いている。
・従って、メカニズムの異なる2つ以上の薬剤を使用することで、痛みのシグナルを遮断し、痛みを和らげる可能性が高まる。
Myth: オピオイドは慢性疼痛に対して有効性が高い
Reality: An Agency for Healthcare Research and Quality report published in 2014 suggested that the evidence for risks of long-term opioid treatment to treat chronic pain outweighed the evidence for effectiveness
・慢性疼痛に対してのオピオイドの有効性は証明されているが、長期的な有効性を示す研究はほとんどない。
・歴史的にはオピオイドは短期治療(心筋梗塞など)や終末期医療に使用が限られていた。
・しかし、20世紀後半に慢性疼痛にたいしてオピオイドが過剰に使用されるようになり、オピオイド関連の死亡者は劇的に増加した。
・現在は、慢性疼痛に対する長期的なオピオイドは、リスクがベネフィットを上回っている、と言われている。
慢性オピオイド使用のリスク因子
High
>モルヒネ当量90mg/日以上またはメサドンの使用
乱用リスクあり(現在乱用している、若年、精神疾患、過去の異常行動)
痛みの原因が不明
併存疾患(腎臓、肝臓、呼吸器、睡眠時無呼吸症候群)
他の鎮静薬、刺激薬、抗不安薬、睡眠薬の使用
副作用対策として複数の薬剤を使用している
若年
使用しても機能的な改善がない
投薬開始後の急激な増量
コントロールされていない精神疾患
転用の危険性が高い、または生活環境が不安定な在宅患者
Modarete
モルヒネ換算50~90mg/日
薬物乱用の診断歴 はあるが6ヵ月以上は乱用していない
処方者がオピオイドを投与することに「不安」を感じている患者
Low
モルヒネ換算50mg/日
薬物療法を遵守し、非オピオイドも使用している
明確な使用適応がある
治療後の明らかな機能改善
Pearl: 眠気や吐き気の慣れは、鎮痛剤の耐性よりも早く生じる
Comment:Tolerance to different effects of opioids occurs at different rates. For example, tolerance to sedation and nausea occurs earlier than analgesic tolerance.
・時間の経過とともに、オピオイドは効きにくくなり、これを耐性(Tolerance)と呼ぶ。
・オピオイドの耐性は、症状によって異なる速度で生じる。例えば、鎮静や吐き気に対する耐性(慣れ)は、鎮痛作用の耐性よりも早く生じる。
・しかし、便秘のように、決して耐性を示さない作用もある。
Myth: 身体依存(Physical Dependence)と中毒(addiction)はほぼ同じ意味である
Reality: Physical dependence is not addiction (and the terms should not be used interchangeably). Physical dependence is a pharmacologic effect characteristic of a number of different types of medications.
・身体的依存は中毒ではない。
・身体的依存は薬剤の生理作用であり、「身体依存は、薬物の突然の中止、用量の大幅な減量、または拮抗薬の投与後に、禁断症状(離脱反応)が起こることと定義される」
・たいして、中毒は特定の薬物や物質の過度使用に関連し、薬物の使用のコントロールを失っている状態であり、生活、職場、社会的な機能に重大な悪影響を及ぼします。
・要するに、身体依存は身体が物質に適応することにより物質がないと身体的不快感を示す状態であり、中毒は過度な薬物使用に関連し心と身体の依存がある状態といえるでしょう。
オピオイド乱用(addiction)リスク
https://academic.oup.com/painmedicine/article/6/6/432/1853982

0~3: 低リスク、問題行動を起こす可能性は6%
4~7:中等度リスク、問題行動を起こす可能性が28%
≥8以上:高リスク、問題行動を起こす可能性が90%<
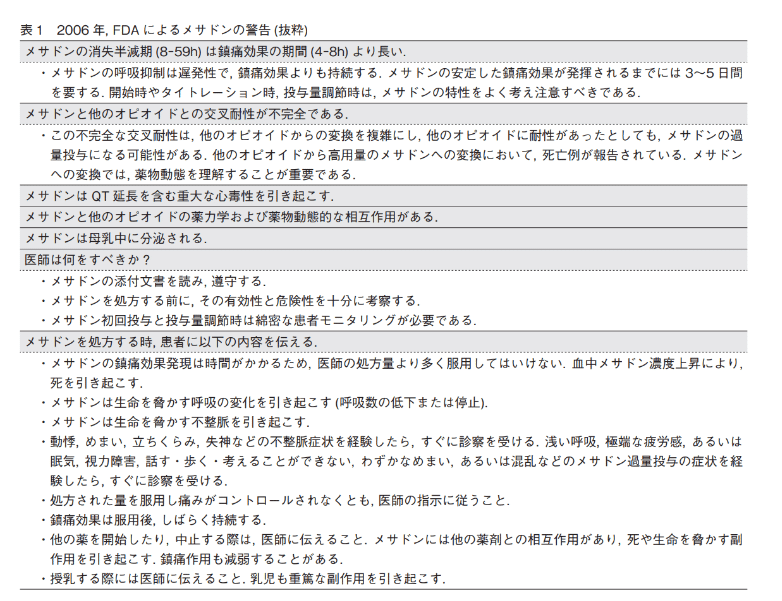
pearl: メサドンは半減期が長く脂溶性のため体内に蓄積しやすく、QT延長による死亡リスクがあるなど注意点が多いため、不慣れな場合は使用すべきではない。
Comment: If unfamiliar with the use of methadone, it is advisable to seek consultation with a pain specialist, especially when considering prescribing methadone at greater than a low dose (20 to 30 mg/day).
・メサドンは長時間作用型のMOR(mu-opioid receptor)作動薬であり、モルヒネに酷似しているが、半減期は長く、経口バイオアビリティが非常に高い。
・モルヒネよりも脂溶性のため中枢神経の浸潤と作用発現が早く、分布面積が大きい。
・半減期は15-30時間で、慢性疼痛に対するメサドンの死亡例が報告されており2016年11月FDAが注意勧告をだしている。死亡例の多くは他のオピオイドからメサドンへの変更で、おそらくはQT延長による突然死によるものと推測されている。
・メタドンは主にCYP3A4で代謝され、二次的にCYP2D6で代謝される。
・CYP3A4により活性化の個人差は30倍にもおよぶ。
・さらに、CYP3A4を阻害する薬物(いくつかの抗レトロウイルス薬、クラリスロマイシン、イトラコナゾール、ケトコナゾール、ネファゾドン、テリスロマイシン、アプレピタント、ジルチアゼム、エリスロマイシン、フルコナゾール、グレープフルーツジュース、ベラパミル、シメチジンなど)はメサドンの効果を増大させる
・CYP3A4は消化管にも存在するためメサドンの腸内のCYP3A4の量は最大11倍まで変化し、メサドンの分解のばらつきの一因となっている。
・メサドンは処方頻度が少ないにも関わらず、オピオイド関連死の1/3はメサドンである。
・って、どんだけ使いにくいんだよ。
Pearl: フェンタニルもCYP3A4によって代謝されるため、オピオイドに耐性のある患者(経口モルヒネ換算60mg/日<)のみにフェンタニル製剤を投与べきである
・Fentanyl is metabolized primarily by CYP3A4 to the inactive metabolite norfentanyl; therefore, drugs that inhibit this enzyme will increase the drug effect (see earlier under “Methadone”). Only opioid-tolerant patients (>60 mg/day of oral morphine equivalent) should be started on fentanyl products owing to risks of severe respiratory depression.
・とまさかの、よく使うフェンタニルも、メサドンと同様の注意点あり
・フェンタニルも脂質濃度が非常に高い強力なオピオイドであり、発現は早く、作用時間は短く、広く分布します。
・急性期は点滴、終末期はパッチが便利です。モルヒネよりも嘔気や便秘の副作用が少なくて使いやすいですが、薬剤相互作用には注意しましょう。
CYP3A4金関連で個人的に注意しているのは、
抗真菌薬(フルコナゾール、ボリコナゾール)、タクロリムス/シクロスポリン、マクロライド(クラリスロマイシン)、ジルチアゼム・ベラパミルです。
Pearl: トラマドールは弱いMOR拮抗薬とノルアドレナリンおよびセロトニン再取り込みを阻害する作用をもっている
Comment: Tramadol is a synthetic codeine analogue with a dual mechanism of action. Analgesia results through weak MOR agonism and inhibition of uptake of norepinephrine and serotonin.
・トラマドールは、μオピオイド受容体への作用がありますが、受容体への結合能力が弱いためモルヒネよりも鎮痛効果は弱く、副作用もモルヒネよりは少ないです。
・さらに、ノルアドレナリンとセロトニンの再取り込みを阻害する作用も持っており、鎮痛補助薬の効果もあります。
・ただし、トラマドールの身体依存や乱用が多いため、中毒リスクの高い患者では避けるべきです。
・鎮痛補助薬の作用もあるため、SSRI、SNRI重要、三環系抗うつ薬、神経遮断薬の併用は痙攣のリスクになり、避けたほうが良いとされます。
Pearl: オピオイドは副腎機能を阻害するためコルチゾールやアンドロゲンの分泌が減る
Comment: In males, the opioids inhibit adrenal function, resulting in reduced cortisol production and reduced adrenal androgens. In females, the opioids lower luteinizing hormone (LH) and follicle-stimulating hormone (FSH) release. In both males and females, long-term opioid therapy can result in endocrinopathies, including hypogonadotropic hypogonadism, leading to decreased libido, and females may develop menstrual cycle irregularities.
・オピオイドは、性ホルモン、プロラクチン、オキシトシン、成長ホルモン、抗利尿ホルモンなど、多数のHPAホルモンの放出を遮断する。
・長期のオピオイド療法は、性欲減退につながり、女性は月経周期不順を発症する
・オピオイド関連の副腎不全は有名です。
・オピオイドは長期使用で広く内分泌系に影響を与えます。恐るべし。
その他、
・オピオイドの副作用で有名なのは、呼吸抑制ですが、この副作用は長期使用により耐性が生じます。
・先程も書きましたが、嘔気嘔吐は慣れますが、便秘は慣れません。スインプロイクが今は使えるので便利です。
Myth: ほとんどの抗うつ薬は慢性疼痛に有効である
Realty: 三環系抗うつ薬やSNRIは効果はあるが、SSRI、トラゾドンには鎮痛作用はほとんどない
Nevertheless, not all anti-depressants are effective pain medications. For example, the selective serotonin reuptake inhibitors (SSRI) have minimal analgesic properties and therefore have a limited role in the treatment of chronic pain. Trazodone, used mainly for sleep, is another anti-depressant without analgesic actions. But trazodone is frequently used as a sleep aid because of the high incidence of sleep difficulties in the chronic pain population.
・抗うつ薬は長い間、慢性疼痛の治療に用いられてきた。疼痛の改善はうつ病の改善よりも早く、低用量で認められる
・FDAは、SNRIであるデュロキセチンを線維筋痛症、糖尿病性末梢神経障害、慢性筋骨格痛に、ミルナシプランを線維筋痛症に承認している。
・とはいえ、すべての抗うつ薬が有効な鎮痛薬というわけではない。例えば、選択的セロトニン再取り込み阻害薬(SSRI)は鎮痛作用がほとんどない。さらにトラゾドンも、睡眠補助薬としての効果はあるが、鎮痛作用はない。
Pearl: 三環系抗うつ薬の神経障害性疼痛にたいするNNTは2.5で、どのTCAもほぼ同等の有効性を示している。
Comment: TCAs are considered first-line agents in the treatment of chronic neuropathic pain and fibromyalgia.Two systematic reviews with 17 randomized controlled trials (RCTs) using 10 anti-depressants have shown numbers needed to treat (NNTs) of approximately 2.5 for neuropathic pain All TCAs have shown fairly equal efficacy within the class.
・三環系抗うつ薬(TCA)は慢性神経障害性疼痛や線維筋痛症の第一選択薬の一つ。
・神経障害性疼痛のNNTは2.5。TCAはほぼすべて同等の有効性を示している。
・TCAは可能な限り低用量から開始し、ゆっくりと漸増していく。
・アミトリプチリンは寝前5-10mgで開始し7日ごとに増量していく。疼痛の改善はおよそ25-50mgの範囲で示され、疼痛効果は3-4週間以内に認める。
・TCAは抗コリン作用、抗ヒスタミン作用をもつことから副作用は多い。
ex. 眠気、口渇、便秘、尿閉、かすみ目、体重増加、性的機能障害は多い。心臓の副作用には起立性低血圧と不整脈があり、40歳以上の患者については、心疾患の既往を確認しベースの心電図は確認しておく。
・24歳までの若年者では自殺念慮や自殺行動のリスクが高まる。オーバードーズでは比較的低用量でも死ぬ可能性がある。
・TCAを中止する場合は、副作用を減らすために1週間に25%ずつ減量することが推奨される。
Pearl:SNRIであるデュロキセチンはTCAよりも効果発現は早く通常は1週間以内で効果が現れる
Comment: Duloxetine has also been approved for diabetic peripheral neuropathy, fibromyalgia, and generalized musculoskeletal pain in the United States. It is superior to placebo at doses between 60 and 120 mg per day with this disorder, and patients typically respond within the first week.
・デュロキセチンは糖尿病性末梢神経障害疼痛、線維筋痛症に効果がある。
・1日60~120mgの用量で効果は認め、通常最初の1週間以内に治療反応を認める。
・また、デュロキセチンは変形性関節症の不快感や慢性腰痛などの慢性筋骨格痛にも有効性を示している。
・副作用:吐き気、口渇、便秘などがある。性的な副作用はSSRIよりも少ない。
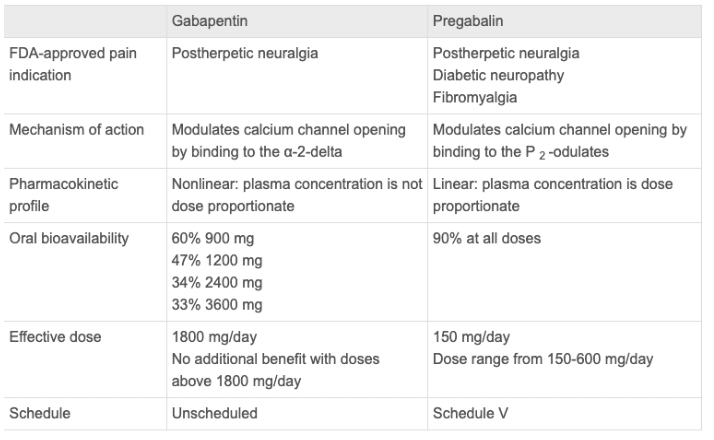
Pearl: 抗けいれん薬で鎮痛薬として一定の効果を示すのはプレガバリンとガバペンチンだけである
Comment: With the exception of pregabalin and gabapentin, studies on the efficacy of the various anti-convulsants to treat pain have been inconsistent.
・プレガバリン(リリカ®)とガバペンチン(ガバペン®)以外の抗けいれん薬は、疼痛治療に関する研究では一貫した効果を示すものはない。
・プレガバリンは帯状疱疹後神経痛、糖尿病神経障害性疼痛、線維筋痛症、脊髄損傷に関連した疼痛の治療薬としてFDA承認されている。
・ガバペンチンは帯状疱疹、三叉神経痛の治療薬としてFDA承認されてる。
・両者の正確な作用機序は不明であるが、GABAと構造的に関連する分子であり、おそらくは神経細胞の興奮を抑制し、鎮痛作用、抗けいれん作用をもたらすと考えられている。
プレガバリン(リリカ®)メモ
・バイオアビリティは容量が増加するつれて減少する。900mgでは60%、3600mgでは33%と低下する。
・少量ずつ増量することでバイオアビリティは向上する。
・副作用:めまい、傾眠、口渇、末梢性浮腫など。夜間に投与すると睡眠が改善する。末梢浮腫は1/3に認める。自殺企図のリスクはプラセボに比して2倍である。
・休薬は離脱症状を避けるために少なくとも1週間かけてゆっくりと休薬すべきである。
※ガバペンチンのバイオアビリティは線形、という点は異なるが、副作用はほぼプレガバリンと同様である。
この記事が気に入ったらサポートをしてみませんか?
