抗菌薬、症状が治まっても飲み切った方が良いですか?
日本における抗菌薬の処方動向を解析した研究【1】によれば、2016年に最も使用された薬剤はマクロライド(32%)で、次いでセファロスポリン(28%)、フルオロキノロン(19%)が続きます。この研究では2004年から2016年における抗菌薬処方の経時変化についても縦断的に検討していますが、抗菌薬の総処方量変化は5%に過ぎなかったことが報告されています【図1】。
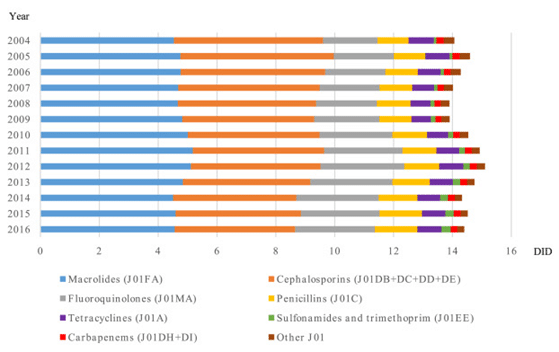
【図1】薬剤クラス別の抗菌薬の総消費量(参考文献1より引用)
また、2013年から2016年までの間に、15歳未満の小児に投与された経口抗菌薬の経時変化を検討した研究【2】においても、抗菌薬の処方量は大きく変化していないことが報告されています。
皆さんもご存じの通り、厚生労働省は2016年4月に薬剤耐性対策アクションプランを策定しており、その成果目標として以下の内容を明記していました【3】。
❖2020 年の人口千人あたりの一日抗菌薬使用量を2013年の水準の3 分の2に減少させる。
❖2020年の経口セファロスポリン系薬、フルオロキノロン系薬、マクロライド系薬の人口千人あたりの一日使用量を2013年の水準から50%削減する。
❖2020年の人口千人あたりの一日静注抗菌薬使用量を2013 年の水準から 20%削減する。
日本の卸売業者の販売データを用いて、2013年1月から2019年12月までにおける抗菌薬の使用状況と2020年1月から2020年12月までにおける抗菌薬の予測使用量を検討した研究【4】が報告されています。
この研究によれば、厚生労働省によるアクションプランの公開は抗菌薬使用量の減少に関連していることが示されています。この傾向に基づく解析では2013年と比較した場合、2020年には抗菌薬全体で15.0%、セファロスポリンで26.3%、フルオロキノロンで23.5%、マクロライド系抗生物質で24.6%の減少が予測されています【図2】。つまり、このままのペースでは当初の成果目標を達成できないという予測です。また、非経口抗菌薬では使用量が17.4%増加するという予測結果でした。
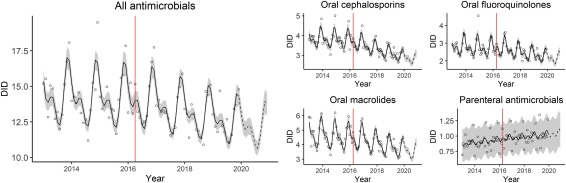
【図2】抗菌薬の使用量推移(参考文献4より引用)
新型コロナウイルスの感染拡大に伴い、抗菌薬の処方動向は既存のトレンドとは無関係に減少した可能性もありますし、少なくとも【図2】のシナリオは、コロナ禍において既に破綻しているように思います。とはいえ抗菌薬は、今現在においても一般臨床で広く使われている薬の一つであることに変わりはないでしょう。
そのような中、抗菌薬の服薬説明をする際に「症状が治まっても、しっかり飲み切ってください」と、お話をする機会は多いと思います。処方されている日数分を飲み切ることで、耐性菌の発現を防ぐことができるというわけです。
とはいえ、処方されている抗菌薬の処方日数はそもそも妥当なのか、という議論もできますし、飲み切らない場合の耐性菌リスクについて語られることは少ないと思います。むろん、そもそも抗菌薬の処方が必要なのか?という問いの立て方も可能ですが、抗菌薬の適正処方の議論は別の機会にしましょう。この記事では「症状が治まっても抗菌薬は飲み切った方が良いですか?」という問いに対して、服薬説明に役立つエビデンスを紹介したいと思います。
抗菌薬の服薬アドヒアランスはどんなもん?
開業医155人の診察を受けた1068人(年齢中央値38歳)を対象に、抗菌薬の服薬アドヒアランスを調査した日本の研究【5】 が報告されています。
この記事が気に入ったらチップで応援してみませんか?

