感染性のある者を発見するPCRの感度は100%論のおかしい点
リアルタイムの感染性をみるのにはPCRの感度が100%だという論をしばしばみる。最近では岩波科学に掲載された「「宮古島市におけるスクリーニングPCRの疫学的推定」に対する検証」という論文で
PCR陰性となったにもかかわらず、検査時点の感染性が高いケースは稀であるとみるべきである。すなわち、感染性をみる場合には、上気道検体を用いたPCR検査の感度はほぼ100%となる。(中略)リアルタイムの感染性を評価する場合には偽陰性率もほぼゼロになる。
さらに、
防疫上は検査時点で感染性のある者を発見する感度を用いるべきであり、RT-PCRのそれは100%に近いとみなされるべきであるため、感度も100%を置くべきである。すなわち感染性のある55人のうち陽性者は55人となり、陰性者は0人となるのである。
筆者はもとになった推定を"誤った根拠と推定にもとづいているといえる"と激しく批判している。
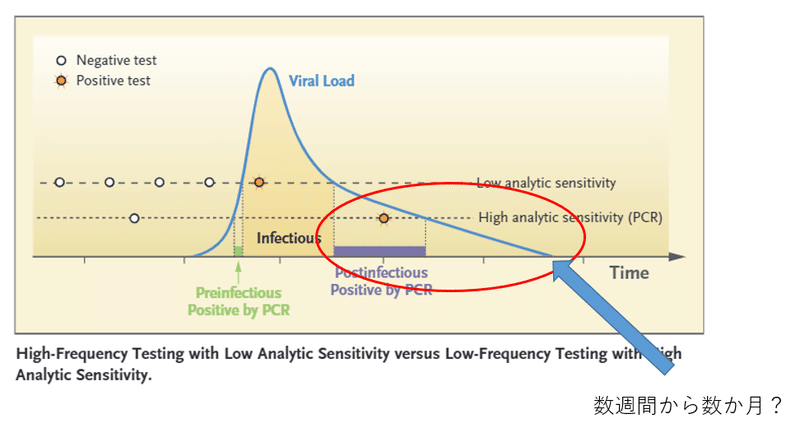
筆者らを初め、感染性のある患者をみつける感度は(検体採取ミスなどを無視すれば)100%の主張は以下の図のようなものだろう。たしかに「その時点」の感染性は100%と言えるのかもしれない。
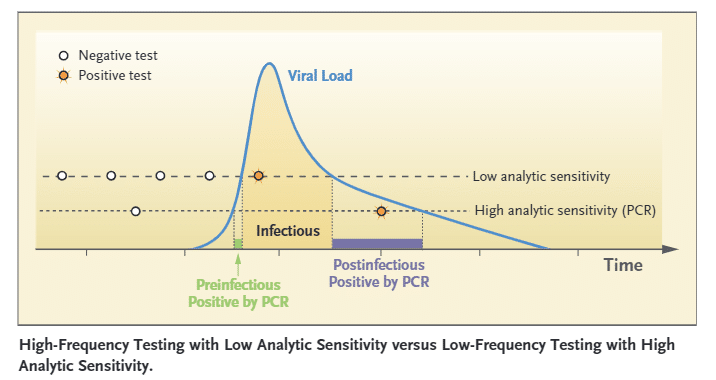
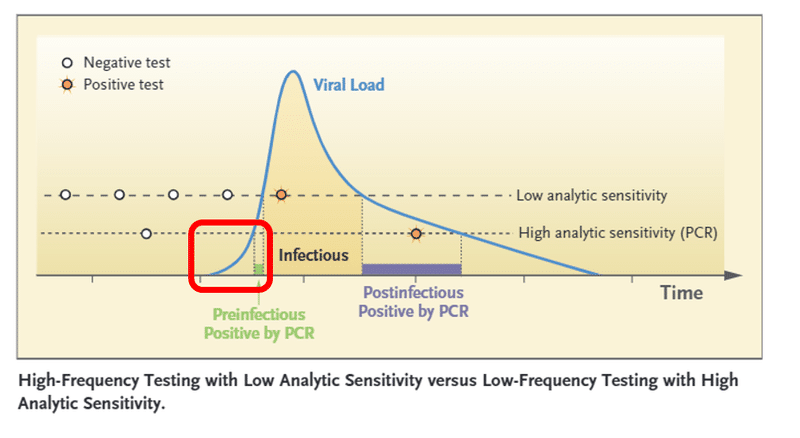
しかし、以下の赤の枠内を無視している。「検査の時点」では感染性はないのかもしれない。しかし、感染早期はウイルスが増殖中で、数時間後や翌日には感染性をもつかもしれない。防疫を考えるうえで果たしてこれを無視してよいのか? 感染伝播を起こす可能性があるのでこの集団を考慮する必要がある。
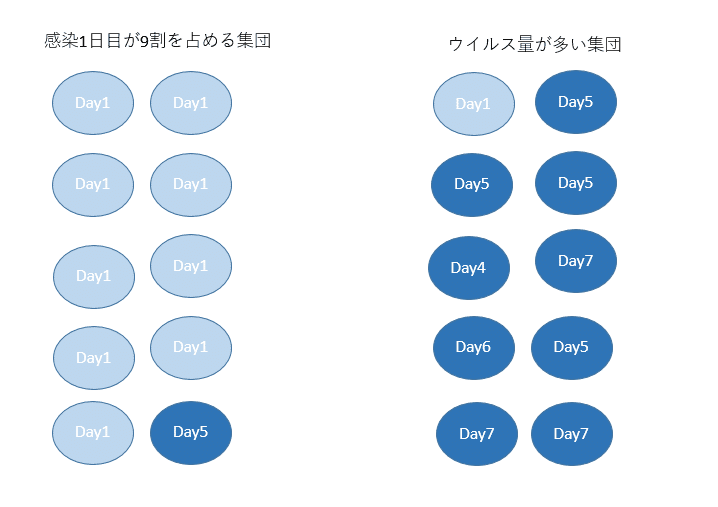
別の記事で述べたが「臨床における感度」は対象の集団によって変わってくる。
例えば以下の2つの異なる集団があり、左は9割が感染1日目、上図の赤枠内の部分の患者であるとする。左の集団では「臨床感度」が低くなる。「ここで左のような集団はあり得ないので恣意的である」というツッコミが予想されるが、逆に赤枠から外れた患者のみの恣意的な集団を設定しているのが最初の論である。
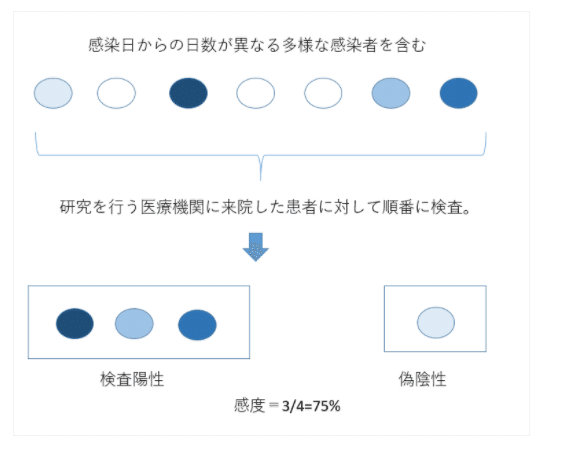
このように臨床感度においては集団の属性が大きく影響する。したがって、恣意的な患者選択ではなく、「ランダムに選択した集団」、や「順番に病院に来院する患者」をもとに臨床検査の感度を推定することが推奨されている。
このように集団によって想定される臨床感度が異なるため、住民検査に適応したいのであれば、本来は地域における患者の分布を考慮する必要がある。しかし、そのような特定地域でのデータはないので、別論文で上記のような推定方法で得られた数値を仮定したり、感染後〇日の集団が平均的に混在するとして計算をしたものを適応する必要があるだろう。
そもそも仮に感染から数日経ていたとして感染性があれば感度100%は本当か?Ct値が高ければ培養が陰性だと述べているが培養の感度は100%なのだろうか?また、例えば以下の論文では鼻咽腔スワブのPCRで陰性だが臨床的にCOVID-19が疑われた15例中14例の呼気からウイルスが検出されている。いずれにせよこのような事象を無視しても先述の理由で感度100%と仮定を置くのは誤りと考える。(注
ついでに同じ論文にはいくつか気になった点があった。これも臨床検査の考え方においてよく見る誤解なので指摘しておく。
論文によると
課題となるのは、回復期陽性のケースだ。ウイルスの残骸RNAをも検出できることで起こる特性であり、検査の精度の問題ではない。
これは同意だが、これに対して以下のような論点から回復期の検出については問題ないと主張し、論文の最後では特異度100%と設定しているがこのような論点は妥当だろうか?
①複数回採取してCt値の推移を評価することで区別が可能
②ウイルス量が多く感染性の高い感染者ほど陽性になりやすく、回復期の陽性者を含めても人口に占める陽性者はわずか
③見つかった陽性者の近辺で濃厚でない接触者を含めて感度のよい検査を実施し、保護隔離し、市中感染者密度を低減させていくための手段として極めて有用
①複数回採取してCt値の推移を評価
住民検査であれば無症状で陽性の患者が多く発見されると思うが、このような複数回採取は現実的だろうか?全員複数検査?頻度は?回数は?など考慮すべき点が多い。すでに回復期で無症状あれば本人には臨床的に検査による利益は期待されないにも関わらず検査・隔離による「不利益」を被る。複数回検査して判断するから問題ないというのであれば、癌のスクリーニング検査の偽陽性は確定検査で判定できるため、無視してよいのだろうか? 現実的に複数検査で判定できるとしても、このような点を無視するのはおかしい。
②感染性の高い感染者ほど陽性になりやすい。
その通りだが、回復期以降、時には数週間にわたってRNAが陽性になることが報告されている。もちろんウイルス量が低下するので検出されにくくなっていくが、感染性のあるとされる10日間とくらべて回復期に陽性となりうる期間は長い。よって、ある集団でランダムにピックアップすると、感染10日以内より、10日以後の患者が見つかる可能性が高まってくる。「期間の長さ」+「ウイルス量」の2点が集団において検出される確率に関わってくる
③保護・隔離による感染者低減効果
感染性のある感染早期の患者を発見すれば、伝播を防いで感染伝播を抑制する効果も高いし、その周囲の感染者も感染から比較的早期の可能性が高いだろう。しかし、感染から、例えば2週間以上を経た陽性者とその周辺の陽性者は回復期の陽性者が混じる可能性や、陽性者がみつからない可能性が高くなるのではないだろうか。これらの回復期の陽性者をみつけることによって実際に感染伝播の低減が得られるのか、根拠が弱いと思う。別の記事で述べたような、アウトカムとの関連の確かさの考慮が必要になる。
中国青島において1089万人の都市を全員検査して陽性者はたった12人だから特異度は少なくとも99.99988%?
上記論調をよくみる。しかし、この青島のデータを単純に他の場所に適応するのは誤っている。回復期の陽性者が混ざってくる割合は感染伝播が活発に起きているときと、伝播がなくなっているときでは変わってくる。
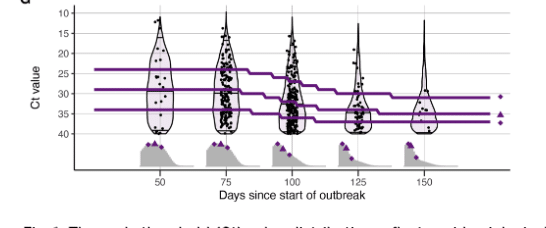
以下の論文ではアウトブレイクの時期によってCt値の分布が変わってくることを示している。図GのCt値の分布をみるとその推移がよくわかるだろう。青島のデータは2か月間のロックダウン後の状態であり、伝播が遮断され、そもそも集団に陽性者は非常に少ない時点である。
https://science.sciencemag.org/content/373/6552/eabh0635.full
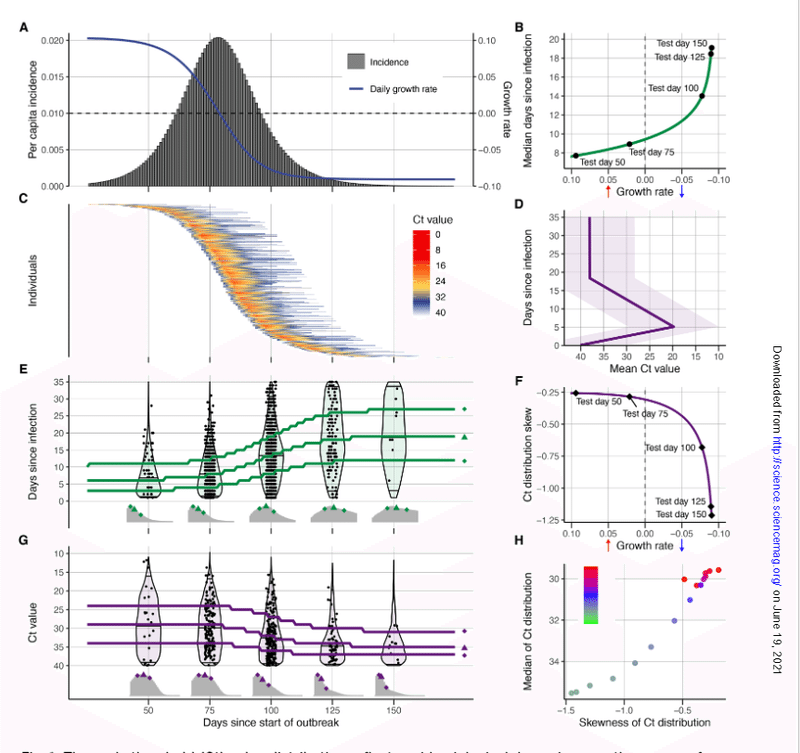
時期によって回復期陽性者が検出される可能性が変わってくる。また、どの時期でもCt値が高い患者(回復期の可能性あり)が占める割合も少なくないのがわかるだろう。(注2)
詳細は別記事を参照してほしいが、臨床(公衆衛生でも)何のアウトカム(例:感染者数)を改善したいかによって、見つけたいcondition (target conditionと呼ぶ:例えば感染早期および感染性がある患者)を設定し、その見つけたいCondition以外で検査が陽性とでれば「偽陽性」と考える。この「偽陽性」が混ざる割合、つまり特異度は上記のように集団によって変わってくる。したがって、単純に青島のデータを伝播が起きているような状況に適応するのは誤りである。
最後に念を押すと、「感度・特異度が100%でないから検査を抑制すべき」という意見ではない。別に完璧でなくても利益が不利益を上回ることで意味がある。しかし、その限界を考慮せず論文の結論にあるように感度100%、特異度100%という非現実的な設定をするのは好ましくないと思う(注3)。
脚注
注1) QUADAS-2など参照
注2)だから現在の検査の実施状況においてCt値が高い陽性者を見つけるのは意味がないと誤解しないように。現在の検査戦略では有症状者・濃厚接触者やハイリスクの集団での検査が中心であり、感染早期に発見される割合が高いと考える。
注3)感度100%、特異度100%と主張しているひとは実際は私が観測する限りほぼ見かけません。しかし、少なくとも前述の論文では最後に感度100%、特異度100%と仮定しているのでこのような記述にしました。
この記事が気に入ったらサポートをしてみませんか?
