
20240325: 肩不安定症・関節窩トラック・Hill-Sachs lesion
肩の安定性
肩関節はボール&ソケットジョイントです。窩 (関節窩) はボール (上腕骨頭) の表面の 4 分の 1 しか覆わないため、身体のすべての関節の中で最も可動範囲が広いです。腕が肩の動きの限界に達すると、それが「エンドレンジ」として定義されます。エンドレンジに沿って移動した伸ばした腕の軌跡は、肩関節の周りに大きな円を作成します。この円で囲まれた領域は、移動の「中間範囲」と呼ばれます。可動範囲の最終段階では、肩関節包の一部が固くなり、関節窩上での上腕骨頭の平行移動が妨げられます。一方、肩関節包は中間可動域で緩いため、上腕骨頭は関節窩上で任意の方向に自由に移動できます。上腕骨頭のこの移動は弛緩と呼ばれます。前方および後方引き出しテスト(荷重および移動テスト)およびサルカステストは、肩関節の弛みを検出することを目的としているため、腕を中間運動範囲で行って実行されます。
中間範囲の安定性は、関節内陰圧 と凹面圧縮効果によって提供されます。
肩の筋肉すべてが沈黙しているとき(腕をリラックスしてぶら下げているとき)、肩は腕の重みによって下方に引っ張られます。これにより関節内に負の圧力が生じ、上腕骨頭が関節窩内に吸い込まれ、上腕骨頭の下方への移動が妨げられます。腕を下方に引っ張ると(サルカテスト)、上腕骨頭がさまざまな程度で下方に平行移動することがあります。一般に、関節内圧の負の値は、下方への引っ張りの増加に伴って直線的に増加します。この負の値の増加により、陰圧と腕の重量が平衡に達したときに上腕骨頭がそれ以上並進するのが妨げられます。外部負荷に対する関節内圧の応答性は、関節の体積だけでなく、関節包や筋肉などの周囲の軟部組織エンベロープの厚さと質によって決まります。関節内圧の反応性には程度の差があるため、肩の弛緩の正常値はありません。人によっては、肩が非常に弛んでいるため、中間可動範囲で肩が亜脱臼したり脱臼したりする可能性があります。この亜脱臼または脱臼が症状を伴わない場合、この弛みは単に生理的なものであるため、治療の必要はありません。
腕を上げた状態で筋肉の収縮が起こるとすぐに、肩の筋肉による収縮力によって上腕骨頭が関節窩に対して引っ張られ、上腕骨頭の並進に対する抵抗力が生じます。この安定化メカニズムは凹面圧縮効果と呼ばれます。この効果は、関節窩の凹面の深さと筋肉によって生じる収縮力の大きさに依存します。関節窩は、前後 (AP) 方向が上下方向の 2 倍の深さです。その結果、一定の圧縮力の下で上腕骨頭を並進させるのに必要な力は、AP 方向の 2 倍よりも上下方向で大きくなります。並進力/圧縮力の比は安定率として定義されます。AP方向は0.33~0.35、上下方向は0.59~0.64です。肩の筋肉による合力の大きさと方向は、腕の活動と位置によって異なります。大きさと方向が何であれ、関節窩に対する合力の垂直成分に安定率を乗じたものが抵抗力を決定します。
可動域の限界に達すると、肩の関節包の一部が硬くなり、腕をそれ以上動かすことができなくなります。たとえば、下関節上腕靱帯(IGHL)を含む前下嚢は、腕が外転、外旋、水平方向に伸展しているときに緊張します。緊密な被膜 - 靱帯構造は、緊密な被膜の方向における上腕骨頭のスタビライザーとして機能します。IGHL の抵抗を超える力が加わると、IGHL が剥離または破裂し、上腕骨頭が関節窩から外れる可能性があります。これは外傷性肩脱臼であり、病的であるため治療が必要です。したがって、脱臼が腕のどの位置で発生するか、また脱臼に症状が伴うかどうかに応じて、脱臼は生理的であるか病的である可能性があります。
関節窩の骨欠損
関節窩の骨欠損の何が問題なのでしょうか? とても根本的な質問です。私たちがこの問題に最初に注目したとき、定量的な生体力学的研究は存在していませんでした。関節窩の3分の1以上の骨欠損は治療が必要と言われていました。この 3 分の 1 の評価は非常に主観的なものであり、定量的ではありません。関節窩の 3 分の 1 が何であるかを正確に知ることは誰にもできません。3 分の 1 や 4 分の 1 などの主観的な評価を使用している限り、治療が必要な欠陥の重大なサイズを決定することはできません。これは、関節窩および上腕骨頭の欠損に関連する肩の安定性に関する私たちの一連の研究の始まりでした。4 つの異なるサイズ (関節窩長の 9%、21%、34%、46%) の前下関節窩骨欠損を段階的に作成し、各サイズの骨欠損でバンカート修復後の肩の安定性を測定しました 。興味深いことに、関節窩の最大の骨欠損があっても、肩が運動の最終範囲、つまり外転と外旋にある限り、肩の安定性がよく保たれていたのです。これは、この位置では、たとえ大きな関節窩欠損があっても、修復された前下嚢が固くなり、上腕骨頭の前方移動が妨げられたためです 。しかし、腕が中間の可動範囲に入ると、ある程度の大きさの関節窩欠損があると骨頭が容易に前下方に移動してしまいます。これは、堅固な関節包による保護がなくなり、関節窩が浅すぎて上腕骨頭を保持できないためです。この欠損サイズは関節窩長の 21%、または関節窩幅の 28% でした。これらの所見は、関節窩の骨欠損が末端範囲の不安定性ではなく、中間範囲の不安定性に関連していることを明確に示しています。


3D CT を使用して関節窩骨欠損の正確な位置を特定しました。上腕骨頭が体幹に対して前下方向に脱臼します。しかし、肩胛骨の前傾により、肩胛骨に対する上腕骨頭の脱臼の方向はほぼ前方でした(右肩の「時計の文字盤」の 3:01)。関節窩の前部に生じた骨欠損についても同様の生体力学的研究を繰り返しました 。まず、軟部組織の寄与を除いた安定性比を使用して骨の安定性を測定しました。次に、変位制御研究でバンカート修復後の肩の安定性を測定しました。これらの研究によれば、関節窩欠損の臨界サイズは関節窩幅の 25% であることが実証されました。
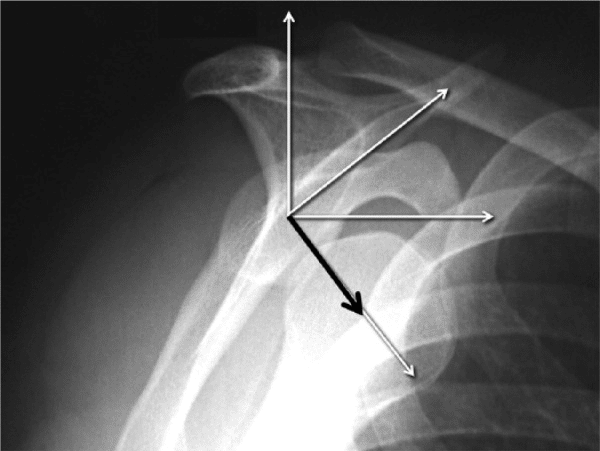

関節窩欠損の評価
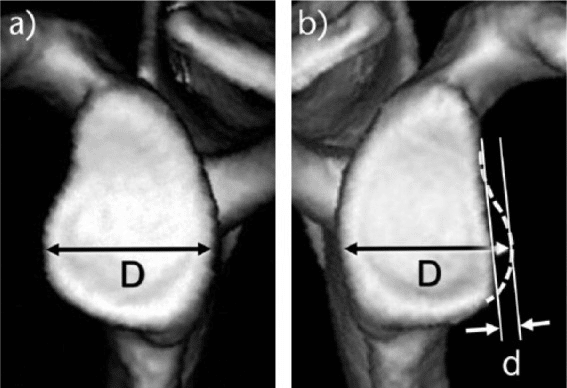
関節窩の骨欠損を評価するには、X 線撮影、CT、3D CT、 MRI 、および関節鏡検査など、さまざまな方法があります。3D CT を使用した関節窩の「正面」ビューは、関節窩の骨欠損の最も正確な評価を提供するため、今日のベンチマークとみなされています。関節窩の正面図では、次の 2 つのことを決定する必要があります。1) 元の関節窩の形状を推定する方法。2) 欠損サイズの表現方法。前者の場合、2 つの方法があります: 1) 最適な円を使用します および; 2) 対側関節窩を基準として使用します 。 CT スキャンの撮影時には両側の肩の画像が常に利用可能であり、左右の差が長さと幅の 1% 未満であるため、対側の関節窩を使用することが最良の方法であると考えられます 。その場合、代わりに最適円法を使用できます。後者の場合、欠損サイズを表現する方法も 2 つあります。1) 面積測定と、2) 線形測定。ほとんどの人は線形測定を使用することを好みます 。簡単で特別なソフトウェアが必要ないためです。必要なのは定規だけです。

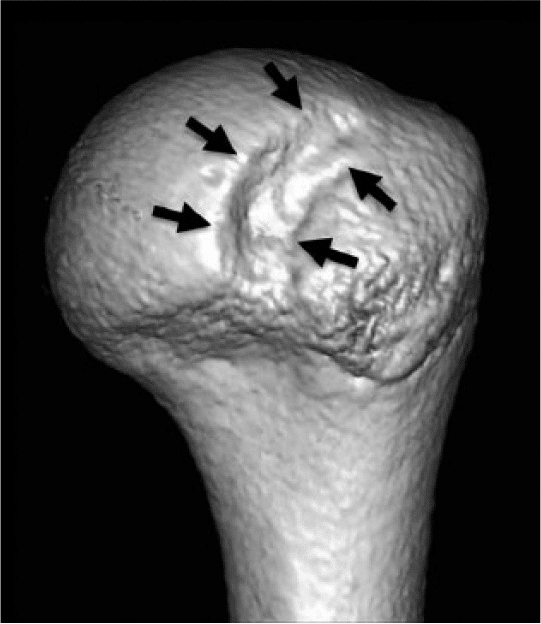
ヒル・サックス病変 (HSL)
HSL は、前方不安定性のある肩でもよく観察されます。HSLの有病率は、初脱臼後は65%~67%、再発性脱臼後は84%~93%と報告されています。
これは、関節窩の前縁によって生じた上腕骨頭の圧迫骨折です 。
上腕骨頭の後面に位置し、頭頂部から 0 mm から 24 mm の範囲にあります。通常、小さな HSL は大結節の近くに位置しますが、大きな HSL は大結節から離れてより内側に伸びます。小さくて狭いが内側に位置する HSL は、最適な治療オプションを選択する際に特別な注意を必要とします。
HSL は中間の動きの範囲で関節窩から離れた位置にあるため、中間の安定性とは関係ありません 。上腕が外転や外旋などの後端可動域にある場合、関節窩は HSL が位置する上腕骨頭の後外側部分に来ます。この腕の位置で HSL が関節窩によって完全に覆われていれば、不安定性が生じることはありません 。ただし、関節窩の範囲外にある場合は、関節窩の前縁と係合して脱臼を引き起こす可能性があります 。したがって、関節窩の骨欠損とは異なり、HSL は終端範囲の不安定性に関連しています。
HSL のリスクの評価
HSL によって引き起こされる不安定性のリスクをどのように評価できるでしょうか? HSL の臨界サイズはどれくらいですか?
前述したように、HSL は週末域の不安定性に関連しています。これは、噛み合い/脱臼のリスクが関節窩に対する HSL の相対的なサイズと位置に依存することを意味します 。 HSL のリスクを評価するには 2 つの方法があります。 1 つの方法は動的検査です。関節鏡手術中に、HSL と関節窩の間の相対的関係を評価できます。重要なことは、この動的検査はバンカート修理後に実行する必要があるということです 。バンカート修復の前に HSL が関節窩と係合するかどうかは問題ではありません。私たちが知りたいのは、その後も関与のリスクが残るかどうかです。これが動的検査を行う唯一の目的です。したがって、バンカート修復後に行う必要があります。残念ながら、ほとんどの評価はバンカート修復の前に動的検査を実行し、この検査が肯定的であれば、それを魅力的な HSL と呼びます。これらの報告によると、関与している HSL の有病率は 34% ~ 52% でした。これは魅力的な HSL を判断する正しい方法ではなく、有病率は明らかに過大評価されています。 Parke ら は、バンカート修復の前後での取り組みを評価しました。彼らの一連の 983 件の肩の安定化では、バンカート修復後の動的検査中に 70 件の肩が噛み合ったことが示され、これらの場合には再修復が追加されました。真の「魅力的な」HSL の有病率は 7% (983 人中 70 人) でした。この方法の欠点は、動的検査中に修復物を損傷するリスクがあることです。

2 番目の方法は、「関節窩トラック」の概念を使用することです。 HSL が関節窩の前縁に係合するリスクは、上腕が運動後端の範囲にあるときに最大になります。これは、この位置で関節窩が HSL を乗り越えるためです。関節窩に対する HSL のリスクを評価する目的で、関節窩トラックの概念が導入されました。関節窩トラックは、上腕が後端の運動範囲 、 HSL が関節窩軌道内に留まる場合、係合や脱臼は発生しません。ただし、関節窩軌道の外に出ると、関節窩の前縁が HSL に落ち込み、新たな脱臼を引き起こす可能性があります。関節窩軌道の幅は、関節窩軌道の内側縁と回旋腱板のフットプリントの内側縁の間の距離として定義され、死体肩 では関節窩幅の 84% であり、関節窩幅の 83% でした。
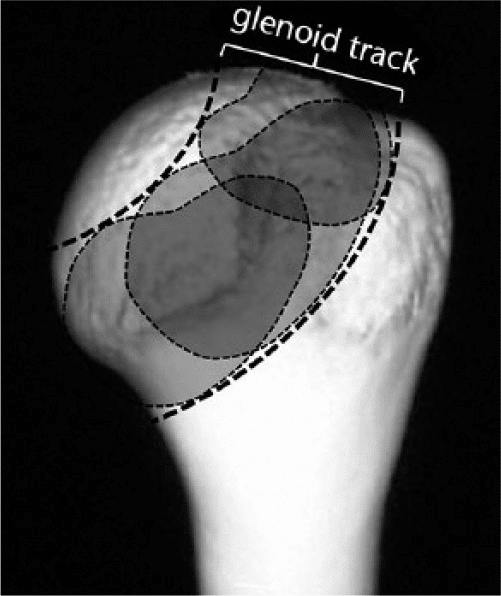
私たちの日常診療では、関節窩の両方の正面像と、3D CT で関与する上腕骨頭の後方像を使用します。まず、無傷の関節窩の幅を測定し、関節窩幅の 83% (0.83D) を計算します 。次に、この 83% 値 (0.83D) が、関係する関節窩の正面図に適用されます 。関節窩の骨欠損がある場合、関節窩トラックの真の幅 (0.83D - d) を得るには、83% 値 (0.83D) から欠損幅「d」を引く必要があります。この幅 (0.83D - d) を上腕骨頭の後面図に適用します 。 HSL の内側縁が関節窩軌道内に留まる場合、この HSL が関節窩の前縁と係合する危険はありません。 HSL が関節窩軌道の内側縁を超えて内側に伸びている場合は、噛み合う危険性があります。前者は「非エンゲージング HSL」、後者は「エンゲージメント HSL」と呼ばれていました。ただし、上で説明したように、これらの用語はほとんどの場合誤用され、多くの混乱を引き起こします。この混乱を避けるために、私たちは「オントラック HSL」と「オフトラック HSL」という新しい用語を提案しました。 HSL が関節窩トラック上に留まる場合 (オントラック病変)、噛み合う危険はありません。 HSL が関節窩軌道から外れている場合 (軌道外病変)、噛み合いや脱臼の危険性があります。

最近、このオントラック/オフトラックの概念の有効性を示す臨床研究がいくつかあります。 Locher et al は、関節鏡視下バンカート修復術を受けた 100 人の患者を遡及的に分析した。これら 100 人の患者のうち、88 人が軌道上の HSL を有し、12 人が軌道外の HSL を有していた。コース上の患者の再発率は 6% (88 名中 5 名) でしたが、コース外の患者の再発率は 33% (12 名中 4 名) でした。再発を経験するトラック上の患者に対するオフトラックの患者のオッズ比は 8.3 でした。 Shaha ら はまた、関節鏡視下バンカート修復術を受けた 57 人の患者を調査しました。再発率は、オントラック患者では 8%、オフトラック患者では 75% でした。再発を予測するためのオフトラックコンセプトの陽性的中率は 75% でしたが、20% を超える関節窩骨損失の陽性的中率は 43% でした。彼らは、オフトラック法は正確であり、関節鏡視下前部安定化を検討しているすべての患者の日常的な術前評価として推進されたと結論付けました。
治療戦略
オントラック/オフトラックの概念に基づき、当院の治療方針は以下の通りです。軌道上の HSL および関節窩骨損失が 25% 未満の肩の場合は、軟組織修復のみで十分です。 HSL が順調に進み、関節窩の骨損失が 25% 以下の場合、関節窩の骨損失は、Latarjet 手術などによって修復する必要があります。オフトラック HSL および関節窩の骨損失が 25% 未満の場合、再手術は良い処置である可能性があります。ただし、患者が全範囲の外旋を必要とする投擲競技者である場合、または患者が再発リスクの高い接触/衝突競技者である場合、Latarjet 手術は、トラック外の病変を損傷に変換できるため、優れた手術です。トラック上の病変を修復し、肩にさらなる安定性をもたらします。ラグビー選手に対するラタージェット処置の結果は非常に満足のいくものでした。オフトラック HSL と関節窩の骨損失が 25% 以下の場合、関節窩欠損を固定する必要があります。 Latarjet 手術では、オフトラック病変をオントラック病変に変換できます。ただし、Latarjet 処置後も HSL がオフトラックのままである場合は、HSL への再注入または骨移植のいずれかを Latarjet 処置に追加する必要があります。
骨性バンカート病変
上記の治療戦略は、びらん型の関節窩骨欠損に対するものです。場合によっては、関節窩の骨損失に骨片が伴うことがあり、これは骨バンカート病変と呼ばれます。これは、再発性前方不安定症の 22% ~ 50% の症例で観察されます。骨性バンカート病変の治療戦略については、依然として議論の余地があります。断片のサイズが関節窩欠損のサイズよりもはるかに小さい場合でも、断片を関節窩に固定し直すだけで十分であると報告する人もいます。
5~8 年間の追跡調査では、小さな断片を固定した後、残存欠損が新しい骨の形成によって埋められ、最終的に関節窩の形状が元の形状に近づくことが示されました。一方、破片が小さくなればなるほど、破片と関節窩との結合が悪くなり、結果が悪化すると報告する人もいます。現時点では、再建された関節窩 (天然関節窩 + 骨片) が HSL (オントラック病変) をカバーするのに十分な幅がある場合、断片を関節窩に固定することをお勧めします。関節窩欠損と断片の間のサイズの不一致がどの程度許容されるかはまだわかりません。さらに長期にわたる臨床研究が必要です。
まとめ
肩の安定性は腕の位置と肩周囲の筋肉の活動によって決まります。関節包靱帯構造は、腕の可動域の末端では主なスタビライザーであり、一方、関節内負圧と凹部圧縮効果は、腕の可動域の中間では主なスタビライザーです。
関節窩の骨損失には、断片型とびらん型の 2 つのタイプがあります。ヒル・サックス病変(HSL)として知られる上腕骨頭の骨損失は、上腕骨頭が関節窩の前で前方に脱臼したときに関節窩の前縁によって引き起こされる上腕骨頭の圧迫骨折です。前方不安定性患者の 5 人中 4 人は、ヒル・サックス病変と関節窩骨病変の両方を有しており、これは「双極性病変」と呼ばれます。
上腕が後端の運動範囲に沿って動くか、上腕がさまざまな程度の外転、最大外旋、最大水平伸展を行うと、関節窩は上腕骨頭の後関節縁に沿って動きます。関節窩と上腕骨頭とのこの接触領域は、「関節窩トラック」と呼ばれます。
関節窩軌道上に留まる HSL (軌道上病変) は関節窩と係合できず、脱臼を引き起こすことはありません。一方、関節窩軌道の外にある HSL (軌道外病変) には、噛み合いや脱臼の危険性があります。臨床検証研究では、「オントラック/オフトラック」の概念により、HSL が関節窩に係合するリスクを確実に予測できることが示されています。オフトラック病変の場合は、関節窩欠損のサイズと再発のリスクに応じて、remplissage または Latarjet 手術のいずれかが適応となります。
この記事が気に入ったらサポートをしてみませんか?
