
【医療】生活習慣病の「療養計画書」とは なんぞや?
療養計画書とは
長年の不摂生のツケが回ってきたせいだろうか。近頃は2か月に1回の頻度で、近所のクリニックに通い続けている。いわゆる生活習慣病というヤツだ。
前回受診したのが4月で、ちょうど2か月後になる6月某日にクリニックを訪れたところ、いつもと少し対応が違った。
いつもは、血液検査がない場合、体調の変化を簡潔に伝えた後は軽く世間話をして次回受診日を決めて終わりなのだが、今回に限っては先生がやや真剣な口調で「療養計画書を作成しなければならないため少しお時間をください」と仰る。
「ん? 療養計画書ってなんだ?」
療養計画書とは下記のような書類だ。
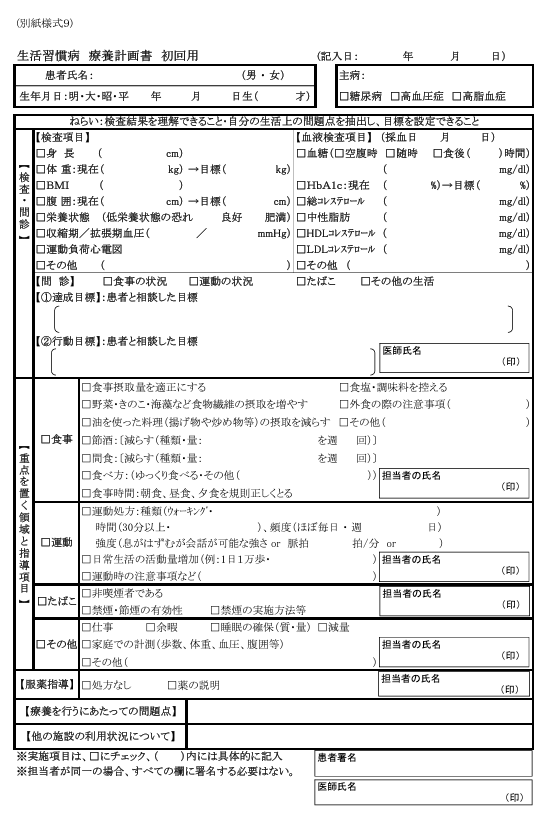
「何か厳しめに指導されるのかな? 嫌だなぁ」と身構えながら聞いていたら、いきなり「目標を決めましょう」と先生がのたまい、血液検査の数値と運動量を保つの2項目が自分の目標に決まった。
これまでも血液検査の数値は先生と定期的にチェックしているし、運動量を保つについてもウォーキングを日課に取り入れている。目標とは言っても、今までにやってきた項目で、新たにチャレンジする内容ではない。
ちょっと安心した。「ホッ」
目標決めのあとは、食事、運動、喫煙、飲酒などの指導項目について逐次質問しながら先生がPC画面に入力していく。10分ほどで書類は完成しただろうか。
完成した書類を先生が印刷し、「ここにサインして」と求められる。
どうやら手術のときの同意書みたいに、患者のサインが必要な書類のようだ。
サインした書類のコピーは会計時に渡された。
言葉で書けばこれだけの作業であるが、通常の診察と電子カルテの記入に加えてこのような作業が追加で発生するため、先生もてんてこ舞いのようであった。
会計の計算も勝手が違うのか普段よりも時間がかかり、待合室はいつになく混んでいた。
診療報酬改定に伴う対応
会計を待っている間に時間があったのでグーグル先生に尋ねてみたら、この療養計画書なる書類は、2024年6月1日からの生活習慣病に関わる診療報酬改定に伴う対応らしい。
前回の4月と今回の6月の診療明細を比較してみると、違いがよくわかる。
<2024年4月>
再診:73
明細書発行体制等加算:1
外来管理加算:52
外来感染対策向上加算(再診):6
特定疾患療養管理料:225
処方箋料:68
特定疾患処方管理加算2(処方箋料):66
合計点数:491
窓口負担:1,470円
<2024年6月>
再診:75
明細書発行体制等加算:1
医療情報取得加算3(再診):2
外来感染対策向上加算(再診):6
生活習慣病管理料Ⅱ:333
処方箋料:60
合計点数:477
窓口負担:1,430円
表の中の数字は診療報酬の点数を表しており、窓口での負担額は、合計点数で決まる診療報酬に負担割合を掛けた金額となる。
自分の場合、窓口での負担額は、4月:1,470円から6月:1,430円へと僅かに減額になっているようだ。
診療明細の内容を見比べてみると、4月には特定疾患療養管理料、特定疾患処方管理加算、外来管理加算が計上されていたのに対して、6月にはそれらが無くなっている。代わりに生活習慣病管理料が計上されていることがわかる。
実は今回の改定で、特定疾患療養管理料の対象から生活習慣病の括りに入る糖尿病、脂質異常症、高血圧症の3つの病気が除外されたらしい。
そのため、クリニックでは生活習慣病の患者を診察しても、6月以降は特定疾患療養管理料を計上することができなくなってしまったのだ。
特定疾患療養管理料はこれまでクリニックの重要な収入源の1つであったため、これが計上できなくなれば経営が成り立たなくなってしまう。
その対策として、適用条件を緩和して生活習慣病管理料が計上できるようになった。
そして、生活習慣病管理料を計上するためには、前述の療養計画書の作成が必要という建付けである。
療養計画書を作成して生活習慣病管理料を計上すれば今までと同等の収入が確保できるため、町のクリニックではこの6月から大量に療養計画書が作成されるようになったと思われる。
5月まで:特定疾患療養管理料
6月から:生活習慣病管理料 ⇒ 療養計画書が必要
診療報酬改定の狙い
このような改定をおこなった厚生労働省の狙いは、やはり、膨らみ続ける医療費の抑制にあると考えられる。
これは、来る超高齢化社会に向けて増え続ける医療費を少しでも抑制しないと、医療制度の存続自体が危ぶまれる状況にあるからだ。
日本人の死因の上位を占める三大疾病は、以下とされている。
悪性新生物(がん)
心疾患
脳血管疾患
このうち、心疾患と脳血管疾患では生活習慣病との色濃い関連が知られており、病気の入り口とでも言うべき生活習慣病を悪化させないようにコントロールすることが、医療費の増加を抑制するうえで喫緊の課題となっているのだ。
そして、生活習慣病治療の最前線に立っているのが町のクリニックの医師たちである。
彼らに療養計画書を作成させることで、生活習慣病患者の食事や運動などの生活習慣への改善指導を強化し、心疾患や脳血管疾患などの死に直結する重篤な病気への移行を抑制しようと画策しているのだろう。
そのことで医療費の抑制が図れると考えているのだ。
※生活習慣病の原因には遺伝的な要素も存在するため、必ずしも生活習慣だけが病気の原因とは言えない
制度改定の受け止め
制度改定の狙いはわかったが、それに対する受け止めはどうであろうか?
医師の目線
まず、医師の目線で考えた場合の受け止めであるが、「余計な仕事を増やさないでよ。勘弁してくれよ」というのが多くの医師の本音ではないか?
中でも、「患者と一緒に生活習慣を見直す計画を立てる」というのがなかなかにハードルが高いと思われる。
まじめに取り組むと、診察時間内に患者を交えて療養計画書を作成しサインまでもらう必要がある。
そのような対応をしていては、診察時間が大幅に増えてしまうだろう。
一人あたりにかかる診察時間が増えれば、一日に診れる患者数が減少してしまい、まじめにやればやるだけ病院経営にはマイナスになってしまう。
自分は医師ではないのですべて憶測にすぎないが、医師にとって、今回の診療報酬改定は納得感が低いのではないかと思われる。
患者の目線
一方で患者目線で考えた受け止めは、療養計画書に基づきしっかりと指導してもらえば、医療品質が向上しベネフィットも高まるような気がする。
しかし、よくよく考えてみると療養計画書などいう紙切れがなくとも、真っ当な医師なら生活習慣改善の指導など元々当たり前にやっていたことである。
実際のところ療養計画書を導入したからと言って、医療品質が格段に向上するようなことは無さそうだ。
運悪く真っ当ではない医師に当たってしまった場合は、それなりに効果があるかと言えば、それも期待が薄い。
そもそもそのようにレベルの低い医師では、療養計画書も形だけの手抜きとなり、有効に活用されることは考えづらいからだ。
もし、生活習慣病の改善効果が限定的であり、医者の業務負荷が増えるだけであったとするならば、療養計画書の導入は失敗に終わってしまうだろう。
この手の施策は、効果検証がされるのだろうか?
抜本的な医療改革を望む
医療費の増加を抑制したいという厚生労働省の問題意識は理解する。
しかし、そのためには療養計画書の導入といった小手先の対応では、とても足りそうにないことは明白だ。
コロナ禍の対応で日本の医療体制の問題点がさまざまに指摘されてきたが、それらの議論はコロナ禍の終息と同時にどこかに消えてしまった。
財政面を含めて、いろいろな面で歪みが生じて制度疲労が顕著になっている日本の医療体制を救うためには、ゼロベースから考えて制度設計し直す必要があるのではないか?
国は失敗を恐れず、ドラスティックな改革にチャレンジして欲しい。その際、我々国民も多少の痛みは確保しなければならないだろう。
そのためには政治の力が不可欠だ。
※この記事は、個人の見解を述べたものであり、法律的なアドバイスではありません。関連する制度等は変わる可能性があります。法的な解釈や制度の詳細に関しては、必ずご自身で所管官庁、役所、関係機関もしくは弁護士、税理士などをはじめとする専門職にご確認ください。
また本記事は、特定の商品、サービス、手法を推奨しているわけではありません。特定の個人、団体を誹謗中傷する意図もありません。
本記事を参考にして損害が生じても、一切の責任は負いかねます。すべて自己責任でお願い致します。
お知らせ
資産運用に興味のある方は、拙著『資産運用の新常識』をご覧ください。
この記事が気に入ったらサポートをしてみませんか?
