
摂食障害について
いつかは書こうと思っていたnoteなのだけれど、今日書く。
なおnoteはいま毎日書いている(笑)そろそろいったん区切りを付けないとな…とも思っています。
このnoteはわたしが調べられる範囲で調べた情報をもとに製作したスライドと、わたし自身が当事者より見聞きしてきた情報をもとに問題点を考えてみたものである。
協会の主催するセミナーに参加したり、学術書を読んだり、研究論文を見たりは普段から行っているけれど、あくまで民間人であるがゆえ、調べられる範囲には限界もあることは先に述べておく。自由研究程度のものでしかないかもしれない。
さらにここでは十分に取り上げられない問題も多数ある。「文化依存性結合疾患」と呼ばれることがあり、とにかく関わっている問題が非常に多岐なので。
とはいえ「300人以上の当事者にヒアリングを行った民間人」も「摂食障害のドキュメンタリー映画を撮影した人」も、恐らくわたしぐらいだとは思うので、自分の置かれている状況を改めて振り返る意味でもこのnoteを執筆するに至った。
なおこの記事を執筆するにあたり、たくさんの友人たちのことを思い返している。改めて感謝したい。
そして、いまなお闘病されている当事者の方や、当事者のご家族の方、臨床や支援にあたる方には、最大限の謝意を持って、心を配っております。

目次について。ちなみにこのスライドでは「マゼンタ」を多用しているが、それは「マゼンタリボン運動」からの影響であるので、悪しからず。
なおどうしてもテキストが多くなるので、なんとなくスライドだけ見てもらっても全然大丈夫だとは思う。
摂食障害についての現状

解説補足…
どうしても大雑把な数値になってしまうのだけれど、調査自体がかなり少なく、このようなスライドになった。なお、摂食障害の症状はかなり複雑で、ここに分けたものも、本当に大雑把である(その辺りは映画を観てもらえると…)
アメリカでは患者数が500万人近いとされている。文化によって発症するリスク等がかなり変動する疾患のため、あまり比較は出来ないけれど、日本ももっと多い可能性が高いのでは、と思っている。
なおこうした調査や研究の不足は、予算の関係もある。なかなか予算が付かない背景があるのだ。2015年には厚労省の指定する「難治性疾患」からも外れてしまった。
これにより研究費(あとは医療費の補助なんかも)も下りづらくなっているのはあると思われる。
ちなみによく勘違いされるのだが、「難治性疾患」から外れたということは、治すのが難しいってことじゃないよね? という意見を見かけることがある。そういう訳ではなく、難治性疾患として指定するには様々な条件が必要なので、その対象ではなくなったということである。
ゆえに治りにくいという部分は依然として同じ状況だと思う。
なお、ここ最近は予算が数倍になったり、行政の動きも少し活発になって来た。
この辺りは民間の努力が大きなものなので、変えられるものも十分にあるということだ。
摂食障害かと思ったら?

解説補足…
スライドにもある通り、基本的に治療は病院でのみ行われる。そのほかは各種相談先であり、最終的には病院を紹介されることになると思う。
ただ、この疾患は決して病院だけで良好になるものでは無く、周囲の人間関係も大変関与が大きい。そのため家族や友人、カウンセラーさんの支えがあって治療を続けていけるというケースもしばしばある。
本人だけが治療に真剣でも、あまりうまくいかないし、逆に周りが真剣過ぎてもうまくいかない。これは要するに「二人三脚」のイメージが近い。片方が止まっていれば、もう一方も止まる。下手すれば、転んでしまう。それも二人ではなく、複数人であることがしばしばだ。
悲しいことに病院によっては受け入れを断るケースもある。治療法が分からない場合などは、そのようなことがある。そして明確な治療法はいまだに確立されていないので(効果的なものはある)、ここの問題はかなり大きい。
要するに治療者がいない。
治療支援センターも現時点では全国に5か所しかないので、中々専門的に相談できるところが少ない。
わたしの知っているケースだと、総合病院に運ばれた拒食症を患っていた患者さんが治療を受ける際に、その病院の先生で摂食障害を知っている人は誰もいなかった、という状況もあった。
初期の拒食症は治療が非常に難しく、結果的にあまり良い方向で運用されなかったようだ。
結果的に患者さんは医療に対してトラウマを抱いてしまい、今でも不信感と警戒心を抱きながら診療を続けていたりする。これはあまり良い方向ではない(そしてそういうケースはしばしばある)。
現在ではそうした専門家の不足に対してもアプローチも少しづつ進んでおり、学会などで頻繁に勉強会が続けられている。一般社団法人CBTを学ぶ会などでも研究課題として取り上げられたりした。
ただ全体で見ればまだまだ誤解されるケースが多く、中々難しい状況と言える。特にメディアなどで紹介される摂食障害には誤解が多く、「テレビに映るのはわたしの病気じゃないと感じる」という話も珍しくない。
原因に関しても誤解されがちで、特に「ダイエットが原因」とよく言われてしまう。ダイエットは結果であり、原因は別にある、と私は良く言っている。
きっかけがダイエットというケースがゼロではないのだけれど、ダイエットと全く離れた環境にいた方が、結果としてダイエットにのめり込んだりするケースも同時にある。要するにダイエットがきっかけでさえない当事者も全然いるのだ。
これは症状の特徴である「痩せ願望」から起因するのだけれど、症状としたように、痩せたいという感情自体が病理である。病的ではない痩せ願望も勿論存在するので、このあたりの区別感はかなり難しいのだけれど。
簡単に説明できるものでは無いのだけれど、やはりこの言葉にすべてが詰まっているので紹介しておく。
これは奇妙な病気だと思いませんか。食欲とか食物とか体重に関連する病気のように言われていますが、実はそうではないのです。対人関係で自分が人からどう見られているかという自尊心の病気なのです。
— ヒルデ・ブルック『やせ症との対話』、星和書店、1993年、70頁。
ちなみに原因については「複合要因」であるために、これです!と断定する時点で間違いである。

依然作成した図。この真ん中の色味が濃くなっているときに発症のリスクがある、と考えると良い。どこかの色が極端に濃くなっても、真ん中は濃くなったりするので、要因が強く出ることはある。逆に言えば総合的にほんのり濃い場合は、目立った要因は見出しにくくなる。
また、外的要因は変化も伴いやすい。引っ越しとか進学とか転職とかで変わっちゃうし、実際にそこから発症したり寛解したりするケースも聞く。
いわゆる「スペクトラム」なものであり、実に動的なのだ。
治療について

解説補足…
基本的にはこの流れに沿って治療が行われる。
これは所感でしかないけれど、実際に治療から回復までスムーズだった方の話を聞くと、この流れに沿っている場合が結構多い(まったく違う流れもある)。
症状によっては不要なものもあるけれど、最初の入り口である「信頼関係・協力関係の構築」の部分でかなり躓いている方の話はよく聞く。
それがなされなくても、先の治療に進む場合が多く、そうした場合の予後はかなり悪い印象がある(前述の通り医療から遠ざかるケースが多い)。
逆に言えば治療がある程度順調な方、回復したと話す方に関しては、ほとんどのケースで主治医への信頼を示している。例外もあるとは思うけれど。
これには致し方ない背景もあって、医療行為は「人命優先」のため、本人が望まなくとも命の危険があると判断されれば、身体管理や栄養指導が強引に入ってしまうこともある。だがこれを理由に医療者を責めることは出来ないなとも思う。
あの時、放置してくれればよかったのに、と今も苦しむ方もいる。
あの時、生かしてくれてありがとうと、今だから感謝できる方もいる。
その時点では合意が見られない、という患者さんに対してアプローチしていく判断は、医療者にとってもかなり複雑なのだろうな、とは思う。
すべての判断が適正なのかなんてわからないが、葛藤の末に下された判断もおそらくあるし、機械的に判断されたケースもあるんだとは思う。
いずれにしても、それなら予後改めて「信頼関係・協力関係の構築」に努める必要はあるのだろう。それが成されていないのであれば、やはり予後は厳しくなる気がする。
またこの関係構築は、特に家族において大きな負担をしめる。医療者よりも家族と過ごす時間の方が長くなることが殆どで、共に治療にあたることになる。
しかし本職の医療者でも難しいとされる治療を、家族が行うのはかなり大変だ。当然ながら費用もかかるものだし、簡単ではない背景がある。家族の心理状態が芳しくない時に、それを支えられる機関も少ない(いわゆる家族会のような)。
当事者の家族は孤立状態にあることが多く、特に児童の場合は母親への心理的負担がかなりあるようだ(これは小児科に勤める看護師の方に聞いた)。
こうした状況がメディアに出てくることは殆どなく、想像するのもかなり難しいのではないか。
さらに心理療法の問題もある。これについては病院ごとに大きな差がある。心理士と医者の役割は異なるので、それぞれの役割が分担でき、かつ連携がとれることが望ましい。
すなわち病院にかかりつけの心理士がいることが望ましいのだけれど、そういう病院が多いわけではない。医師が心理療法にあたるケースもあるが、そうなってくると今度は医師の負担がかなり大きくなる。
患者ごとに立てていく心理療法のプランは異なり、そのうえでは「見立て」が重要になるのだけれど(どの方法が有効かということ)、ベテランの精神科医でも「見立て」はもっとも難しい領域で、常に勉強しないと分からなくなる、と聞いたことがある。
臨床の現場はずっとずっと複雑だ…
2008年の日本摂食障害協会の標語は「熱意、忍耐、そして愛」だったそうだ。
愛、というのは難しいところだけれど、恐らく「熱意、忍耐」の上に来る感情だと思う。
決して諦めないということ。わたしはあなたの治療を諦めないという強い態度。
熱意だけでは、うまくいかない時に冷めてしまうし、忍耐だけでは潰れてしまうんだろうな。こう記述すると本当に難しい疾患だと感じる。
併発する症状について

解説補足…
身体にも合併症が起きることはあるのだけれど、ここでは精神疾患を中心に取り上げた。
併発がある場合、摂食障害の症状が落ち着いても、このもう一方(あるいはそれ以上)も丁寧に治療していかないと、また再発してしまう場合もある。
やはりこれらの症状も「見立て」が重要になるので、なかなか難しい。症状によってはコミュニケーションがうまく進まない場合もあるだろうから、そういう場合にどうするかというノウハウがあまり多くは無い。
以前、JAED(日本摂食障害協会)の主催するセミナーで、協会の発足者であり摂食障害の治療の最前線におられた、生野先生(故人)からこんな話を聞いたことがある。
ドイツで研修をしていた時に、ある少年の治療にチームであたることがあった。その少年は摂食障害とパニック症のような状態で、わたしたち大人が近づくだけでも恐れ、時には暴れた。
わたしたちのチームは様々な療法を検討し、試してみたが、有効なものが少なく、頭を抱えていた。
チーム内の一人が「音楽療法」はどうか?というので、ピアノを聞かせてみる治療を試みた。しかし状況は変わらず、曲に聞き入るどころか、そっぽを向いていたり、演奏の邪魔をしたりしていた。
それでもその先生は根気よく続け、ある日、邪魔をしに鍵盤をたたく少年に合わせ、自分もピアノをたたき始めた。
もはや曲でもなんでもなくなったのだが、やがてその少年はピアノを離れ、その曲とも言えない騒音のような音に合わせて、バンバン飛び跳ね、踊るように動き回り、先生も合わせて音を鳴らし続けた。
やがて少年は疲れ切って、その場に座り込む。先生が側に行ったとき、ようやくその少年は自分の心情を語り始めたのだ。
わたしはその様子を目にし、諦めてはならないと強く、想った。
なんとも、すごい話だと、その場で聞いていたわたしは感動したし、会が終わった後に生野先生にご挨拶しにいったことを覚えている。
生野先生は、医師というより、そこに間違いなく存在しているひとりの人間、という印象で、こういう方に向き合ってもらえれば、確かに情熱が伝播することはあるのだろうな、と感じた。
そういう人ばかりではないことは事実だけれど、そういう人がいることもまた事実。
なお余談であるが、わたしの友人に生野先生の診療にかかったことのある子がいる。地元ではどこに行ってもうまくいかなったので、泣く泣く大阪にあった生野先生の所に行ったらしい。
生野先生は、その子を見るなり開口一番に「大丈夫、あなたは必ず治るから」とおっしゃったそうだ。
そしてその子は回復した。時間はいくらかかかったけれど、予後は良いらしい。
大丈夫、が相手を傷つける場合もあるけれど、生野先生の大丈夫には確かに「愛のようなもの」があったんじゃないかと思う。
併発については今もかなり研究が進んでおり、近年よく言われるのが“発達障害”との併発である。
そういう場合には、発達障害の知見からアプローチした方が有効なこともあるという。もちろん発達障害にも種類やそれぞれの傾向があるので、恐らく一人でやるには相当難しいと思う。
治療には連携が必要になってくる。それは摂食障害に限ったことではないのだろうけれど、個人が抱えている複雑な心情を紐解くために、チームで挑まなければならないケースは多くあるのだろう。
福祉支援について
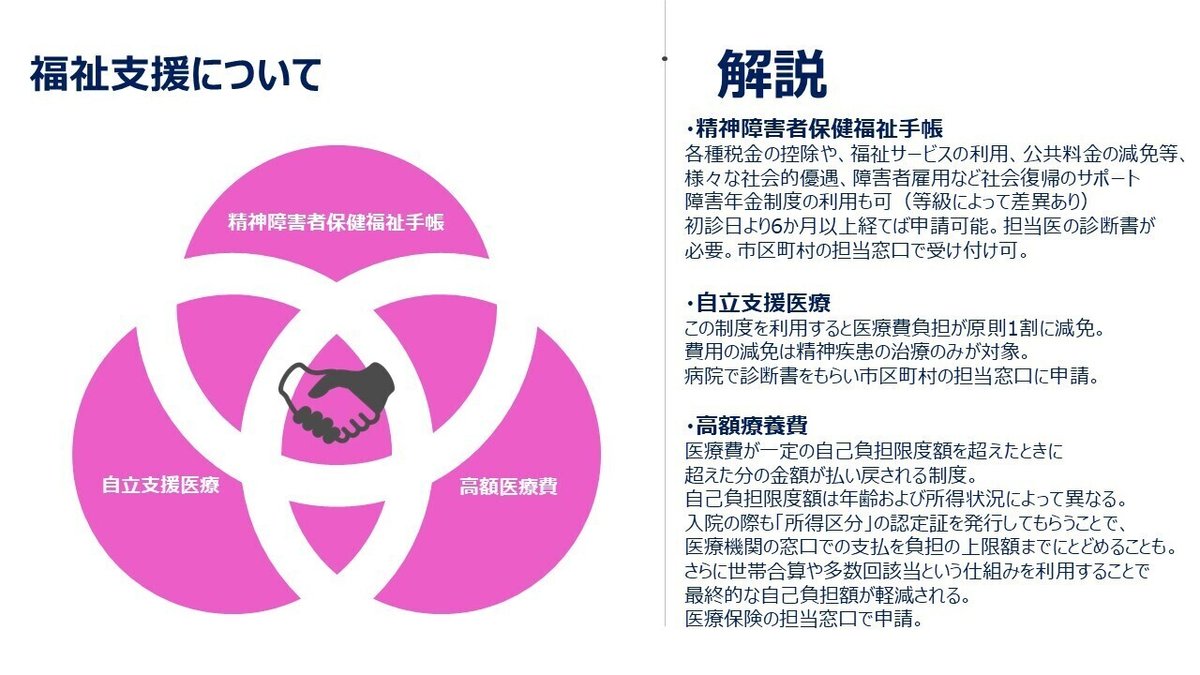
解説補足…
紹介するのは主だった精神疾患に関する行政支援についてである。摂食障害特有の支援というわけではない。
これらの制度は知っておかないと使えないケースもあるので(医師やケースワーカーさんが薦めてくれることもある)、まず基礎知識として知っておくのは大切
意外と知らないという方も多かったりする。また特に手帳に関しては心理的なデメリット(障害者と思いたくない、周りに悟られてしまう…等)を聞くこともあり、活発に利用されているかと言うと、難しい。
なお返納出来るものでもあるのだけれど、それも知られていなかったりする。これはどちらかというと、障害者に対する社会の偏見があるのかと感じる。これは当事者も含めてになってしまうけれど。
あとは自治体によって認定の基準などに差があるらしく、取得しようとしたけど無理だった、という話も少ないながら聞いたことがある。
なおこの他にも使える制度やサービスはあると思うので、積極的な情報交換があると良いなと。
というのも、摂食障害に限ったことではないのだけれど、症状がかなりひどく、とてもじゃないけど社会生活が送れそうにないときは、治療に専念せねばならない。
ならないし、そういう時は協力者も得やすく、支援もある程度存在しているのだけれど、問題は「状態が良くなってきてから」にある。
そうなってくると、途端に放り出されたような状態になってしまう当事者の話を聞くことがしばしばある。具体策が提示されずに困惑してしまう当事者も。
回復傾向にあっても、回復しても「人生は長く」かつ「続く」。思春期に発症するケースがやはり傾向としては多く、学生時代の殆どを治療に充てたという当事者の方も珍しくない。
学生時代のコミュニケーションやそこで見つけるスキルは、社会に出たときに有用のものが多いけれど、そういうものから遠ざかっていれば、かなり難しくなってしまう。
そういう時に繋がれる機関や存在があまり多くない。就労移行支援事業所であったり、自助会であったりが、そのような存在になってくるとは思う。
そりゃあまあ…誰もみな社会で生きていくのに手取り足取りやってもらうわけではないので、自分でなんとかやらないと進まないこともあるのだけれど、そのサポートや、それを行う際に「摂食障害特有の悩み」などを抱えたうえでどうやっていくと良いのか、という心構えやハウツーの情報は不足しているか、あるいは十分に届いていないのだろうな、と思う。
そういう状況になると、また孤立になってしまい、場合によっては再発してしまったりするので、ある程度歩き出せるようになるまで併走してくれるサポートがあるといいのだろうな…(これは摂食障害に限らないけれど)。
少し個人的な宣伝にはなってしまうけれど、そうしたメディアを作ろうと奮闘している竹口の和香さんという元当事者の方がいるので、知らなかったという方はぜひに。友人なもんで。
その他にも民間団体や個人で、支援を考え、いろいろなアプローチを行っている方はおり、そういう所とうまく繋がれるだけでも、行政だけでは事足りないサポートを受けられる可能性はあると思っている。
もっと大きな民間企業とかが動いてくれればいいんだけどね…(間接的に支援している企業はあるけどね)
回復について

解説補足…
最後はこちら。回復の定義、というのは非常に難しい。
というより回復という言葉が適切なのかも難しい。寛解という言葉を用いることもある(寛解というのは殆ど問題がなくなったという意味です)。
回復は「元の通りに戻る」ということだけれど、昔と全く同じ状態というのはなかなか…心理状態などは大きく変わるだろうし、生活や、習慣なども変わる。性格や、人との関わり方も変わるだろう。まあそれは屁理屈になるだろうけど。
症状を乗り越えて、新しく人生の舵を握り始めるうえでは、寛解という表現の方が近いかもしれない。
一方で医療の中には診断基準があるため、その基準に当て嵌まらなくなれば、回復という診断は下りると思う。体重での判断で回復したとされ、そこからまた悪化してしまった、という話は聞いたことがある。
今では用いらなくなる方針になりつつあるけれど(DSMが基準の中に体重を入れなくなった)、まだその方法が取られている所もあるだろうし、身体だけに注目すれば体重や血液検査は重要な判断ソースになってしまう。
また周囲も「見た目が元気になった」ことや「食事を普通に摂るようになった」ことで、回復と判断してしまう場合もある。
摂食障害においては心理状態が重要なので、食事をしたあとに訪れる罪悪感の有無や、ストレスにより過食をしてしまう頻度など、そういった部分も見なくてはならない。
ただ例え罪悪感があっても、それを周りに伝えるのが難しいこともあるし(そのような心理状態ということ)、場合によっては排出行為(嘔吐や下剤など)を伴っており、それを分からないようにしているだけの場合もある。
過去にも、今まで医師にも家族にも誰にも話したことが無く、人生で初めて藤本さんにお話ししました、という方もいらっしゃった。リアルでもあるし、ネット上でもあった。
開示することの難しさは、社会の問題でもあるし、周囲の環境の問題でもあるし、個人の問題でもある。
それがスムーズになるまでは、かなり時間がかかるだろうし、スペクトラムであるがゆえに、開示しやすい世の中になればなるほど、一方でさらに言いにくくなるという方もいる。
それぞれの当事者に合った治療法を確立し、それぞれの当事者が思う「回復」の形づくりをしていくのは、まだまだ難しいと思うし、それが何より再発率に繋がっている気はする。
もちろん、単純に見れば50%の方が再発している一方で、50%の方は回復している。恐らく、この数字も正確ではないと思うけれど、良くなっている人は現実にいるし、そこから支援を始める人もいる。
そういう方の声も少しづつ広がっていくことが、また一つ支援になるようには思う。
総じて…

かなりボリュームのあるnoteになったけれど、それでもこの疾患に対して話せることのほんの一部を紹介したまでだ。
なお、わたしが知っている限りでの詳しい内容は下記からも確認できる。
さらにより当事者の心情や、状況をとらえられるように映画を作ったりしている。
※現在誰でもご覧いただけるのは「Dieater documentary of ED“摂食障害”」のみで「Dieater2 PANDEMONIUM」は当事者の方のみオンラインVerをご覧いただけます。劇場公開準備中です。
なお現在製作中の“DieAter3 EMPTINESS”については、回復とは?ということを考えながら撮影した。公開できるように努めています。
おすすめの本もたくさんあるが、当事者やご家族に向けてはこちら。どちらかというとかしこまった本です。
医療者や支援者の方にむけてはこちら。当事者にはそこまで関与のない内容です。
あと医療者の方には「ヒルデ・ブルック」の本はどれも読んでほしい…
どれも難しいのですが、読みやすいものもあります。
ただこちらは10代の方や、その親御さんに向けての内容になっています。
さらに日本摂食障害協会の発行する「ガイドライン」も読むといいと思います。こちらはどなたでも。そこまでボリュームのあるものではない、パンフレットのようなものですが、要点がまとまっています。
・・・・
まだまだ難しい疾患であるが、こうして「当事者」でもなく「当事者家族」でもなく「医療者」や「支援者」でもない、いわゆる第三者の存在は今後必要になってくるのではないかな、と思う。
やはり渦中にいる中で割くリソースは限られてしまうし、その中で取り組めることには大きな差が出てしまう。
そこから漏れてしまう可能性がある問題についてリソースを割けるのは、第三者なんじゃないかと思うし、わたしもどの点に問題が大きく、そのリソースを割かねばならないか、というのは掴み切れてないので、これからも学んでいたいと思っている。
(これがわたしはわたしのやるべきことをやる、ということ)
なにより、少なくとも今よりは多様な人がこの支援に参画していかないと、そこから漏れてしまう人が出ます。わたしのやり方は正解でも何でもなく、たくさんある支援の枝葉のひとつだからです。
この支援は大樹のように枝葉をたくさんつけ、幹を太くしていく必要があるんですよね。
ちなみに個人的に取り組んでいるのは、社会復帰することになった場合や、実際に復帰してからの、コミュニケーションであったり、友人との関係づくりであったり、趣味を発見することであったり、ほのぼのとした印象のものだ(しかしそれがとてつもなく高いハードルなのである)
後は実際のハウツーであったりする。生活をするということは、より具体性のあることが殆どで、そういったことを相談するのもハードルだったりしますからね。
これも変わりゆくものだと思うけれど、今はそう感じています。
かしこ。
最後にわたしは日本摂食障害協会の一般サポーターにも登録しており、映画によって得た収益を定期的に寄付しています。※サポーターは誰でも登録できて、わたしの見解や意見は個人に基づくものですのでご留意を。
この活動は利益を目的にしているわけではない、というメッセージというかアピールでもあるのですが、どうあれ少しでも当事者の支援に繋がるならば、それでいいと考えています。
この記事が気に入ったらサポートをしてみませんか?
