【2020年JCSガイドライン】PCI後のDAPT期間まとめ【保存版です】
今年に入り,冠動脈疾患に対する抗血栓療法のガイドラインが改訂となりました.
非常にまとまっていて,使いやすい構成になっています.
無料でPDFを見れるので,気になる方は検索してみてください.
今回は,このガイドラインをさらにかいつまんで,「PCI後のDAPT期間」にしぼって解説します.
解説する私は,医師9年目の循環器内科医です.
では,いきましょう.
■第一部:総説的なDAPT期間まとめ
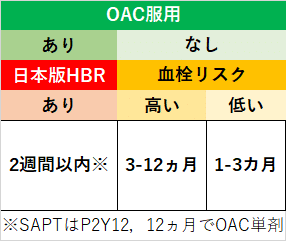
まず,同ガイドラインにはこのようなフローチャートがあります.

※OAC:経口抗凝固薬 ※P2Y12;チエノピリジン
※HBR:高出血リスク
この「日本版HBR」というのが曲者(くせもの)で,到底覚えられません.(気になる方は検索してみてください)
そこで,私は考えました.
できるだけここ(日本版HBR)を省いて選択できないか?
と←
1.チャートを組み換える
OAC(経口抗凝固薬)の内服の有無ならすぐわかりますよね?
OACの有無でここでまず仕分けしたい!
そこで,フローチャートをこのように表にします.

この下半分の”HBRなし”群を,OACの有無で2つに分けます.これで四分表になります.
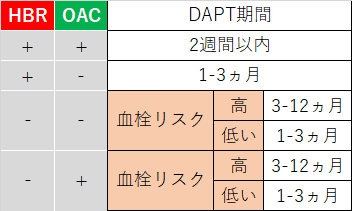
これを”OACあり”群,”OACなし”群に分けなおすと,
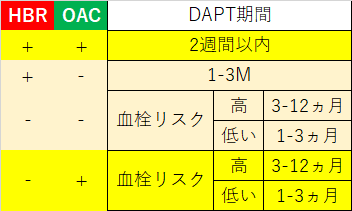
こうなって,ここからフローチャートに戻すと
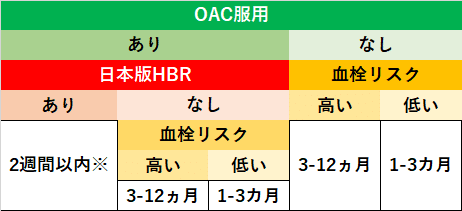
こうなります.
2.”OAC内服していて日本版HBRなし”という群について
さらに,日本版HBRの中には,「抗凝固薬の長期服用」が主要項目にあります.
この主要項目は,1つでも満たしたら”HBRあり”になります.
つまり,実質,”OACあり+HBRなし”という群は存在しないので
...あれ?
これって,もはやHBRの評価いらなくないですか??
▼第一部まとめ➀:フローチャート改良版
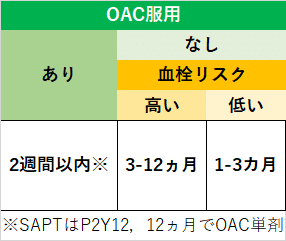
ということで,DAPTの服用期間のカテゴリーを決めるだけなら,日本版HBRを用いずとも,ガイドライン通りカテゴリーを選べます.
ただ,同ガイドラインで強調されていることは
「日本人(を含む東アジア人)は,血栓リスクが比較的低く,一方で,出血リスクは高い」
「ゆえに,至適DAPT期間を決める上で,まず評価すべきはHBRだ」
ということでした.
この考えを無下にするつもりはなく,実際に日本版HBRを活用する場面はあります.
実際,カテゴリーを選んでも,短期DAPTカテゴリーは1~3ヵ月,長期DAPTカテゴリーは3~12ヵ月,とカテゴリー内での幅があるので,この中のさじ加減を見る時,日本版HBRは有用でしょう.

だいぶ割愛してこんな感じです.
あとは自分なりにアレンジしてください.
▼第一部まとめ➁:カテゴリー分類のために重要な血栓リスクについて
そして,賢い方はお気づきかと思いますが,改良したチャートを見ればわかる通り,血栓リスクの方が,DAPT投与期間カテゴリーを決める上では重要なんです.
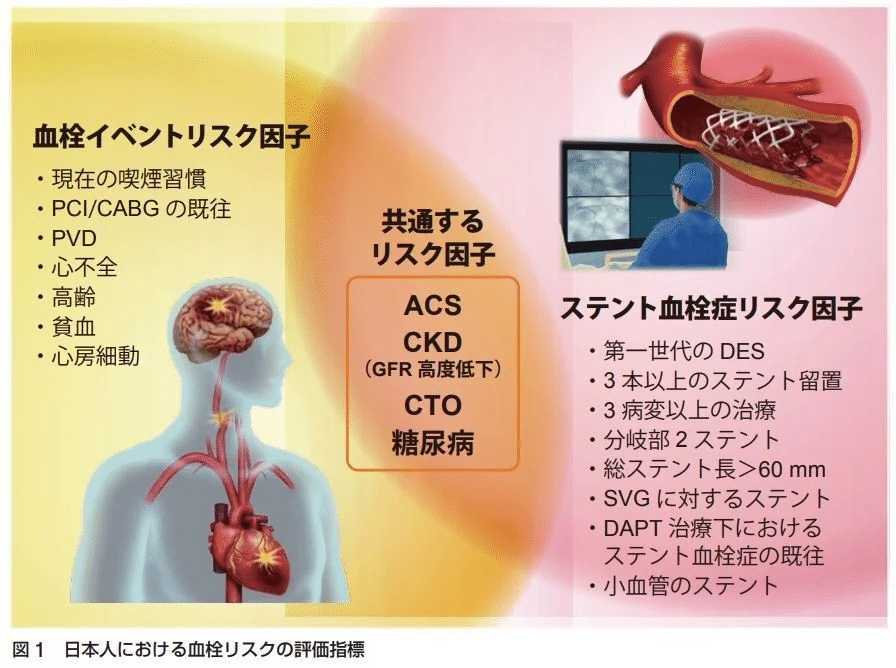
この血栓リスクは,明確なスコアリングはありませんが,JCS2020ガイドラインで提示されている血栓リスクのビジョンが以下になります.
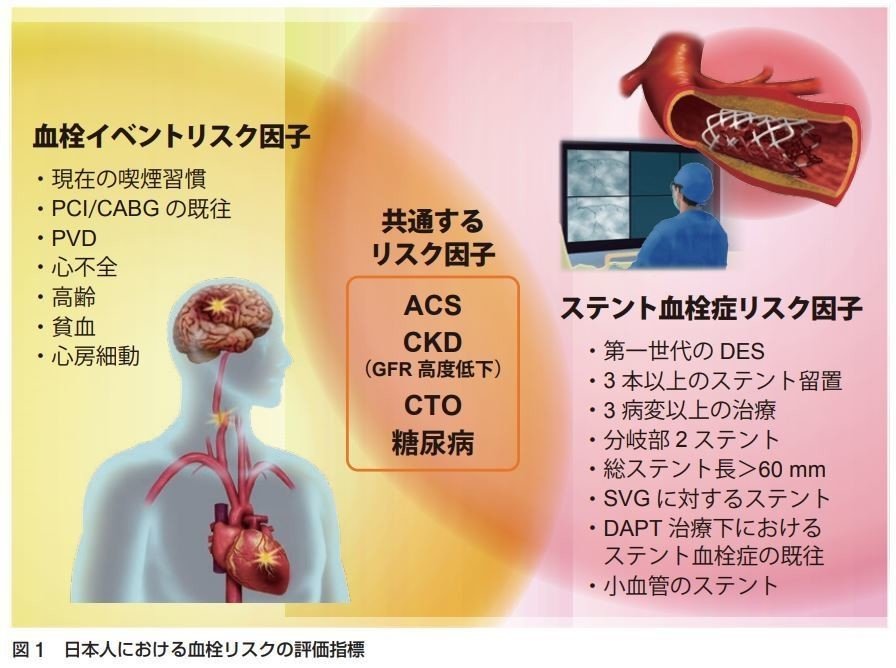
これらは,「○○項目で△△」などの基準や,「◇◇は1点,◎◎は2点」のようなスコアリング表記はなく,最終的には個々の臨床医の判断にゆだねられます.
同ガイドラインでは,「ACSだから12ヵ月」「ACSじゃなければ3ヵ月」のような単純な考え方でなく,こういった多角的なリスクマネジメントの必要性を強調しています.
皆さんも,この図のイメージを大事にしてください.
■第二部:細かい推奨度なども含めたDAPT期間まとめ
1.急性冠症候群(ACS)のPCI後DAPT期間
・3-12ヵ月(ⅠA)
・出血低リスク血栓高リスクは長期DAPT考慮(ⅡaB)
・出血高リスクは1-3カ月(ⅠA)
・単剤はASA(ⅠA)
・ASA禁忌でP2Y12単剤考慮(ⅡaC)
・血栓高リスク出血高リスクは短期DAPT→P2Y12単剤考慮(ⅡaA)
・AF+出血高リスクはOAC+DAPTを1ヶ月以上にしない(ⅢB)
※ASA:アスピリン P2Y12:チエノピリジン OAC:経口抗凝固薬
2.安定狭心症のPCI後のDAPT期間
・1-3ヵ月(ⅠA)
・単剤はASA(ⅠA)
・ASA禁忌でP2Y12単剤考慮(ⅡaC)
・血栓高リスクで12ヵ月DAPTで出血なしの出血低リスクに30ヵ月DAPT考慮(ⅡbB)
・血栓高リスク出血高リスクは短期DAPT→P2Y12単剤考慮(ⅡaA)
・DCBのみは1-3カ月(ⅡaB)
3.抗凝固薬内服中のPCI後DAPTに関して
・周術期は3剤(ⅠC)
・2週間以降はOAC+P2Y12(ⅠA)
・OACはVKAよりDOAC優先(ⅠA)
・心内血栓合併のPCI後はDAPT+VKA(ⅠB)
・1年以降はOAC単剤(ⅠB)
・機械弁では1年以降VKA+ASA(ⅡaC)
・AF+出血高リスクはOAC+DAPTを1ヶ月以上にしない(ⅢB)
※VKA:ワーファリン
▼第二部まとめ
PCI後のDAPT期間を,細かい推奨度なども含めて,1つの表にまとめてみました.

▼総まとめ:PCI後の推奨DAPT期間
➀総説
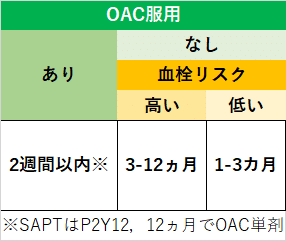
➁詳細

➂出血リスクのスコアリング:日本版HBR

どうでしょう.
これが可能な限りにコンパクトにまとめた,現行ガイドラインにおけるPCI後DAPT期間のまとめでした.
製作者のみなさんの意図に反するところはあるかもしれませんが,実用性重視です.
改良点や間違っている点あれば,TwitterでDMください.
余談➀SAPTが全て(アスピリンでなく)チエノピリジンになることはないのか
チエノピリジンは,一般的に,アスピリンより抗血小板作用が強く,また,消化管出血などのリスクも低い可能性があるといわれています.
STOPDAPT-2試験という,DES留置後1ヵ月DAPTの安全性を示した,重要なトライアルでは,実際に,SAPTがクロピドグレル残しでした.
しかし,今回の記事内容を見ていただければわかるように,現行ガイドラインでは,SAPTはアスピリンがClassⅠAで推奨されています.
クロピドグレルにようなチエノピリジンがSAPTして検討できるのはアスピリン禁忌のときのみです.
一方で,アスピリンによる消化管出血や頭蓋内出血合併のリスクを軽減し,血栓イベントリスク抑制効果を維持することを期待して,P2Y12単剤の検討は,今もなお続いています.
こちらも上述した通り,現行ガイドラインでは,「出血リスクも血栓リスクも,どちらも高い場合に,短期DAPT→チエノピリジンのSAPT」という選択がClassⅡaAで推奨されています.
もしかしたら,今後の報告によっては,チエノピリジン単剤という選択は増えてくるかもしれませんね.
余談➁:チクロピジン(パナルジン®)の出番は?
結論,チクロピジンに出番はないです.
チエノピリジンの先駆けとして,ステント治療の発展の立役者となったチクロピジンですが,その副作用の観点からクロピドグレルにとって代わられて久しいです.
実際に,ガイドラインでも,チエノピリジンの選択肢は,明確に「クロピドグレル or プラスグレル」となっています.
チクロピジンは選択肢外です.
昔からの名残で現在も使用している場合は,基本的にクロピドグレルへの変更を検討してください.
チクロピジンは歴史を作ってくれてありがとうございました.
