新型コロナウイルスによる医療崩壊と日本の陽性者数の推移について
新型コロナウイルスの怖さは感染速度
新型コロナウイルスの真の脅威は、その感染速度です。
新規の感染症は、初期には指数関数的に陽性者数が増加します。
指数関数的に陽性者が増加するというのは、一定の期間で、陽性者が1,2,4,8,16,32,64,...と倍々に増えていくということです。最初は増え方はゆっくりですが、後になればなるほど、増え方が激しくなっていくのです。
このような現象は、私達の日常で直接目にする機会はほとんどないですが、新型コロナウイルスの性質を知るためには最も重要なポイントで、外してはならない大前提です。これがあるからこそ、たとえ今の感染者数や死亡者数が少なかったとしても、決して軽視してはならないのです。
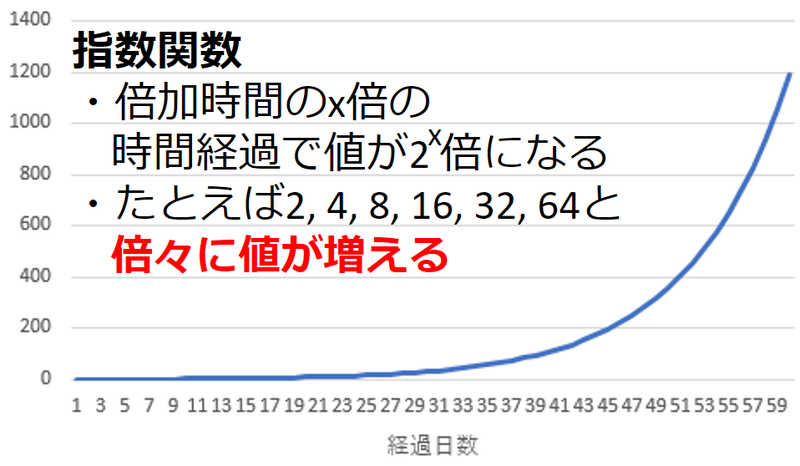
陽性者数が倍になる間隔を、倍加時間(doubling time, doubling period)といいます。この時間が短いほど、短期間で陽性者数が増えることになります。
そして、新型コロナウイルスでは、多くの国で陽性者数の倍加時間が2-3日とたいへん短いのです。下記は、陽性者が100人に達した後の各国の陽性者の累積数の推移が示されたものです。このグラフは、縦軸の目盛の数値が指数関数的に増加するグラフ(片対数グラフ)になっているので、指数関数的な増加をする推移は、このグラフでは直線で表現されます。そして、傾きが急であるほど、倍加時間が短いことを示します。これを見ると、"doubling every 3days"より傾きの急な国が多い、つまり多くの国が3日以内に陽性者数が2倍になっていることがわかります。
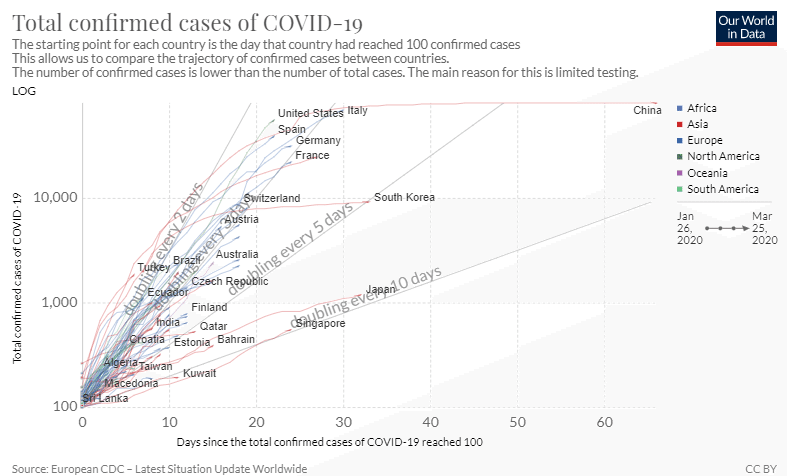
Max Roser, Hannah Ritchie and Esteban Ortiz-Ospina (2020) - "Coronavirus Disease (COVID-19) – Statistics and Research". Published online at OurWorldInData.org. Retrieved from: 'https://ourworldindata.org/coronavirus' [Online Resource]
また、東西南北に広がる国土を持ち、多様な気候や文化を擁する中国でも、武漢封鎖前後の陽性者数の倍加時間が約1.4日-3.0日だったとの報告があります。
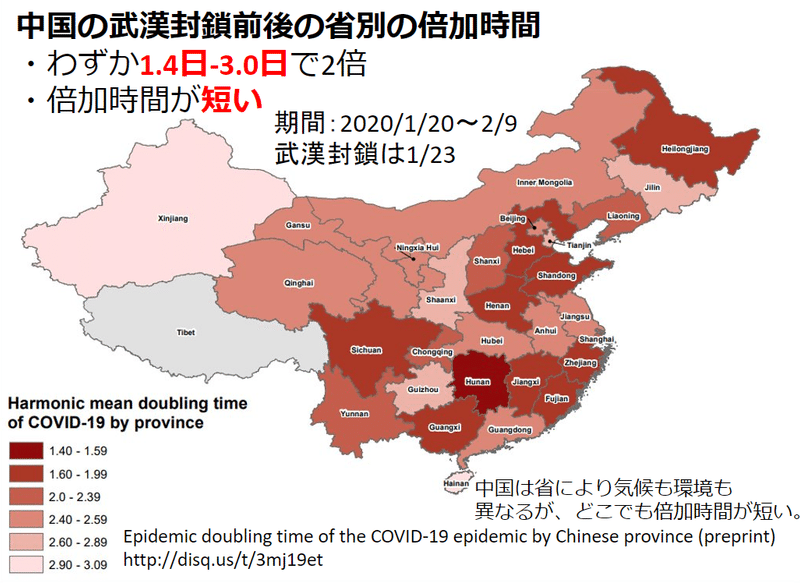
Epidemic doubling time of the COVID-19 epidemic by Chinese province (preprint) http://disq.us/t/3mj19et
つまり、国によらず、気候によらず、新型コロナウイルスは約3日で陽性者数が倍になる勢いで、急速に感染を拡大させる可能性があることに、最初に注意しなければなりません。
陽性者数の倍加時間が中国や、他の外国の多くと同様に3日であるとすると、1人の陽性者が1か月(30日)で何人に増えるでしょうか。
3日で2倍になるので、30日で2の10乗倍、つまり1024倍になります。
ひと月で陽性者の累積数が約1000倍になる。国によって多少の差はあるにしても、これが、現代に生きる全人類が直面している大きな問題なのです。
インフルエンザでも、ここまでの感染力はありません。実際、インフルエンザで複数の国で医療機関があふれたり、多数の国で緊急事態宣言が出されたのを見たことがある人はいないと思います。しかし新型コロナウイルスではそれが現実に起きているということに、最大限の警戒が必要です。決して対岸の火事ではないのです。感染爆発や医療崩壊が起きたどの地域も、当初は何も警戒していなかったことを忘れてはなりません。
ここまでの世界的な感染拡大は、1918年のスペイン風邪以来の大事件となります。つまり、私達は100年に1度の世界的な緊急事態に直面しています。これまでの人生経験や直感に反するのも無理はなく、経験が豊かなお医者さんでも見たことがない、歴史的な事件なのです。この感染速度の脅威に、全世界で向き合わなければならないのです。基本的にどの地域でもどの民族でも、例外はありません。世界的な蔓延状況を見れば、改めていうまでもなく明らかでしょう。
複数の地域で病院が溢れた理由
新型コロナウイルスは約3日で陽性者数が2倍になる一方で、入院期間は約12日と長いです。つまり、前の患者が退院できる前に、次々と新たな患者が病院にやってくることになります。このため、武漢韓国イランイタリアスペイン等の複数の地域で、病院が溢れる事態となったのです。つまり、検査しすぎたからではなく、感染者が増えるスピード自体が速く、かつ回復に時間が掛かることが、医療機関がパンクした主な理由です。ここを読み間違えると、検査すれば医療機関がパンクする、検査しなければ医療機関がパンクしないといった、正確ではない理解に至ることになります。
逆に、検査をせずに軽症者を入院させなかったとしても、状況はほとんど改善しません。なぜなら、感染者数自体が指数関数的に増え続ける場合、軽症者だけではなく重症者も指数関数的に増えるため、少しの間を置いて、軽症者ではなく重症者で病院が溢れることになり、更に間を置いて死亡者が溢れることになるからです。何を言っているかというと、感染者の増加速度が変わらなければ、何日間かの時間の差はあるとしても、重症者も死亡者も同じ比率で増加し始めるということです。なぜかというと、指数関数的増加というのは、前日の値が毎日X倍に増えるという増加の仕方をするからです。たとえば感染者数が増加しても、そのうちの軽症者の割合や重症者の割合や死亡者の割合は基本的には変わりません。つまり感染者が指数関数的に増加する限り、軽症者や重症者や死亡者の数も前日比では同じ倍率で増加するのです。その絶対数は確かに異なりますが、何日で2倍になるかという倍加時間や、前日比で何倍になるかという倍増の率は、感染者全体の推移と同じになるのです。
下記は中国の1月下旬の陽性者数、擬似症数、死亡者数、回復者数の推移です。(a)は縦軸が線形の普通のグラフ、(b)は縦軸が対数軸のグラフです。このグラフの右側で、陽性者数(Confirmed)の傾きと、擬似症数(Suspected)の傾きと、死者数(Deaths)の傾きと、治癒数(Cured)の傾きがおよそ同じであることに注意してください。つまり絶対数は違うけれども、前日比ではいずれも同じ速度で増えるということが、問題なのです。
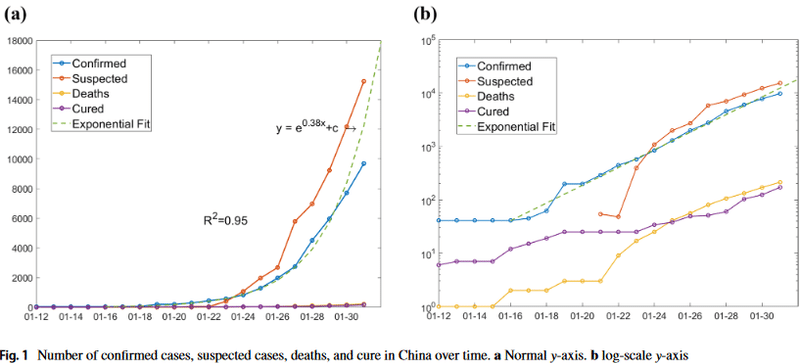
Cheng, Z.J., Shan, J. 2019 Novel coronavirus: where we are and what we know. Infection (2020). https://doi.org/10.1007/s15010-020-01401-y
したがって、検査を重症者や死亡者だけに絞ったとしても問題をわずかに先送りにするだけで、感染者の増加速度が速すぎるという根本的な問題は全く解決されていないのです。これが、武漢やイタリアで短期間のうちに1日に数百人の方がなくなる状態になった理由です。感染者の増加速度そのものが遅くならなければ、検査を重症者に限ったところで、せいぜい数週間の時間稼ぎにしかならず、病院が溢れて重症者や死亡者が急増するという結末が変わらないのです。同じ理由で、検査結果の重症者や死亡者が現時点であまり増えていなかったとしても、それは数週間前の軽症者の増加速度と相似の推移を見ているだけに過ぎず、何の安心材料にもなりません。そのまま待っていれば、重症者や死亡者も、しばらく前の軽症者の増加と同様に増え始めることになるからです。言い換えれば、右側のグラフの傾きを小さくすることができない対策は、医療崩壊をわずかに先延ばしすることはありますが、そもそも回避するためには役に立たないということです。
検査を重症者などに絞ることによる問題は、それだけではありません。重症者数は、軽症者の推移よりも遅延して反応します。死亡者数は、重症者数の推移より更に遅延して反応します。つまり、軽症者を検査せずに重症者数や死亡者数だけ見るという方針は、ただでさえ感染から陽性確定まで早くて2週間ほどかかるタイムラグを、更に長くすることを意味します。軽症者が増え、さらに1-2週間が経ち、重症者が増えてきてからようやく、日本では陽性者数にカウントされることになります。そこから何らかの対策を打っても、その効果が陽性者数に表れてくるのは2週間後ではなく、3週間や4週間後になります。そしてこの感染症は、通常はきわめて感染拡大が速いのです。たとえば気づくのに2週間遅れ、不十分な対策結果の判定に2週間遅れたとすれば、それだけで約1か月が経つことになります。仮に倍加時間が3日であったとするなら、その間に重症者が1000倍近くに膨れ上がることになり、医療は崩壊します。検査をしたためではなく、感染拡大の速度を放置しなおかつ検査もしないことにより、医療が崩壊するのです。
日本以外の多くの先進国で、軽症でも診察や検査を可能にして、PCR検査も多数やっているのは、感染拡大の動向を少しでも早期に把握して対策するためであると考えられます。逆に言えば、検査を重症者に絞るという作戦は、感染拡大初期には目の前の患者数を少なく抑えるのに役立ちますが、急速な感染拡大を警戒しなければならない疾患では危険です。医療が既に間に合わなくなった国はともかく、感染拡大期に最初から取るべき戦略ではないと言えます。
したがって、新型コロナウイルスへの対策で最も重要となるのは、とにかく感染速度を下げることです。そして少しでも早く感染者の増減傾向を把握して、病院が溢れる事態を回避することです。偽陽性があるとか感度が低いとかいってPCR不要を論じている場合ではないのです。検査の偽陽性や偽陰性の問題よりも、動向を把握できないうちに重症者が急増を始めることの方が、何倍も医療崩壊の危険性を高めるからです。
再度強調しておくと、新型コロナウイルス問題の本質は、その驚異的な感染速度です。これをいかに減少させるか、そしてその減らし方は本当に十分であるかを少しでも早く、正確に捉えることが最重要なのです。国民全員や希望者全員にPCR検査をするべきとは言っていません。医師の診察やCTなどにより、事前確率を上げることはもちろん有効でしょう。しかしPCR検査で確定診断をすることができなければ、いくら疑わしいことがわかったとしても陽性者を実際に明らかにすることはできず、より大きな問題が生じるということは、何度でも強調しなければなりません。更に言えば、感染速度をどの程度減らせるかに言及できていない対策と、PCR検査数が少なくて良いという言説は、まず疑ってかからなければならないということになります。
日本の陽性者数の少なさの謎
そうは言っても、日本が他の多くの国に比べて陽性者数の増加がゆっくりに見えているのは事実です。つまり日本だけは、謎の力でコロナウイルスに特異的に強い国であるという可能性は残されています。しかし、私はそうであれば良いと願ってはいますが、新型コロナウイルスの感染拡大の速さを、日本でだけ大きく減らせる強い理由はまだ見つけられていません。また仮に何らかの妥当そうな理由が見つかったとしても、感染拡大または抑制の実態を捉えられるだけの検査がなければ、それだけで対策が十分であることを確認するのは難しいのです。
私の推測としては、日本ではPCRの検査枠が少なく、2月中頃から飽和しており、陽性者数が少なく計上されているためだと考えています。いくつか状況証拠を挙げます。
・PCR検査数が少なすぎる
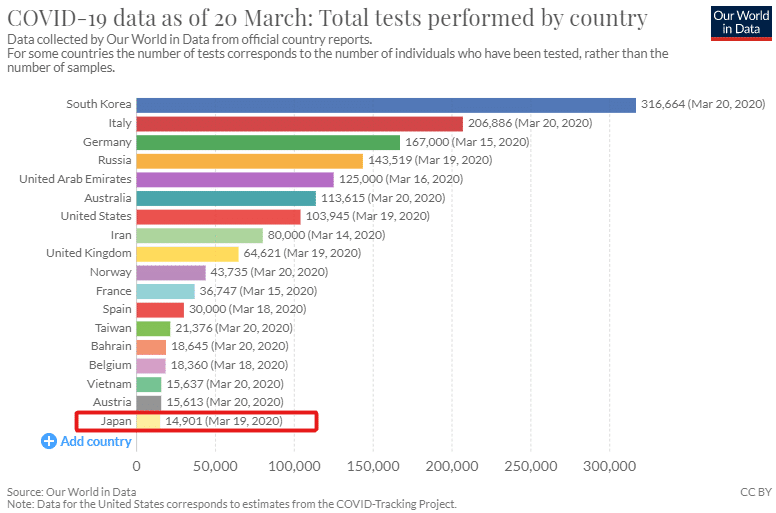
https://ourworldindata.org/grapher/covid-19-tests-country?country=AUS+AUT+BHR+BEL+FRA+DEU+IRN+ITA+JPN+NOR+RUS+KOR+ESP+TWN+ARE+GBR+USA+VNM
Total number of COVID-19 tests conducted (as of 20 March 2020, approx. 18:00 GMT). In some cases figures refer to the number of tests, in some cases to the number of individuals who have been tested. In some cases this was not clear from the source. Refer to documentation given at https://ourworldindata.org/coronavirus-testing-source-data
見てわかるとおり、日本は比較的早く陽性者が発見されたにも関わらず、先進国で最低レベルの数の検査しかしていません。つまり、いま日本で新型コロナウイルスに罹ったとしても、他の先進国に比べて、検査してもらえる可能性が低いです。そもそも検査数が他国より大幅に少ないためです。当然ながら、他国より検査数が少なければ、陽性者数もそれだけ他国より少なく計上されます。
・医療機関の診察を受けられる割合が低すぎる
日本では未だに市民の電話相談窓口の名称は「帰国者・接触者相談センター」となっており、帰国者または濃厚接触者であるか、相当の重症でなければ、特に大都市圏では病院の紹介すらされないのが実態です。具体的には、相談者の95%は医療機関への紹介もされずに門前払いとなります。場所によっては1%以下の所もあります。数%の所も少なくありません。
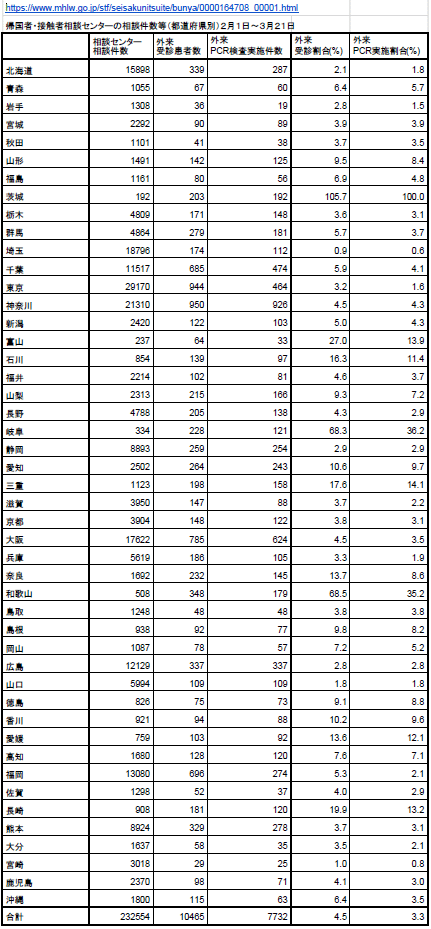
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000164708_00001.html
帰国者・接触者相談センターの相談件数等(都道府県別)
のデータを元に作成(2020/3/26)
この結果どうなるかというと、病院に行く人は確かに絞られて、多くの医療機関にほとんど患者さんが来ない状態が実現されます。しかし少なくとも95%の患者さんは、新型コロナウイルス対策用のルートで医療機関に罹ることもできずに、ひどくなれば通常の受診のルートで複数の病院を彷徨うしかなくなるわけです。当然院内感染の危険性は上がりますし、実際に既に複数の医療機関で院内感染が疑われる現象が起きています。
更に言えば、相談者としてカウントされるのはまだ良い方で、そもそも帰国者・接触者相談センターにすら、なかなか電話がつながらないため、相談件数にカウントされることも叶わない方もいて、その実数は把握もされていませんし、把握の方法もありません。上の表で人口の割に相談件数が低い都道府県が散見されますが、そういったところでは電話がつながらないという理由で、疑似症の人が多数見逃されている可能性があります。当然ながらこれは、重症者を優先するためであったり明らかに違う疾患の人を排除するためといった、医学的な根拠に基づいた診断によるものではなく、単に数を絞るための制限であり、運の問題です。
つまり、日本で病院に患者が集まらなかったり陽性者数が少なかったりする理由は、ただ電話がつながらなかったり病院が紹介してもらえなかったりしたためであった可能性があるわけです。これは同時に、どれだけ新型コロナウイルスらしい症状の人が増えているか、日本ではその実態を把握できていない可能性があるということも意味します。基本的に診察ではなく電話で排除されますし、診察に辿り着けなければ疑似症報告制度の枠外になるためです。いきなり重症の肺炎になれば話は別ですが、その場合ですら、電話での正攻法で病院にかかれることが保証されているわけではありません。
これに加えて、感染症の拡大には地域差もあるため、医療現場の実感としては、全く患者さんが増えないように見える所も多くなり、患者の増加に対する準備に更に遅れが出るという悪循環が生まれています。
最近の報道を見ても、複数回の病院の受診の後で陽性が判明したケースがほとんどで、すぐに検査を受けられたケースは既に相当悪化していたケースであると言わざるを得ません。
そしてこの問題は、普段から忙しい医療機関や保健所や厚労省など、いずれの機関にも積極的に改善するモチベーションがないために、なかなか改善されません。当初より妥当性が疑問視されている、発熱4日や帰国者・接触者に限るなどの条件が、いつまでも改善されないことからも、この問題は問題だと思われていない上に解決もされていないと考えられます。
必ずしも誰かの悪意があってこうなったわけではないとは思います。しかし結果的に、日本では重症者が本格的に増え始めるまで陽性者数の増加が見られない体制となっているわけです。これにより、軽症者を検査した場合よりも、陽性者数が増加したことに気づけるのが2-3週間遅れとなる状態となってしまっていると考えられます。この問題のため、日本の陽性者数はさほど多くは見えないのに、一部地域では医療機関が逼迫して、なぜかわからないけれども根拠のない強い自粛要請が出される、という奇妙な事態に陥りつつあります。
こうして日本では、これまでは皆保険制度による高度な医療体制があったのに、新型コロナウイルスの場合は診察に至るまでのルートが険しすぎて、そもそも診察をしないという形で医療崩壊が始まっています。
・検査数が増加せず、ほぼ一定
たとえ検査数が絞られていても、陽性者の増加傾向はとらえられるはずという考え方もあります。たとえば仮に新型コロナウイルスの疑似症の半数しか検査できなかったとしても、陽性者が倍になるまでの時間や陽性者の増加の比率は変わらないだろうという想定です。
しかしそれは検査枠が十分大きく、疑似症の増加数がその枠内に収まっている場合の話です。先に述べたように、新型コロナウイルスの問題は、感染者数が短期間のうちに急増することなので、疑似症が検査枠を超えることはまず想定しておかなければなりません。
疑似症が検査枠を超えたらどうなるかというと、疑似症の人の数は指数関数的に増加しつづけますが、その中から一定数の検査対象者を選び続けることになります。そして、感染症の拡大初期には、陽性率は急増しません。人口全体でみれば1%以下ですし、他の類似の疾患の方もいるので、有症者に限っても陽性率が10%以内で推移する時期が続きます。その結果、一定数の検査枠と、ほとんど増えない陽性率の積が、陽性者数としてカウントされることになります。つまり、たとえ実際には指数関数的に疑似症の人が増えていたとしても、一定数の疑似症例しか検査しなければ、陽性者数の推移が比例的な増加となっているかのように見えるということです。検査枠から漏れて増え続ける疑似症の患者数が、ほとんど陽性者数に反映されなくなるためです。結果として、検査枠を絞らない他国と比べて、陽性者数の指数関数的な増加の傾向が小さく見え、比例的に少しずつ増加が続いていくように見えるという推移になります。ちょうど、日本のグラフのように。
次に、日本の検査数の枠を疑似症の人数を超えることが本当に起き得るのか、見ていくことにしましょう。
まず、先ほど貼った「帰国者・接触者相談センターの相談件数等」の表を見ると、日本で帰国者・接触者相談センター経由でPCR検査をして貰えた疑似症の件数は、3/22までだと7,732件です。日本で最初に感染者が見つかってから3/26で77日となるため、1日に約100件程度となります。
また、疑似症サーベイランスとして検査されている人数は、3/24で21,266人です。これでも、1日に約276人となります。いずれにしても、1日に数百人、多くて1000人程度のオーダーでしか検査されていないということです。
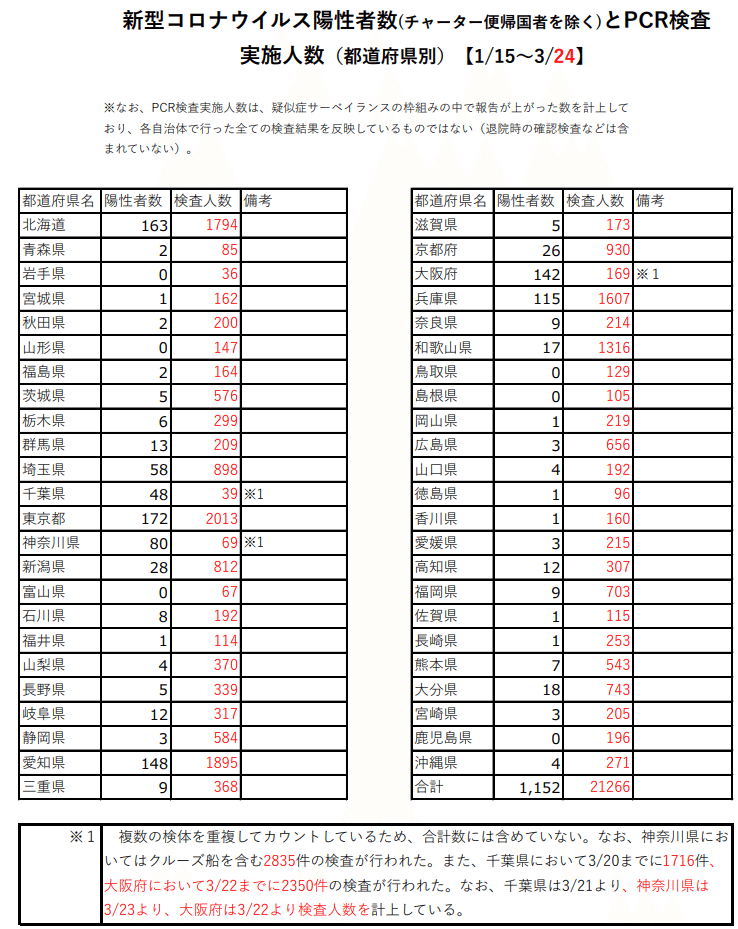
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000164708_00001.html
「新型コロナウイルス陽性者数とPCR検査実施人数(都道府県別)」のリンク先を参照
3/6よりPCR検査に保険適用が開始されましたが、その後もさまざまな理由で検査人数が大きく増えているようには見えません。やはり数百件から1000件少々の検査数が続いています。
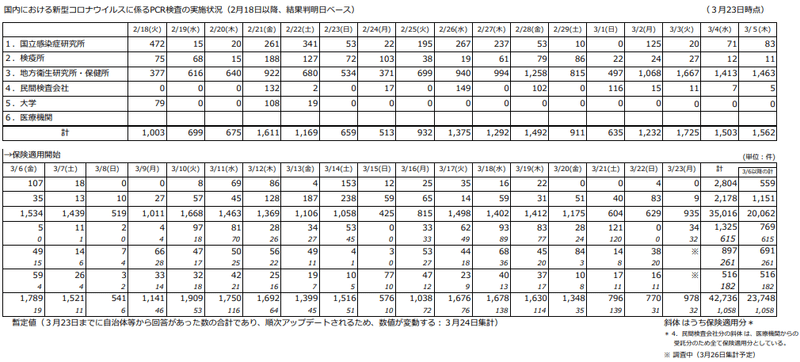
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000164708_00001.html
「国内における新型コロナウイルスに係るPCR検査の実施状況」のリンク先を参照
以上より、日本の疑似症のPCR検査の実施は1日数百件から1000件少々であると想定されます。
そして、仮に他国同様に3日で陽性者数が倍になる速度で感染が拡大していたとしたら、1か月で1024倍となります。つまり、1月中旬に日本で最初の陽性者が見つかったため、2月の中旬頃には検査枠より疑似症の人の方が多い状態となっていた可能性があるわけです。
・検査数の推移が比例的
先に述べたように、この感染症は他の多くの国では指数関数的に陽性者数が増加します。しかし日本では、陽性者数の推移が比例的に見える状況が続いています。統計を扱ったことがある人ならば、他と比べて特異なデータがあった場合は、そのデータの正当性について慎重に検討するのが普通です。そして、本来は指数関数的な増加が見込まれる数値が、比例的な増加をしていた場合、どこかでデータが飽和していることを懸念します。日本では、検査枠が飽和点である可能性があると考えられます。
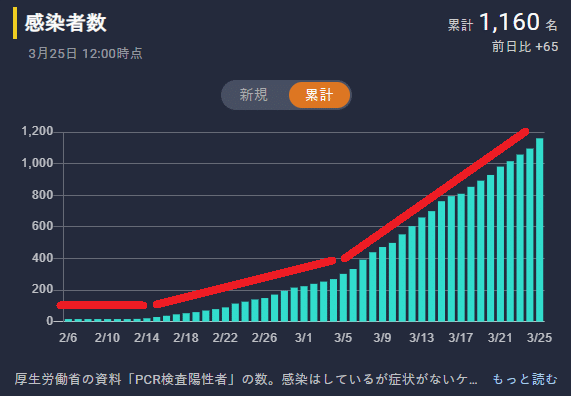
新型コロナウイルス 国内感染の状況 https://toyokeizai.net/sp/visual/tko/covid19/
そして、日本の陽性者数の推移を見ると、2月中旬と、3/6あたりに、角度が変わったポイントがあるように見えると思います。2月中旬に検査枠が飽和し、3/6にPCR検査への保健適用などで枠が増加したことが影響していることが考えられます。ただしこれはあくまでも仮説で、明確な証拠が見つけられているわけではありません。この検証は、今後の課題となるでしょう。
まとめ
・新型コロナウイルスの真の脅威はその感染速度の速さで、これを全ての前提とすべきです。対策を語るにはこの感染速度をどの程度下げられるかをまず最初に考慮しなければなりません。
・PCR検査を重症者に絞る戦略はやめて、たとえ軽症者でも安全に診察を受けたり必要ならばPCR検査を受けたりできる体制を整えるべきです。
・日本の陽性者数は実態より少なく計上されていると考えられます。
この記事が気に入ったらサポートをしてみませんか?
