
在宅ケアに10年以上関わってきた理学療法士の熱中症予防のための知識と実践について
こんにちは、理学療法士の塩﨑 道太(しおざき みちた)と申します。
【ちょっとだけ自己紹介】
僕は2004年に理学療法士の国家資格を取得し、
病院勤務を経験して2006年から訪問看護ステーションに勤務し、
現在に至るまで10年以上在宅ケアの現場で、
主に高齢者の方が在宅生活を継続できるように
訪問リハビリテーションというサービスで
支援に関わらせていただいています。
在宅ケアという観点から、
訪問の依頼をいただいている利用者さんに
在宅生活を継続していただく上で、
毎年熱中症を予防することが、
僕にとって重要なケアの1つとなっています。
この記事を読んでくださる方にとって、
熱中症について少しでも知識を深める
きっかけになれば幸いです。
この記事は前半の『熱中症の基礎知識』については、
インターネット上にある情報から構成されており、
無料でお読みいただけます。
後半の『訪問先の在宅現場における予防の取り組み』については、
僕の実体験に基づく内容で構成されており、
有料記事となっております。
また、ご購入いただいた特典としまして、
オンラインケアというサイトで開催している
「オンライン熱中症予防講座」に、
初回に限り無料でご参加いただくことができます。
【目次】
1 熱中症の基礎知識
1.1 現在、身近なニュースになった熱中症
1.2 熱中症を予防した方が良い3つの理由
1.3 そもそもどうして熱中症になるのか?
1.4 熱中症を予防するための3つのコツ
1.4.1 ①熱中症を予防するための暑さを避ける3つの工夫
1.4.2 ②熱中症を予防するための水分補給の6つのポイント
1.4.3 ③熱中症を予防するための厚さ指数の活用方法
1.5 もしかして熱中症になってしまった?
1.5.1 ①熱中症を疑う症状とは何か?
1.5.2 ②熱中症の症状と重症度分類
1.5.3 ③かくれ脱水ではないかを確認する4つのチェック方法
1.5.4 ④応急処置として身体を冷やす方法
1.6 高齢者の特徴について
1.6.1 ①行動性体温調節の鈍化とは?
1.6.2 ②熱放散能力の低下とは?
1.6.3 ③体液量の低下とは?
1.6.4 ④体温調節能力の改善とは?
1.7 熱中症診療ガイドライン2015による高齢者の特徴について
2 訪問先の在宅現場における予防の取り組みとは?
2.1 エアコンのチェックについて
2.2 ニュースの確認について
2.3 認知機能や身体機能を含めた日常生活動作能力について
2.4 水分補給について
2.5 暑さ指数について
*ご購入特典:「オンライン熱中症予防講座」の無料参加の方法について
熱中症の基礎知識
現在、身近なニュースになった熱中症
近年、地球温暖化の影響により、
熱中症(僕が小学生の頃は日射病などと言われていました。)は
夏場にはニュースで注意喚起が促され、
毎年救急車で搬送される人の状況が報道される
身近なニュースとなりました。
ニュースサイト「ガベージニュース」管理人の不破雷蔵さんが
2019年の情報を詳細にまとめてくださっています。
https://news.yahoo.co.jp/byline/fuwaraizo/20190806-00137236/
*下記は記事を抜粋
総務省消防庁は
2019年8月6日、同年7月29日~8月4日の1週間における熱中症による
救急搬送人数が1万8347人(速報値)であることを発表した。
初診時に熱中症を起因とする死亡者は今回週では57人が、
3週間以上の入院加療が必要な重症判定を受けた人は729人が確認されている。
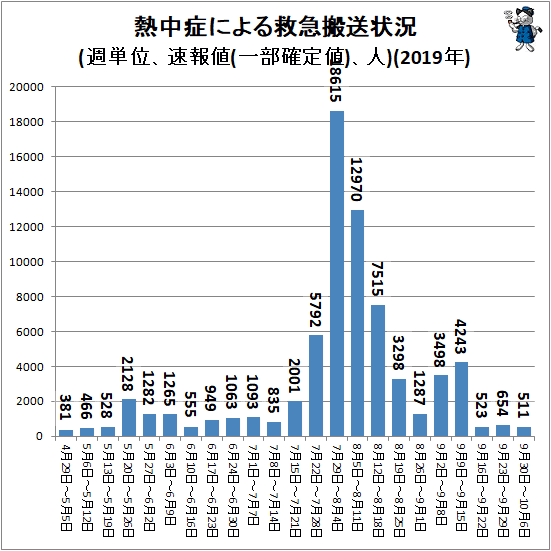
*表は http://www.garbagenews.net/archives/2167058.html#more
ガベージニュース 不破雷蔵さんが作成されたものを引用
(記事と表とで数値が違うのは、速報値と確定値で異なるため)
熱中症を予防した方が良い3つの理由
上記にもあるように、最悪死に至ります。
1.大切な命を守らなくてはなりません。
また、最悪の事態は免れたとしても、
重症化し入院加療が必要になるケースや
日帰りで点滴が必要になるなど、
医療機関を受診しなくてはならない場合があるからです。
いくつかのサイトやTwitterの情報を照らし合わせると、
・日帰りの場合1万円未満
・1泊2日の入院で5〜8万円
・3日以上の入院で10万円以上
というケースが多いようです。
2.重症化し入院加療が必要になった場合、予防にかかる費用よりも大きな費用がかかるからです。
また、出費だけが問題ではありません。
若い人であれば問題はありませんが、
高齢者の場合、入院加療のために点滴を受け、
安静臥床を余儀なくされます。
3.安静臥床をすることで、サルコペニアと言われる筋肉量が減少して筋力低下や、身体機能低下をきたした状態を引き起こします。
*サルコペニアについては、
総合診療ブラザーズGIMbrothersという
YouTubeチャンネルで分かりやすく紹介されています。
僕も訪問リハで関わらせていただいた高齢者の利用者さん(Aさん)で、
熱中症で1週間ほど入院して帰ってきたという方がおられましたが、
やはりトイレに行くにも足がふらついて、
ご家族さんも見ていて不安だったという状況でした。
お話を聞いてみると、
入院中は理学療法士、作業療法士による
リハはなかったとのことでした。
それぞれの医療機関によって対応は様々ですが、
短い入院期間によっては、熱中症の治療が終了すると、
サルコペニアによる機能低下を起こしたまま、
リハはなく、在宅復帰となるケースもしばしばあるようです。
もちろん、制度上のこともあって
対応が難しいという事情もあるのですが・・・
(この制度上のお話は何かの機会に詳しくお伝えしたいと思います。)
別の利用者さん(Bさん)では、
熱中症をきっかけに寝たきりになってしまった方で
訪問リハを担当しました。
まずはベッド上で起き上がったり、立ち上がったりして、
ポータブルトイレが使えるように目標設定をし、
少しずつ自宅のトイレを利用したり、
食事に食卓テーブルまで移動できるよう
トレーニングを継続していきました。
90歳近いご高齢ということもあり、
再度、一緒に外を歩けるようになるまで、
半年近くの時間を要しました。
簡単ではありますが、再度、予防するべき3つの理由をまとめます。
1.大切な命を守らなくてはならない。
2.重症化し入院加療が必要になった場合、
予防にかかる費用よりも大きな費用がかかる。
3.安静臥床をすることで、
サルコペニアと言われる筋肉量が減少して
筋力低下や、身体機能低下をきたした状態を引き起こす。

そもそもどのようにして熱中症になるのか?
環境省の熱中症予防情報サイトによると、
熱中症を引き起こす条件は、
「環境」と「からだ」と「行動」によるものが
考えられるとあります。
熱中症を引き起こす3つの要員
・要因その1 「環境」
①気温が高い
②日差しが強い
③急に暑くなった日
④湿度が高い
⑤閉め切った屋内
⑥熱波の襲来
⑦風が弱い
⑧エアコンの無い部屋

・要因その2 「からだ」
①高齢者や乳幼児、肥満の方
②下痢やインフルエンザでの脱水状態
③糖尿病や精神疾患といった持病
④二日酔いや寝不足といった体調不良
⑤低栄養状態

・要因その3 「行動」
①激しい筋肉運動や慣れない運動
②長時間の屋外作業
③水分補給できない状況

「環境」と「からだ」と「行動」の3つの要素が
身体のバランスの破綻に繋がって熱中症を引き起こします。

体温の上昇と調整機能のバランスが崩れると、
どんどん身体に熱が溜まってしまいます。
このような状態が熱中症です。
次にどうすれば熱中症を予防できるかを一緒に学びましょう。
熱中症を予防するための3つのコツ
熱中症を予防するために押さえておきたい3つのコツは以下の通りです。
①暑さを避ける工夫をする。
②こまめに水分補給をする。
③暑さ指数をチェックする。
『28℃(厳重警戒)以上』は要チェック!!
1つ1つ解説をしていきます。
①熱中症を予防するための暑さを避ける3つの工夫
1.行動の工夫
①暑い日は決して無理しない
②日陰を選んで歩く
③涼しい場所に避難する
④適宜休憩する、頑張らない、無理をしない
⑤天気予報を参考にし、暑い日や時間を避けて外出や行事の日時を検討する

2.住まいの工夫
①風通しを利用する:玄関に網戸、向き合う窓を開ける
②窓から射し込む日光を遮る:ブラインドやすだれを垂らす、緑のカーテン、日射遮断フィルム
③空調設備を利用する:我慢せずに冷房を入れる、扇風機も利用する
④気化熱を利用する:夕方に打ち水をする
⑤外部の熱を遮断する:反射率の高い素材を使った屋根、屋根裏の換気口

3.衣服の工夫
①ゆったりした衣服にする
②襟元をゆるめて通気する
③吸汗・速乾素材や軽・涼スーツ等を活用する
④炎天下では、輻射熱を吸収する黒色系の素材を避ける
⑤日傘や帽子を使う(帽子は時々はずして、汗の蒸発を促しましょう)

衣服で日射の侵入を防ぎ、
ゆったりした服装で、衣服の中や体の表面に風をとおし、
体から出る熱と汗をできるだけ早く逃しましょう。
室内で快適に過ごせる軽装への取組「COOL BIZ(クールビズ)」を
実践してください。
*環境省 熱中症環境保健マニュアル2018 p28〜29より引用
②熱中症を予防するための水分補給の6つのポイント
①こまめに水分補給
②のどが乾く前に水分補給
③アルコール飲料での水分補給は❌
④1日あたり1.2ℓの水分補給(食事などに含まれる水分を含むと2.5ℓ)
⑤起床時、入浴前後に水分を補給
⑥大量に汗をかいた時は塩分も忘れずに(運動時や労作時には特に注意)

*「健康のため水を飲もう」推進委員会 厚生労働省のHPより引用
こまめに水分を補給するコツ

*健康と料理社発行 「素早く見つけて、すぐ対策!脱水症状」を参考に作図
「熱中症診療ガイドライン 2015」によると
夏場は特に高齢者に脱水症が生じやすく、
また脱水に自分では気づきにくいことも多い。
さらにお茶などの塩分が少ない嗜好があり、
自分では水分補給をしているつもりでも
結果的に電解質が補給されていない場合もあり
経口補水液などを定時に飲むような
習慣をつけさせることも熱中症の予防につながる。
高齢者で嚥下機能低下による誤嚥のリスクが高い場合には
市販の経口補水液をゼリー状にしたものもあり
ゼリータイプを注意深く経口摂取することが望ましい。
と報告されています。
*熱中症診療ガイドライン 2015より引用
経口補水液を作ってみよう!

市販されている経口補水液の紹介
こちらはゼリータイプ
③熱中症を予防するための暑さ指数の活用方法
暑さ指数(WBGT(湿球黒球温度):Wet Bulb Globe Temperature)は、
熱中症を予防することを目的として1954年にアメリカで提案された指標です。
単位は気温と同じ摂氏度(℃)で示されますが、その値は気温とは異なります。
暑さ指数(WBGT)は人体と外気との熱のやりとり(熱収支)に着目した指標で、
人体の熱収支に与える影響の大きい
①湿度
②日射・輻射(ふくしゃ)など周辺の熱環境
③気温
の3つを取り入れた指標です。

上図のグラフからも暑さ指数(WBGT)が28℃(厳重警戒)を超えると
熱中症患者が著しく増加する様子が分かります。


#環境省熱中症予防情報サイト 暑さ指数より引用
MONDOの熱中症計を携帯すると、暑さ指数が身近に調べやすくなります。
ほぼ安全(青)
注意(緑)
警戒(黄色)
厳重警戒(橙)
危険(赤)
の5段階で温度と湿度と一緒に表示してくれます。

屋外での暑さ指数を知りたい場合は↑こちらのキーホルダー型のタイプが
オススメです。

居室や作業するお部屋など、
決まったスペースでの暑さ指数を知りたい場合は↑こちらの卓上タイプが
オススメです。
再度、ポイントをおさらいしましょう。
①暑さを避ける工夫をする。
②こまめに水分補給をする。
③暑さ指数をチェックする。
『28℃(厳重警戒)以上』は要チェック!!
これらのコツを押さえて熱中症予防の努めましょう!
もしかして熱中症になってしまった?
慌てずに、熱中症の応急処置、4つのチェックに順って改善を図りましょう。

出典:環境省『熱中症環境保健マニュアル2018』p.24
チェック① 熱中症を疑う症状がありますか?
チェック② 呼びかけに応えますか?
チェック③ 水分を自力で摂取できますか?
チェック④ 症状がよくなりましたか?
(水分補給後)
①熱中症を疑う症状とは何か?

その他に・・・
失神
筋肉痛
筋肉の硬直
大量の発汗
不快感
嘔吐
倦怠感
虚脱感
けいれん
手足の運動障害
など
②熱中症の症状と重症度分類

熱けいれん:てんかん等の全身の痙攣発作ではなく、
暑さと疲労と脱水が重なって
筋肉の一部(ふくらはぎ等)が「こむら返り」を起こすことです。
熱失神:暑さのせいで一瞬の「立ちくらみ」が起きることを指します。
どちらも熱中症の初期のサインとして重要です。
これらが起こったら、すぐに涼しい場所で休み、
冷たい水分やスポーツドリンクを摂りましょう。
また、熱中症の初期のサインが出ない前段階の、
自覚を持ちにくい「かくれ脱水」という状態もあります。
③かくれ脱水ではないかを確認する4つのチェック方法
①手や足が冷たくはないか?
②唾液が少なくなって舌が乾いていないか?
③皮膚をつまんでみて3秒以上元に戻らないか?
④親指の爪の先を押してみて、赤みが戻るまでに3秒以上かからないか?
脱水症状になると、血液は生きていく上で重要な臓器に集まるため、
手足などには血液が行きにくく、
①手足の冷感であったり、
②口の中の乾き、
③皮膚の弾力性がなくなる、
④毛細血管の赤みがなくなる
といったサインとして現れるようです。
④応急処置として身体を冷やす方法

*熱中症 環境保健マニュアル 2018より引用
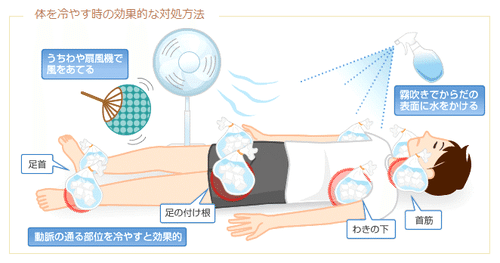
(引用:https://wakuwakutuhan.jp/outlast/5.html)
首筋、わきの下、足の付け根、足首には太い動脈が通っている場所のため、
その場所に氷などを当てることが有効です。
熱中症 環境保健マニュアル 2018でも紹介されていますが、
手元に氷などがない場合、自動販売機などでペットボトルのドリンクを
購入して当てておくのも良い方法です。
屋外でのスポーツや活動をする場合、
応急処置に備えて、ペットボトルを凍らせたものを
携帯しておくのも良いです。
応急処置に使わなかったとしても、
解凍されれば飲料になります。
高齢者の特徴について
1.行動性体温調節の鈍化
2.熱放散能力の低下
3.体液量の低下
4.体温調節能力の改善
①行動性体温調節の鈍化とは?

上記の図に示すように、人間が暑さにさらされ、
皮膚に存在する温度センサーが暑さを感知すると、
その情報は脳の視床下部にある体温調節中枢に伝えられます。
その情報に深部からの温度情報も加えて
体温調節中枢が「暑い」と判断すると、
皮膚血管や汗腺に命令を出し、皮膚血流量や発汗量を増やします。
(自立性体温調節)
さらに冷房の利用や衣服の調節等といった
行動性体温調節も作動し、
暑さを和らげようとします。
夏季(7月から9月の間)の高齢者(70歳以上)の居室では、
若年者より室温が2℃ほど高く(31〜32℃に達している)、
相対湿度が約5%高い高温多湿の環境(就寝時を除く)で
生活していることが報告されています。
これは高齢者の冷房使用時間が短く、
使用する際でも設定温度が高いことに起因しています。
この高齢者の特徴的な冷房の使い方は、
体の冷えを嫌がったり、節電意識を理由として挙げる人もいますが、
老化に伴い皮膚の温度センサーの感度が鈍くなり、
暑さを感知しにくくなるのも一因です。
皮膚の温度センサーが鈍くなると、
自律性体温調節の発動も遅れてきます。
この行動性と自律性の体温調節の鈍化により、
体に熱がたまり、熱中症の発生へと繋がります。
②熱放散能力の低下とは?
体温調節中枢が暑いと判断すると、
自律性体温調節として皮膚血流量や発汗量を増加して
熱放散を促進します。
老化が進むと皮膚血流量と発汗量の増加が遅れ、
その後の体温の上昇に伴う増加の程度も小さくなります。
そのため、高齢者は若年者より熱放散能力が低く、
体に熱がたまりやすくなり、
深部体温がより上昇しやすくな ります。
発汗能力の低下は下肢→体幹後面→体幹前面→上肢→頭部と
進行することが明らかにされています。
また、汗 腺それ自体およびその周辺の老化がかなり進行すると、
汗腺自体に老化の進行が遅い部位(前額)の発汗量がよ り増加します。
老化に伴う熱放散反応の低下が頭部で他の身体部位より遅れることは、
重要な器官である脳の温度上昇を抑制するために
理にかなった適応現象と考えられます。
暑くなると、皮膚への血流量が増加するため、
心臓にもどってくる血液量が減少します。
それを補うために心拍数が増加し
循環系への負担が大きくなります。
このような状態になると、
循環器系に基礎疾患がある、
または疾患はなくとも機能的に低下している高齢者は、
熱中症にかかりやすくなります。
このことにも十分留意する必要性があります。
③体液量の低下とは?

上図のように、高齢者は若年者より
体液量および血液量が少ないことも知られ、
この減少も老化に伴う熱放散反応の低下につながります。
④体温調節能力の改善とは?
日常的に運動して若年者と同等の体力レベルをもつ高齢者では、
若年者に劣らない暑さに対する耐性(若年者と同等の発汗能力等)を
持っていることが明らかにされています。
このことは、高齢になっても日常的な運動習慣を身につければ、
体温調節能力の老化を遅らせることができることを示しています。
近年、運動直後30分以内に
糖質とタンパク質を含んだ食品(例えば牛乳1 ~ 2杯)を補給することで、
血液量を増加し、熱放散能力を改善することが報告されています。
1日1回汗をかく運動をして、体力作りすることをお勧めします。



*熱中症 環境保健マニュアル 2018 p36〜38より引用
熱中症診療ガイドライン2015による高齢者の特徴について
高齢者では男女ともに日常生活のなかで起こる
非労作性熱中症の発症頻度が高く、
屋内での発症頻度が増加している。
また、重症例が多いことも特徴である。
高齢、独居、日常生活動作の低下、精神疾患や心疾患などの
基礎疾患を有することが熱中症関連死に対する独立危険因子である。
Heatstroke STUDY 2010 および 2012 の熱中症患者 3,921 例を対象とした
疫学研究では、高齢、屋内発症、 非労作性熱中症が
死亡に対する独立危険因子であった。
労作性熱中症は健康な人が短時間で発症するため、
診断も比較的容易で治療への反応も良く重症例は少ない。
一方、非労作性熱中症は日常生活の中で徐々に進行し、
周囲の人に気付かれにくく対応が遅れる危険性がある。
また、低栄養や脱水、持病の悪化、感染症など複合的な病態を呈する。
特に屋内で発症する非労作性熱中症は
高齢の女性、独居に多く、
精神疾患、高血圧、糖尿病、認知症などの
基礎疾患を有する症例は重症化しやすい。
高齢者になるほど熱に対する感受性、体温調節能、活動レベルは低下し、
基礎疾患を有する頻度が高いことから、屋内発症、重症例が多いと考えられる。
屋内環境についてエアコンの設置使用状況をみると、
若年者では使用者が多かった。
一方、高齢者では使用者は少なく、設置しているにもかかわらず
使用を控える傾向にあった。
また、エアコンの未使用者および非設置者の重症度は高かった。
海外からの報告では、熱中症(熱波)関連死に対する
危険因子についての報告が多い。
発症前の危険因子についてまとめると、
2003年フランスを襲った熱波による報告では、
高齢(>80 歳)、老人施設入所、心疾患・悪性腫瘍、降圧薬・利尿薬服用が、
熱中症関連死の独立危険因子であった。
一方、 単変量解析では、要介護、虚血性心疾患の既往、向精神薬服用が
早期死亡の危険因子であった。
1995 年および 1999 年シカゴの熱波による報告では、
独居、外出しない、寝たきりといった生活状態が
熱中症関連死の独立危険因子であった。
一方、自宅に空調があること、空調のある場所を訪れる、
あるいは訪れるための手段があることは
熱中症関連死を減少させる独立防御因子であった。
また、精神疾患を持つ患者は熱中症関連死の危険因子と報告されている。
向精神薬の内服は入院に対する独立危険因子であるとともに、
熱中症関連死のリスクを 30%上昇させるという。
発汗減少による熱の放散低下や薬物自体が高体温を誘発することが
原因と考えられる。
2009 年、アデレイドの熱波による報告では、
独居、地域社会からの援助なし、腎障害の合併、低所得や無健康保険といった
社会経済的地位の低下は入院の危険因子であった。
熱波に関連した死亡に対する予測因子を検討したメタ解析でも
同様の報告がなされている。
2006 年から2010 年までの 5 年間、全米の救急部門を受診した患者データから
熱中症を抽出した検討によれば、
高齢者、男性、都市部、低所得者、慢性疾患をもつ患者は、
入院および救急部門での死亡の危険因子であった。
非労作性熱中症では、高齢で独居、日常生活動作が低下した要介護者や
老人施設入所者、心疾患・悪性 腫瘍・精神疾患などの
基礎疾患、降圧薬・利尿薬・ 向精神薬の服用は、
熱中症による入院あるいは死亡のリスクが高いといえよう。
本邦では、スポーツおよび労働による労作性熱中症は
減少傾向にあることとは対照的に、
温暖化および高齢化、核家族化といった社会背景から
高齢者の日常生活における非労作性熱中症は増加傾向にある。
今後、熱中症弱者である高齢者の効果的な予防策が必要である。
*熱中症診療ガイドライン2015より引用
ここから先は
¥ 1,000
この記事が気に入ったらサポートをしてみませんか?
