
足関節果部骨折を知る
こんにちは!
理学療法士の前です。

今回の記事のテーマは足関節果部骨折を知るということで、基礎的な内容になりますが記事を書くことに意味があると思いまとめていきます。
足関節果部骨折は、段差や階段の踏み外しなどの日常生活での受傷やスポーツ活動中の受傷が多く、橈骨遠位端骨折や大腿骨近位部骨折、手部の骨折に次に発生頻度が高いとされています。
ほとんどの足関節果部骨折は直達外力ではなく、回旋・側方・長軸方向への介達外力によって骨折するのが特徴です。
受傷直後からの腫脹や疼痛が著明で、多くは手術によって整復されるが、正しく修復されないと変形性足関節症に移行する可能性があり (約36%)
◎骨折は外力の加わり方で形が変わる

まず、足関節果部骨折を知る前に骨折について知る必要があります!
骨折の形はその骨への外力の加わり方で形が異なってくるのが特徴です。
①牽引(tension)
三角靭帯や外側側副靭帯(前距腓・踵腓・後距腓)が緊張すると、牽引力により内果や外果に裂離骨折を生じます。
その骨折線は牽引に対して直角方向のきれいな面となるのが特徴です。
②圧縮(compression)
高所からの転落などで距腿関節部に圧縮力が加わると粉砕骨折となります。
関節面が陥没し、多骨片に粉砕するのが特徴です。
③屈曲(flexion)
屈曲力が加わると、骨の一側に牽引力が他側に圧縮力が加わるため、牽引と圧縮とで説明した骨折系が同一骨で生じます。
圧縮力で加わった側では第3骨片(粉砕による小骨片)が見られることが多いのが特徴です。
④剪断(sheer)
剪断力が加わると、骨折後の骨はその力の方向にズレを生じます。
**⑤回旋(torsion) **
回旋力が加わると、らせん形の骨折になります。
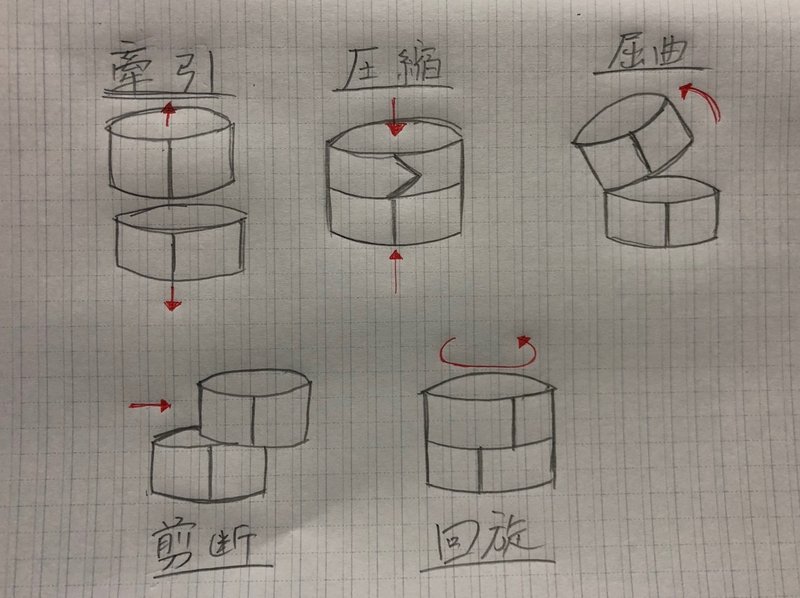
この5種類があるということをまず押さえておきましょう!
足関節果部骨折だけでなく他の部位の骨折でも当てはまるのでレントゲン画像を見る際に受傷機転や受傷状況などを知った上で見ると面白いかもしれないですね。
**◎ Lauge‐Hansen分類 **

足関節果部骨折の分類といえばこれ!
Lauge‐Hansen分類です。
とても複雑な分類ではありますが、足関節の構造、外力と骨折系との関係 が分かれば理解できます!
**①回外‐外旋タイプ **
最も頻度が高いです!
ステージ1:
距骨外旋により外果が後方に押され、前距腓靭帯の単独損傷
ステージ2:
距骨のさらなる外旋により外側組織へのストレスが増加し、前距腓靭帯損傷に加えて外果のらせん骨折が生じる。
ステージ3:
さらに距骨が外旋することによる後脛腓靭帯損傷もしくは脛骨後果骨折
ステージ4:
外側組織(腓骨骨折や前距腓靭帯損傷)と後方組織損傷(後脛腓靭帯 損傷や後果骨折)に加え、足関節内側の三角靭帯損傷もしくは内果骨折を含む
※回外が受傷機転であり、外果・後果・内果の順に骨折が起きます。
②回内‐外旋タイプ
ステージ1:
三角靭帯あるいは距腿関節内側の開大、内果骨折
ステージ2:
ステージ1に加え、前距腓靭帯損傷、下腿骨間膜の伸張
ステージ3:
ステージ2に加え、距腿関節から6cm上方位での腓骨のら せん骨折もしくは斜骨折
ステージ4:
後脛腓靭帯損傷および後果骨折
※回内が受傷機転であり、内果・外果・後果の順で骨折が起きます。
③回内‐外転タイプ
ステージ1:三角靭帯もしくは内果の横骨折
ステージ2:
足部回内、距骨外転位負荷の増大により、ステージ1に加えて後果骨折を認める。
ステージ3:
足関節外側構成体にまで影響が及び、腓骨の斜骨折を呈する。
※回旋ストレスはないため横骨折のみとなります。
**④回外‐内転タイプ **
ステージ1:
距骨内旋による内果の圧迫と足関節外側構成体の牽引により、脛骨天蓋レベルかそれ以下での腓骨の横骨折(外果骨折)と前距腓靭帯および踵腓靭帯損傷、距腿関節外側の開大を呈する。
ステージ2:
さらなる距骨の内旋により内果が圧迫され続け、ステージ1に加えて内果骨折を呈し、不安定性が高い。
※回外‐外旋タイプと異なり、回旋ストレスがかからないため、腓骨は横骨折、内果は距骨からの突き上げにより垂直骨折となります。
◎骨折治癒の固定法

固定法には外固定と内固定があります。
外固定はキャスト固定、内固定はピン固定、プレート固定や髄内釘固定などがあります。
①キャスト固定
幼児や転位のない骨折の場合はキャスト固定が選択されます!
注意点としては、キャスト装着後に患部が腫脹すると、筋内圧が上昇しコンパートメント症候群をきたす可能性があること。
キャスト装着後24時間は、数時間ごとに循環と運動機能をチェックする必要がありますね。
また、DVTやCRPS1型を発症することがあるので覚えておきましょう。
②ピン固定
ピンを用いて、骨折部を固定する方法です。
簡便に行えることが特徴ですが、固定性の問題があるので注意が必要があります。
**③スクリュー固定 **
代表的スクリューである皮質的(コーティカル)スクリュー、海綿骨 (キャンセラス)スクリュー、ラグスクリューなどがあります。
固定力を皮質骨に期待するのがコーティカルスクリュー、
海綿骨に期待するのがキャンセラススクリューです。
皮質が厚い骨幹部にはコーティカルスクリューを、皮質が薄い関節近傍や関節内など、ネジの突出を避ける場合にはキャンセラススクリューを使用されます。
④プレート固定
プレートには形状からストレートプレート、アングルプレートやロッキングプレートなどがあり、機能から圧迫・中和・支持プレートなどがあります。
回内‐外旋タイプ、回内‐外転タイプの骨折の腓骨遠位端骨折では、脛腓骨間が開大して不安定と判断され、脛腓間をスクリューで固定するのが通常であるとされています。

脛腓間を固定しているということは脛腓関節の開大制限⇨背屈制限となるた め、脛腓固定しているかどうかは術者に確認しておく必要があるのでしっかりとコミュニケーションをとりましょう!
◎術前術後について

下腿遠位骨折は、皮下が薄い部分にプレート固定を行うために、組織の余裕がなく、術後も腫脹が著明になりやすいです。
ここで大事となるのがやはり炎症管理ですね。
術後早期は炎症による腫脹や浮腫、疼痛が出現します。
腫脹や熱感がある場合はアイシングや患側下肢の挙上が効果的であるのでRICE処置に従ってするといいと思います。
また、足関節の固定によっても浮腫や筋・皮膚の短縮を引き起こすので、ROMが開始したら愛護的なマッサージ、自動運動や他動運動を行っていきましょう。
足関節は下肢の末端に位置し、重力の影響を受けやすく、臨床において術後早期の腫脹は術創部よりも遠位で起こることが多いです。
術後の炎症性腫脹・浮腫に伴い組織の癒着が生じてくる。
これらが原因となり伸張性や滑走性の低下が生じ、足関節・足趾の可動域制限となる事が多いです。
そして急性期後における腫脹の残存は、その後の拘縮の原因となるため、まず早期に術後の腫脹管理を実施していくことが重要だと思います。
可動域訓練や荷重訓練は骨折の状態、主治医によって異なります。
今回は足関節果部骨折の基本的情報について記事を書いていきました。
整形外科で勤務しているセラピストは担当することが多いのでは?と思います。
高齢者からアスリートまで幅広く起こりうるので足関節果部骨折についてはもっと勉強していかないといけないですね!
この記事が気に入ったらサポートをしてみませんか?
