
抗菌薬
覚えることが多い。名前、作用機序、スペクトル、適応、移行性など。
抗菌薬が作用を示す細菌の種類、またはその範囲をspectrumという。これを慣習的にスペクトルとよぶことが多い。恐らく正しい発音はスペクトラム[spéktrəm]に近いのだろうが、ここではスペクトルとする。
今回は相手のことを考えることに注目したい。
相手とは、投与する患者ではなく、抗うべき細菌である。
なお、この記事はとりあえず「抗菌薬のスペクトルをなんとなくで覚える」ことを目標とする。厳密さが欠けていることを先に述べるよ。
0-a. スペクトル
まず、前提知識の再確認のためにまとめを作ろう。
以下、参考1、2より作成した簡単な抗菌スペクトルだ。
感受性試験の結果ではないのでざっくりとこれくらいだとわかればよい。
思ったより文量多くなったのでβ-ラクタム系の話だけにする。
β-ラクタム系は主に以下の3つとする。
ペニシリン系
セフェム系()
カルバペネム系
ペニシリン系 (細胞壁合成阻害)

セフェム系() (細胞壁合成阻害)

カルバペネム系 (細胞壁合成阻害)
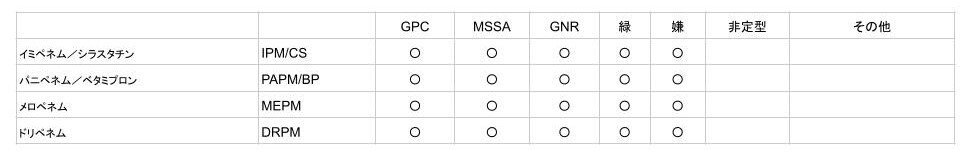
ほかのスペクトルは参考程度に……
ST合剤 (葉酸合成阻害)
キノロン系 (核酸合成阻害)
マクロライド系 (タンパク質合成阻害)
リンコマイシン系 (タンパク質合成阻害)
抗MRSA薬
テトラサイクリン系 (タンパク質合成阻害)
![]()


![]()


セフェム系()
個人的にセフェム系とくくりたくないが、便宜上こうくくるので後ろに()をつけて自分で自分にツッコミを入れている。
個人的に好きな分類は以下の3つにわけるものだ。
a セファロスポリン系(第1~4世代)
b セファマイシン系(セフメタゾール)
c オキサセフェム系(フロモキセフ、ラタモキセフ)
だから個人的には第3世代セフェム系っていうより、第3世代セファロスポリン系っていうようにしている。
だけど、面倒くさいし共通認識でわかっていれば「セフェム」でもいい気がするよね……。
0-b. 細菌の分類
次に細菌の分類を確認しよう。
グラム染色
細菌は一般的にグラム染色(グラム陽性/陰性)と形状(球菌・桿菌)で4つに分類される。いくつか例をみていこう。
グラム陽性球菌 GPC
Stapylococcus spp.(S.aureus[MSSA、MRSA]、黄ブだね)
Streptcoccus spp.(A群β溶連菌、肺炎球菌)
Enterococcus spp.(腸球菌)
グラム陽性桿菌 GPR
Corynebacterium diphtheriae
Listeria spp.
Nocardia spp.
グラム陰性球菌 GNC
Neisseria gonorrhoeae(淋菌)
Neisseria meningitidis(髄膜炎菌)
Moraxella catarrhalis
グラム陰性桿菌 GNR
Haemophilus influenzae(インフルエンザ桿菌)
Escherichia coli(大腸菌)
Pseudomonas aeruginosa(緑膿菌)
別の分け方
グラム染色のほかに呼吸様式から好気性や嫌気性、構造から非定型といった分類もされる。
ただし、ここでいう嫌気性菌・非定型菌とは病原性微生物をグループ分けする際によく用いられる方言のようなものだ。微生物学的な文脈ではないため、厳密な分類ではない。
嫌気性菌
Clostridium spp.
Clostridioides spp.(Clostridioides difficile、いわゆるCD菌)
Peptostreptococcus spp.
非定型菌
Mycoplasma spp.
Rickettsia spp.
Chlamydia spp.
今回はGPC、GNRの2点を「そんなのあったねー」と思い出してくれればよい。
1. 細胞壁と外膜
さて、スペクトルをみると一般につぎのことがいえるだろう。
グラム陽性菌の方が、グラム陰性菌より多くの薬剤でカバーされる
つまりグラム陽性菌の方が抗菌薬に弱い
とくに、β-ラクタム系(ペニシリン系、セフェム系()、カルバペネム系)にいえることだ。(ペニシリン系のスペクトルを比較してみよう)これについて掘り下げていこう。
グラム陽性菌と陰性菌では何が違うのか、というのは教科書で習う。
細胞壁の構造が違う。

(Y tambe: グラム染色, wikipedia. より)
図のように、グラム陽性菌の細胞壁は厚いペプチドグリカンであるのに対し、グラム陰性菌は外膜と(陽性菌に比べ1/10ほどと)薄いペプチドグリカンの細胞壁である。
さて、β-ラクタム系の作用機序は何だっただろうか。
そう細胞壁合成阻害だ! 細胞壁が壊れて浸透圧差で溶菌してしまうのだ。
また、β-ラクタム系が結合する酵素は何だっただろうか。
PBP(penicillin-binding protein)だ。これは一般に細胞膜上に存在しているといわれている。
つまり
グラム陽性菌は、ターゲットのペプチドグリカンが多く、薬が作用点(PBP)にダイレクトに届くため、作用がよく効く。
対してグラム陰性菌は、もともとペプチドグリカンが少なく、外膜というバリアを通り抜けないと作用点に届かないため、効きにくい。
こう、イメージでとらえられないだろうか。
2. ポーリン
さて、先ほどの図に見かけない言葉があったのではないか。
(私の出身大学がそこまで詳しく教えてないから聞き覚えがないってだけかもしれん)
グラム陰性菌の図にあった「ポーリン」だ。
それより「タイコ酸」って、サザエさんの? って1度は思うよね? ね?
「ポーリン」とは外膜に存在するチャネルの1つである。
糖やアミノ酸などの極性分子を透過させる。いわれてみれば当たり前なのだが、膜だけあっても必要なものが通る穴がないと生きていけないのは我々の細胞と同じだ。
これが抗菌薬の入り口になるのだ。
つまり、この「ポーリン」を通り抜けやすい薬物ほど効くわけだ。
同じβ-ラクタム系のなかで比較すると
ペニシリン系に対して、セファロスポリン系やカルバペネム系は拡散速度が速いらしい(らしい)。
(※ウラとりが不十分な項目。一応(参考3)にはそうあったんだけど)
だから、ペニシリン系に比べセフェム系()やカルバペネム系の方がグラム陰性菌に効きやすい。広域なスペクトルになると考えられないだろうか。
もう1つ
この「ポーリン」やっかいなことに(いやいや当たり前なのだが)菌それぞれで大きさや発現量に差がある。緑膿菌は大腸菌の「ポーリン」が透過できる分子量の2/3の400と小さく、また発現量も少ないといわれている。(参考3~5)
つまり、緑膿菌が「効きにくい」のにはこれら「ポーリン」の性質が絡んでいると考えられる。
が、しかし。緑膿菌に使われるピペラシリン(タゾピペのピペ)とペニシリンGの分子量を比べるとピペラシリンの方が大きい。だから、抗菌スペクトルを考えるというよりは、緑膿菌ってもともと薬に強い子だったのね。と大きくとらえるのにとどめてもよいのかもしれない。
3. 排出ポンプ
入り口があれば出口もある。
我々の細胞がそうであるように、排出用のポンプがある。(参考6)
グッドマン・ギルマンには「緑膿菌、大腸菌、および淋菌でのβ-ラクタム耐性の重要なメカニズムである。」と書かれているがそれ以上のことはわからないや。(参考3)
国内での研究が盛んっぽく、「多剤排出ポンプ」とぐぐったら結構でてくるので参考されたいな。
ヒトのABCトランスポーター(P-糖タンパクなど)なんか有名だよね。
この排出ポンプとの一番の違いはATPを用いているか否か。ペリプラズムから外はATPを使わないらしい。この排出ポンプはプロトンの濃度勾配によって働くらしいよ。(参考3)
……?
ATP関係せずにプロトン勾配を作ってるってすごくない? どうやってるの? 詳しい人教えてください
そういえば「ポーリン」あるからプロトンって行き来の自由度高いんじゃないかな? ますます勾配をどう作っているのか興味わいてきたよ
4. PBP
PBPの構造が変わることもある。
と、いうか。PBPは1種類のタンパクではなく、その総称のためPBPsと書くのが一般的である。構造が複数あるのは当然だ。
ところで。ペニシリンはD-Ala-D-Ala(PBPsのターゲット)と構造が似てる。

(Zeng X, et al: Beta-lactamase induction and cell wall metabolism in Gram-negative bacteria. Front Microbiol. 2013 May 22;4:128.より)
PBPsは2つの活性をもつ酵素だ。
A:グリコシルトランスフェラーゼ
B:トランスペプチダーゼ
このうちBの反応に用いられる活性中心がペプチドグリカン鎖のD-Ala-D-Alaを認識して架橋する。
架橋ということは2つの分子を共有結合させること。つまりBの反応は共有結合の反応。共有結合がでる反応は試験に出されやすいよね。覚えよう。
D-Ala-D-Alaに構造が似ているだけだったら「またいつもの阻害薬か……」で終わるんだが、ペニシリンも共有結合する。テストに出る。
構造を見るとわかると思うが、真ん中の O=C の炭素が、かなーりδ+だ。
PBPsはここに求核攻撃して酵素活性がはたらく。
ペニシリンも同じく真ん中の O=C の炭素に求核攻撃され共有結合される。
D-Ala-D-Alaにない構造部分がかさ高く、一度結合したものを加水分解して戻そうとするのを許さない。(強い)
長々話したが、つまりは単純に、活性中心近くの構造が変わったPBPがあるということ。立体的にペニシリンが中に入れないものがある。
そういったPBPをもった菌にはペニシリンが有効ではない。
その代表例がメチシリン耐性黄色ブドウ球菌(Methicillin-resistant S. aureus:MRSA)だ。
5. β-ラクタマーゼ
β-ラクタム系を分解するやつがおる。それがβ-ラクタマーゼ。
いわゆる嫌気性菌はβ-ラクタマーゼを有する菌が多い。
逆にいうと、β-ラクタマーゼ阻害薬(クラブラン酸、スルバクタム、タゾバクタムなど)を加えてあげれば効く(ことが多い)というわけだ。
一般的にはAmbler分類が用いられA~Dに分類される。
(Bush-Jacoby-Medeiros分類というのもある)
A:ペニシリナーゼ(TEM、SHVなど)
・ペニシリン系を分解
・クラブラン酸で阻害
・プラスミド内 → 主に、ブドウ球菌、グラム陰性菌に
B:カルバペネマーゼ(IPMなど)
・β-ラクタム系すべて分解
・β-ラクタマーゼ阻害薬で阻害できない
・セレウス菌の染色体内
・プラスミド内 → 主に、緑膿菌などのGNRに
C:セファロスポリナーゼ(AmpC、MOXなど)
・第1世代セフェム系とペニシリン系を分解
・クラブラン酸で阻害できない
・GNR(腸内細菌科、緑膿菌など)の染色体内
・AmpCはプラスミド内に
D:オキサシリン分解ペニシリナーゼ(OXAなど)
・オキサシリンを分解
・クラブラン酸で阻害できる
・プラスミド内 → 主に、GNRに
A':基質特異性拡張型(ESBLs)
(基質特異性が拡張したら基質特異的ではなくなるのでは??? というツッコミ)
・第三セフェムを分解
・in vitroではクラブラン酸で阻害できるが用いない方がよい
・プラスミド内 → 主に、大腸菌、クレブシエラなどのGNRに
A'という分類はない。
分類上Aなのだが、特徴が異なるため今回は別に記載した。
……緑膿菌の耐性ヤバくない?
6. まとめ
1~5をまとめると以下のようになる
1. 細胞壁と外膜
・グラム陽性菌は効きやすい
・グラム陰性菌は効きにくい
2. ポーリン
・薬剤によりPBPsまで広がりやすいものとそうでないものがある
・緑膿菌は効きにくい
3. 排出ポンプ
・緑膿菌は効きにくい
4. PBP
・MRSAというやつがいる
5. β-ラクタマーゼ
・嫌気性菌が効きにくい
・ブドウ球菌には効きにくい
・グラム陰性菌は効きにくい
・緑膿菌は効きにくい
つまり、効きやすい効きにくいは
グラム陽性(GPC)、グラム陰性菌(GNR)、ブドウ球菌(MSSA、MRSA)、緑膿菌、嫌気性菌で分けて考えてみるとよいだろうと考えられる。
それで分けたのが、0-aで示したスペクトル表だ。
さて、本題の抗菌スペクトルの覚え方はとしては……
緑膿菌、嫌気性菌に使えるやつは特別視
ピペラシリン、セフタジジム、セフェピム
嫌気性菌に使えるやつは特別視
β-ラクタマーゼ阻害薬入っているやつ
MSSAに使えないやつは特別視
ペニシリン/アンピシリン/アモキシシリン
カルバペネムは最強
セフェム系()は世代によってグラム陽性→陰性
あとは、de-escalationの考えにしたがって、初めは広く後は狭く。
菌や属で一個一個分けられたり、表になったりしているのを授業で習うかもしれないが、そんなものは覚えられない。これでいいと思う。結構雰囲気だけでいこう。
7. 結局
耐性の機序を覚えるのと変わらなくない?? ってなったと思う。
たぶんその通りで
抗菌スペクトルって理論的じゃないけど覚えなきゃいけないものの1つで。覚えることを目標に、無理やり理由付けしたのが今回の話だ。
逸れた記述も多いだろうが、少しでも抗菌薬を覚え、学部生の再試シールが増えないことを祈る。
時間があればほかの抗菌薬を追記するだろう。
参考
1. 抗菌薬の考え方、使い方
2. わかる抗菌薬
3. グッドマン・ギルマン薬理書
4. 舘田 一博:緑膿菌感染症の基礎と臨床―多剤耐性菌との闘い―
5. Prevention of drug access to bacterial targets: permeability barriers and active efflux. PMID: 8153625
6. Antibiotic resistance caused by gram-negative multidrug efflux pumps.
PMID: 9710669
