
男性が原因になる不妊症にはどんなものがある?
不妊症の原因は女性だけではなく、約半分は男性不妊症も原因です。そのため、女性だけではなく、男性の不妊治療も非常に重要です。男性不妊症の原因がみつかり治療ができれば、自然妊娠することもあります。
現在の不妊治療では、顕微授精の技術が向上したため、男性不妊症の99%以上は妊娠できる可能性があります。ただ顕微授精を行う場合でも、男性がきちんと不妊治療を受ければ、精子所見が改善し良好な受精卵ができ妊娠できる確率が上がります。
男性不妊症は、精子をつくる機能が低下している造精機能障害(精子形成障害)、精子の通り道に障害がある精路障害、性交をもつ機能が低下している性機能障害に大別されます。それぞれについて解説します。
造精機能障害
造精機能障害は、精液検査で精子数が少ない乏精子症や、運動精子が少ない精子無力症、さらには正常形態精子が少ない精子奇形症があります。いずれも正常な良好運動精子数が少ないため、卵管内の卵子にたどりつけない、もしくは卵管内で受精できないため妊娠できません。
精子の正常な数値ってどのくらい?
世界保健機関(WHO)の定めた正常精液所見を表に示します(文献1)。定期的に性交をもち1年以内に自然妊娠が成立した男性の精液所見をもとに作られた基準値です。
精液量1.4 mL未満、精子濃度1,600万/mL未満もしくは総精子数(精液量×精子濃度)3,900万未満の場合を乏精子症になります。
また運動精子率が42%未満の場合に精子無力症の診断となります。
さらに正常形態精子率が4%未満の場合も精子奇形症の診断となります。

定期的に性交をもち1年以内にパートナーの自然妊娠が成立した男性の精液所見をもとに規定 (World Health Organization: WHO laboratory manual for the examination and processing of human semen. 6th ed)
自然妊娠ができる精液の数値はどのくらい?
上記に示したものは、正常精液所見の最低値ですが、実際に日本人で自然妊娠が確認された精液所見の平均は、精液量3mL以上、精子濃度1億/mL以上、総精子数3億以上ですので、正常精液所見の基準はかなり低い値になります(文献2)。
造精機能障害の原因・代表的な病気は?
乏精子症や精子無力症の原因はさまざまですが、原因が特定できないことも多いです。
造精機能障害の代表的な病気は、陰嚢の静脈が蛇行し膨らんでしまう精索静脈瘤(せいさくじょうみゃくりゅう)という病気です。成人男性の15~20%、不妊男性の30~40%に認めるため、非常に発症頻度の高い病気です(文献3)。
精子は通常低い温度に精巣が保たれることでつくられますが、陰嚢内の静脈に血液がうっ滞し、精巣温度が上昇し精子形成を阻害します(文献3)。精索静脈瘤などの原因がみつかれば、原則手術で改善する場合も多いのですが、手術の効果は限定的ともいわれています。

(Iwamoto T, et al: Semen quality of fertile Japanese men: a cross-sectional population-based study of 792 men. BMJ Open 2013; 3(1): e002223)
精巣の温度を上げない方がよいかも…?
普段の何気ない日常生活の中で、精巣の温度を上げてしまうことや、精巣を圧迫することが造精機能障害の原因になることがあります。例えば、ラップトップのパソコンを膝の上で使う、非常に熱いお風呂やサウナに入る、ブリーフの下着をはく、長い時間自転車に乗る、などは精液所見の低下につながることがあります。そのため、男性が生活習慣を変えるだけで、精液所見が改善することもあります。
原因が特定できない場合は?
精査で原因が特定できない場合は、ビタミン剤や漢方薬などの薬物療法で治療します。ある一定の効果が得られる場合も多いのですが、精子を造るのに約3カ月かかるため、治療効果の判定に最短で3カ月必要となります。
精路障害
完全な精路通過障害は無精子症になります(閉塞性無精子症)。まれに精路が狭窄している場合には、乏精子症になります。
精路障害の治療法は?
精路障害は通常、切れた精管をつなぎ合わせる再建術を行います。手術がうまくいけば、自然妊娠も期待できますが、効果がない場合は精巣や精巣上体から直接精子を採取する、経皮的精巣上体精子吸引術(PESA)や精巣内精子回収術(TESE)が必要で、原則採取した精子で顕微授精を行います。
性機能障害
性機能障害には、勃起不全と性交障害があります。また性交障害には、マスターベーションは可能でも性交が不可能な場合と、性交が可能でも射精に至らない場合があります。
性機能障害はストレスや疲労、飲酒、加齢が原因のため、生活を整えると改善することもあります。近年は若年化しつつあり、性欲の低下が少子化問題のひとつとなっています。
性機能障害の治療法は?
治療法として、アミノ酸のアルギニンが性機能の向上をサポートするデータもあり、エナジードリンクなどを飲んでみてもよいかもしれません。また性機能障害に関しては、非常に効果が高くかつ安全な薬剤も出てきていますので、一度男性不妊を専門としている泌尿器科で相談してみるとよいと思います。
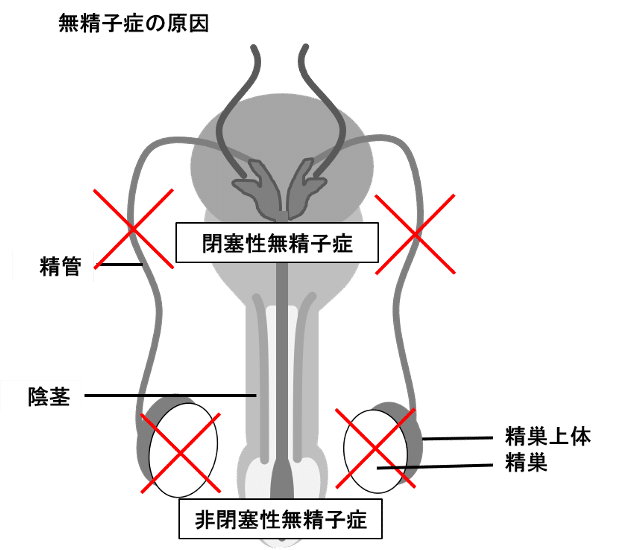
無精子症
精液中に精子がまったく認めない状態を無精子症といい、日本人男性の100人にひとりいます。ロックシンガーのダイアモンド☆ユカイさんは自身が無精子症だったことを明言しており、不妊治療で3人子どもが生まれています。無精子症と診断されても、その原因によっては、きちんと治療すれば妊娠できる可能性はあります。
無精子症の原因は2つある
無精子症はその原因によってふたつあり、精路障害である閉塞性無精子症と造精機能障害である非閉塞性無精子症があります。
閉塞性無精子症は、前述の通り手術により閉塞している精路を開通する手術を行えば、精子が出てくる場合もあり、また精路の開通ができない場合でも、精巣から精子を手術で回収するPESAやTESEを行えば、顕微授精で妊娠することは可能です。
非閉塞性無精子症の場合、男性に染色体異常を認める場合もあるため、必ず染色体検査が必要です。男性のY染色体の異常によって、もともと精巣内に精子が存在しない場合もあります。その場合には残念ながらパートナーの精子での妊娠は諦めなければいけない場合もあります。
非閉塞性無精子症の治療は?
精子が存在する可能性があれば、治療は顕微鏡下に精巣内精子を回収するTESEを行います。TESEの精子採取率は、無精子症の原因にもよりますが30~40%であり(文献4)、採取できれば顕微授精で挙児を得られる可能性もあります。採取できない場合は、妊娠することは通常難しくなります。
日本では、精子提供による人工授精 (非配偶者間人工授精:AID)で不妊治療を行うことが一般的ですが、精子提供者が減少し、AIDを行う施設も非常に減ったため、なかなか行うことが難しくなってきています。またAIDは通常凍結精子で行う治療のため、妊娠率は非常に低いです。
北九州にあるセントマザー産婦人科医院では、TESEを行ったあとに精子になる前の未熟な精子である円形精子細胞を顕微鏡で探して、もし見つかれば卵子に顕微授精を行い、妊娠をトライする方法も行っています(ROSI;round spermatid injection)(文献5)。非常に高度な技術を必要としているため、現在はセントマザー産婦人科医院以外では行うことは難しい治療です。
男性不妊症の内訳
男性不妊症に関して、解説してきましたが、厚生労働省より報告された調査結果では、2015年度の造精機能障害が83.7%、精路通過障害が4.0%、性機能障害が12.3%でした(文献6)。

(湯村 寧

(湯村 寧:平成27年度 子ども・子育て支援推進調査研究事業 我が国における男性不妊に対する検査・治療に関する調査研究,厚生労働省,2015)
性機能障害が増えているのは、セックスレスが原因?
1997年の調査と比較すると性機能障害の割合が明らかに増加しています。ストレスや疲労が性交障害と関係するため、ストレスが増えているのかもしれませんし、若い男性でも草食男子が増えていることも関係しているかもしれません。
また日本のカップルは海外と比較しセックスレスが非常に多く、また性生活の満足度が非常に低いことも報告されています(文献7)。男性の草食男子の増加やセックスレスの増加も、日本の少子化において大きな問題となることが予想されます。

参考文献
1) World Health Organization: WHO laboratory manual for the examination and processing of human semen. 6th ed. (https://www.who.int/publications/i/item/9789240030787)
2) Iwamoto T, et al: Semen quality of fertile Japanese men: a cross-sectional population-based study of 792 men. BMJ Open 2013; 3(1): e002223.
3) Jarow JP: Effects of varicocele on male fertility. Hum Reprod Update 2001;7:59-64.
4) Schlegel PN, Liotta D, Hariprashad J, et al: Fresh testicular sperm from men with nonobstructive azoospermia works best for ICSI. Urology 2004; 64: 1069-71.
5) Tanaka A, Kuroda K, et al: Fourteen babies born after round spermatid injection into human oocytes. Proc Natl Acad Sci USA 2015; 112: 14629-34.
6) 湯村 寧:平成27年度 子ども・子育て支援推進調査研究事業 我が国における男性不妊に対する検査・治療に関する調査研究. 厚生労働省, 2015.
7) Durex: Global sex survey report, 2005
この記事が気に入ったらサポートをしてみませんか?
