
コロナ禍の病床管理
Twitterでもそれなりに反響があったので、こちらにまとめてみることにしました。
コロナ禍の病床管理のイメージを図にしてみた。
— バン@内科医のジレンマ (@lostphysicianYB) December 15, 2022
だいぶやっつけですけど。
【平常時】
・そもそも患者数に対して病床数の余裕がない。
(「今も」だが、ベッド削減の流れ。病院は回転数を上げて診療しないと厳しい運営だった)
・医療従事者の数も病床に比して余裕がない。 pic.twitter.com/MPyunb9R3b
どうして、病床が逼迫するのか。救急搬送が滞るのか。
平常時
そもそも患者数に対して病床数の余裕がない。
(「今も」だが、ベッド削減の流れ。病院は回転数を上げて診療しないと厳しい運営だった)医療従事者の数も病床に比して余裕がない。
特に地方は…

初期
一部の患者さんは受診控え
感染対応できるベッドを確保するために、病床数全体は減少
感染患者と非感染患者を同時に診療するのは難しく、ベッドを分けたり、スタッフを分けたりするには病床そのものを減らす必要があった
まだ感染対策に多くの病院が慣れていなかった感染やら風評やらでスタッフが離脱
ただ、COVID-19がまだ一部の病院でのみ診療する状況だったので、周りの病院が多少非感染患者を吸収できた

第6波まで
患者数の増加とともに重症患者が増加
院内クラスターも発生 入院患者は高リスク症例も多く、一定数の院内発症の重症者も重症、そして最重症例の受け皿(対応できるスタッフも)が非常に限られていた。
(ECMO導入のためにスタッフやチームを派遣したり…)徐々にベッドを増やして(特に軽症入院、中等症は)受け皿が増えた
その後ワクチン接種の拡大により、重症例は減少していった

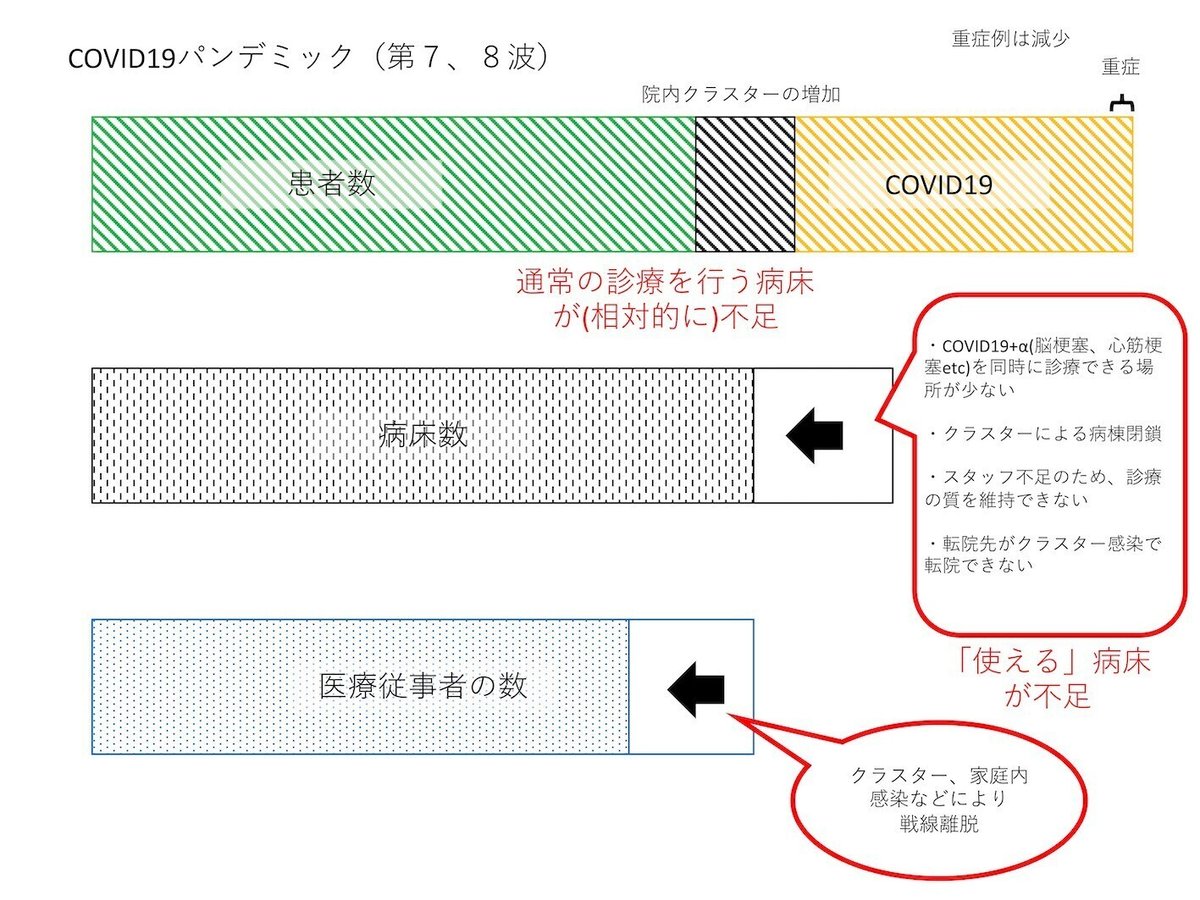
第7波以降
重症例、肺炎例は減った
高齢、誤嚥性肺炎合併が増えた
⇨入院期間の長期化、転院を要するケース行動制限がなくなり、控えられていた手術などの通常診療が戻る
=通常診療の患者が増加軽症だが、他の入院を要する疾患の合併(心血管系や外傷など)が増えてきた
しかしCOVID-19+αはどこでも診療できるわけじゃない
⇨感染対応+専門科の診療が可能な急性期病院に集中し、急性期ベッドが埋まるクラスター感染が増加
院内でいきなり感染者が爆増し、病棟閉鎖や診療科閉鎖が相次ぐ
通常診療を止めざるを得ない。
⇨患者が一部に集中し、病床を埋めてしまう
転院時にクラスター発覚
⇨転院できない
転院先でクラスター
⇨転院できない
繰り返す中で、転院先の受け入れもどんどん渋くなるスタッフも当然感染する⇨休職
家族感染⇨休む
ベッドはあっても必要な看護体制・診療体制を維持できないので患者受け入れできない
人もベッドも足りないこうした状況だと医療事故も起きやすく、(普段なら予測/予防し得た)急変が生じやすい
⇨入院日数の増加 ベッドが足りない小児患者が増加 重症例としてはけいれんや脳症、肺炎など
一部MIS-Cも
そもそも小児集中治療を受け入れられる病院、ベッド、スタッフ自体が希少 上記の急性期病院に小児例も集まるようだと、そこの病院に集中してしまう 他の非感染小児患者さんの診療への影響は最小限にしなければならない透析患者 少なくともワクチン接種されている方々については重症化で困ることはあまりないが、感染してしまうと週3回血液透析に使用するベッドを他の患者さんと隔離して(空間的・時間的)使用しなくてはいけない
入院を要する状態になると、どの病院でも受け入れられるわけではなく、やはり緊急透析が可能な急性期病院に集中しやすい
影響は後方支援・回復期リハ病院にも
こうした病院は患者さんに厳密な感染対策を継続してもらうこと自体が難しいこともある あるいは介助に非常に労力を要するためにスタッフへと感染伝播しやすい
退院先の施設でもしばしばクラスターが生じるため、これら病院から施設への退院も滞ってしまう
救急車から急性期病院の救命病棟、一般病棟、転院先の病院、施設と、
すべてが目詰まりしてしまい、病床の可動性が著しく低い状態
いわゆる「5類相当」になったら…
一般病棟で診療しやすくなるので、対応できるベッド数は増えるかもしれない(病院内のコホーティングから、病棟毎のコホーティングに、など)
ただしその分、院内感染が生じやすい状況になる
⇨そもそも病院に入院している患者は重症化リスクが高く、一定数は重症化してしまう
基本的な感染対策を維持するのが困難で、水平感染を起こしやすいpopulationもある
スタッフ感染も増える可能性通常診療を維持したいが、散発的にクラスターが生じたり、スタッフに欠勤が相次ぐとどうしても影響が出てしまう

ただ、ウイルスの性質は変わらないので、少なくとも病院における基本的な対応は変わらない
基本的には感染者数そのものが減らない限り、病院の基本的対策は変えようがなく、病床逼迫状態が緩和するのはまだまだ先になるだろう
もちろん、一般的な社会生活における感染対策をどの程度まで緩和していくかについては別途議論していく必要があると思う
ただそれはノーガードを許容するものではなく、まだまだ長く続く戦いを可能な限り最小のダメージで乗り切るための議論だ
必要なのは明確なビジョンと戦略なのだと思うが、それらが未だ示されないことに我々は苛立ちや不安を覚えているのかもしれない
この記事が気に入ったらサポートをしてみませんか?
