
3分でわかる臓器移植
「臓器移植? よく知らんから3分で教えて」
わかりました頑張ります。
臓器移植については日本移植ネットワーク(JOT: Japan Organ Transplant Network)のHPが詳しくてわかりやすい。ただけっこう分量が多いので、ここではかいつまんだ説明をしたい。
臓器移植とは
他人の健康な臓器を移植する治療法のことだ。
臓器を提供する人を「ドナー」、臓器をもらう人を「レシピエント」と呼ぶ。
臓器移植は、生きている人が自分の臓器の一部を提供する「生体臓器移植」(健康を害さない範囲で行われる)と、亡くなった人がドナーになる「死体臓器移植」に大別される。さらに死体臓器移植には「心停止後臓器移植」と「脳死下臓器移植」がある。

生体臓器移植は臓器売買を防ぐため、レシピエントの親族のみがドナーになれる。
死体臓器移植の場合は、ドナーの臓器は誰に届けられるかはわからない。摘出手術の後、日本のどこかで臓器を必要としている人に届けられる。
臓器の提供は、ドナーとその家族の完全な善意による提供であり、人生の最期に命を救うボランティアのようなものだ。
どういう課題があるの?
1.多くが移植を受けられずに亡くなる
2009年のデータでは移植を希望している人が14,229人いて、そのうち臓器移植を受けられたのは480人だったようだ。希望者のうち約3%の人しか臓器移植を受けることができていない計算になる(注1)。3%というのはガリガリ君の当たりの確率らしい。ガリガリ君なんて当たったことないぞ……。

そのため、多くの人は移植を待っている間に亡くなってしまうという現状がある。2021年のデータによれば、心臓移植を待つ人は平均で約3年4ヵ月の待機時間があったようだ(NEWS LETTER Vol.25 2021/日本臓器移植ネットワーク)。
移植希望登録者数/日本臓器移植ネットワーク
2.欧米よりも遅れている
欧米と比較してみると日本は提供数が少ないようだ。人口当たりの臓器提供数は、アメリカやスペインなどの欧米諸国と比べると日本は1/30以下である(参照:IRODaT Newsletter 2021/IRODaT の「International Registry in Organ Donation and Transplantationより)。
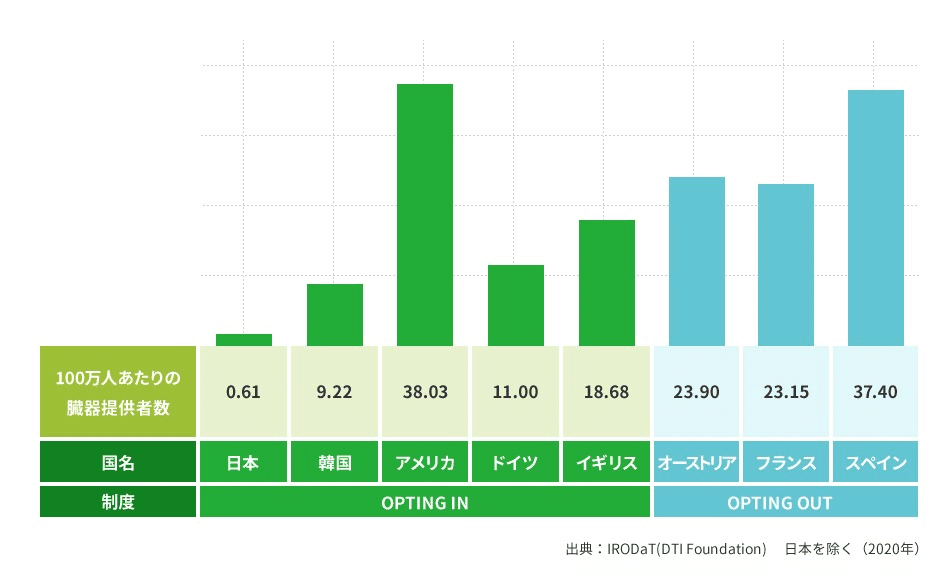
このため、移植を待っている間に亡くなってしまうリスクの高い日本での移植を諦め、アメリカなどの臓器移植の盛んな国に渡航して移植を受けざるを得ない状況が起きている。いわゆる海外渡航移植と言われている問題である。
課題の原因は?
日本の移植医療が遅れているのはなぜか?
原因は複合的なため、以下の別記事でまとめたい。
なんで脳死と心停止を区別するの?
心停止よりも脳死のほうが移植手術に使える臓器が多いからだ。
心停止すると血流が途絶えて臓器のダメージが進むため、虚血に弱い臓器は心停止後間もなく移植に耐えられなくなる。一方、脳死下ではしばらく心臓は動いているため、脳死後も臓器のダメージが進行しない。
心停止後:腎臓・膵臓
脳死下 :腎臓・膵臓・心臓・肺・肝臓・小腸
生体 :腎臓・膵臓 ・肺・肝臓・小腸
見ての通り、脳死下での移植が最も使える臓器が多い。
「だったら脳死下での臓器移植を常にやっちゃえばいいじゃん?」と思った人もいるかもしれないが、そういうわけにはいかないようだ。
まず「脳死状態の人」というのは珍しく、あまり発生しない(注2)。また「心停止による死」と比べて、まだ死の概念として広く浸透していないため、死として無条件に受け入れてもらえる状況にない。提供意思表示カードに脳死後と心停止後が選択式になっているのはこれが理由である。
注2)人工呼吸器がない場合、心停止と脳死はほぼ同じタイミングで訪れるため、設備の整った病院以外では脳死状態は基本的には発生しない。病院内であっても、窒息や一時的に心停止状態になって脳への無酸素状態が長く続いた場合、頭部外傷、頭蓋内出血など、頭蓋内圧が亢進する要因となるような限られたケースでしか脳死状態にはならない(一般的な病気で亡くなるケースは脳波があるため脳死にはならない)。
助かるの?
レシピエントは順調に回復すれば日常生活が送れるようになり、半年程度で仕事への復帰も望める。もちろん、生涯に渡って食事の制限があったり、拒絶反応を抑えるための免疫抑制剤を飲む必要があったりと、生活上の制限がある。免疫抑制剤によって免疫力が低下するリスクも生涯付きまとう。しかし、他に救命方法がなく死を待つだけの状態から日常生活が送れるまで回復することを考えると、素晴らしい治療法といえる。5年生存率はだいたい80〜90%くらいである。
生体臓器移植の場合はドナーも、手術を受けることになるが、術後1ヶ月程度で元の状態まで回復する。ドナーの健康を害さないように細心の注意を払って手術が決定される。ただし長期的には、肺を提供した場合は心肺機能の低下、腎臓の場合は臓器が1つになるため、腎臓病のリスクが増えたりもする。
手術の実施は、ドナーの臓器がレシピエントに適合するかどうかの綿密な検査が行われた上で決定される。なお、近年では血液型が異なっても移植の成功率は向上している(参照:血液型が違っても移植はできるのでしょうか?/日本移植学会)。
意思表示するとどうなるの? 最終判断は誰がする?
死体臓器移植の場合は、ドナー(生前の意思表示)は尊重されるが、最終判断は家族である(注3)。生前の意思表示は健康保険証や免許証の裏に残しておける。
■「提供したくない」意思を表示をした場合
この場合は提供されない。つまり、臓器提供したくなければ「提供したくない」旨の意思表示をしておけば安心だ。確実に提供されない。
■「提供したい」意思を表示した場合
本人の生前の意思が家族に伝えられ、最終判断は家族に委ねられる。家族のうち誰か1人でも反対すれば提供は行われない。
■ 無記入の場合
最終判断は家族に委ねられる。家族のうち誰か1人でも反対すれば提供は行われない。
なお、日本はオプトイン制度(注4)なので、家族の提供意思が確認されない限り提供は行われない。
生体臓器移植はドナーの意思確認が可能なため、ドナー本人の思いが尊重される。
注3)2010年7月17日「改正臓器移植法」が全面施行され、本人の意思が不明な場合にも、家族の承諾があれば脳死下の臓器提供ができる。
注4)オプトイン制度は「提供しない」がデフォルトになっている制度である。つまり意思表示しない限り臓器提供は行われない。詳しくは以下の記事を読んで欲しい。
臓器移植に関する記事は以下のマガジンにまとめているので参照して欲しい。
この記事が気に入ったらサポートをしてみませんか?
