
7-5 抗てんかん薬
てんかん
大脳の神経細胞は、規則正しいリズムで、お互いに調和を保ちながら、電気的に活動している。これが、突然崩れて、激しい電気的な乱れが生じることで起こるのが、てんかんである。
てんかんは様々な要因によって起こる慢性の脳神経疾患であり、大脳の神経細胞が過剰に興奮することで、反復するてんかん性発作を主な症状として、これに多様な臨床症状や検査所見を伴う。
てんかんは全ての年齢で発症する疾患であるが、5歳以下の乳幼児と高齢者の発症が多い。
てんかんの発作型は、全般発作と部分発作に分類される。(1981年の発作型分類)
全般発作は、大脳全体が過剰に興奮して起こるものであり、意識消失を伴う。
部分発作には、焦点性あるいは局在関連性を含む。
さらに、原因によって、特発性(年齢と関連、遺伝的要因が示唆されている)と症候性(二次性)(病因となる疾患)に分類される。
抗てんかん薬は、発作型に応じて、選択される。

てんかん薬物治療の目的
てんかんの薬物治療は、大きく二つの目的に分類できる。
【非発作時に行う治療】
発作を予防するために行う治療
【発作時に行う治療】
通常、発作は1〜2分で消失するが、けいれん発作が5分以上持続するてんかん重積状態については、治療が必要となる。てんかん重積状態に対して、抗てんかん作用をもつベンゾジアゼピン系薬物が治療に用いられる。迅速に効果を発現させるため、静脈注射で投与される(静注が難しい場合は、注射剤を注腸する投与も行われる)。

薬物治療の原則
てんかんの治療は、薬物治療が原則となる。
ただし、一部の薬剤抵抗性てんかんの場合は、外科治療が必要な場合もある。
◯薬物治療の原則
・原則として、単剤で投与される
60%は単剤でコントロール可能と言われている。
既存の抗てんかん薬は、薬物相互作用が多いことからも、単剤投与が望ましい。
・長期間の治療が必要となる
服薬によって2年以上発作が消失したら、減量が図られ、治療終結へと導かれる。
治療が長期間にわたるため、長期間投薬による蓄積性の副作用にも注意が必要である。

抗てんかん薬の作用機序
興奮性の神経伝達を抑制する、または、抑制性の神経伝達を促進させるような作用機序の薬である。

抗てんかん薬の注意事項
抗てんかん薬の注意点を解説していく。
◯抗てんかん薬の薬物動態の特徴
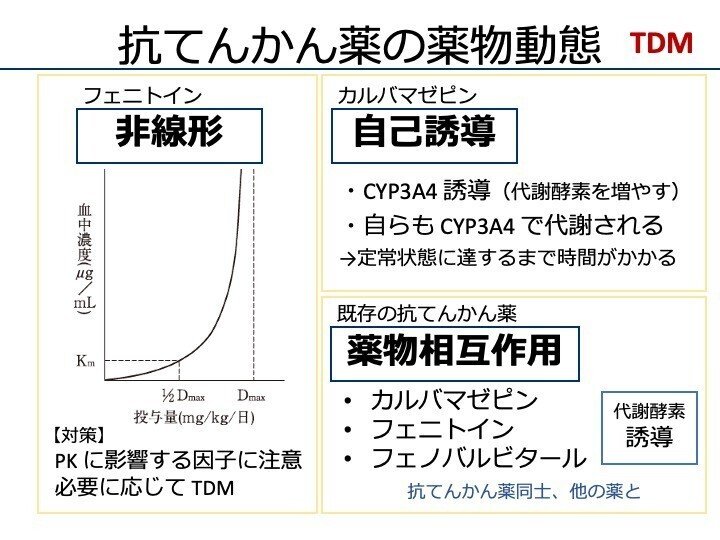
・非線形性
古くから使われている抗てんかん薬であるフェニトインは、特に注意が必要な薬剤である。
代謝過程に飽和が存在するため、ある点を超えると、処理しきれなくなり、薬物血中濃度が急増する。
投与量と血中濃度が比例関係(直線的)にあるものを「線形な薬物動態」という。フェニトインのように、投与量と血中濃度が比例せず、急増(または、頭打ち)するものを「非線形な薬物動態」という。フェニトインは、非線形性の薬物として、代表的な薬剤である。投与量を増やすと、ある点から急激に血中濃度が増加するということは、毒性の可能性も急増するため、注意が必要である。
つまり、使用する時には、薬物の投与量に特に注意が必要であり、血中濃度に影響を与える因子に注意が必要である(コンプライアンスも含む)。
・自己誘導
抗てんかん薬の一つであるカルバマゼピンは、代謝酵素である CYP3A4 を誘導する(発現量を増やす)。ただし、自らも CYP3A4 で代謝される。代謝酵素誘導の影響が最大限に出た時には、想定よりも薬物血中濃度が低くなるという現象が起こりうる。代謝酵素誘導の影響のため、定常状態に達するまで(薬の効果が安定するまで)時間がかかる。
・薬物相互作用
既存の抗てんかん薬には、薬物相互作用に注意が必要な薬剤が多くある。
代謝酵素を誘導する作用があるのが、カルバマゼピン、フェニトイン、フェノバルビタールである。このため、抗てんかん薬同士だけでなく、他の薬剤とも薬物相互作用が多く存在し、非常に複雑である。
※新規の抗てんかん薬には、薬物相互作用がないものもある。
既存の抗てんかん薬は、有効血中濃度域に個人差がある、有効血中濃度域が狭い、薬物相互作用が多いなどの薬物動態の特徴から、適切に管理するために、TDM が推奨されている。
TDM 対象薬剤:カルバマゼピン、フェニトイン、フェノバルビタール、プリミドン、バルプロ酸、エトスクシミド
抗てんかん薬の副作用
代表的な抗てんかん薬の副作用を説明する。
(参考)てんかん診療ガイドライン2018 ・・抗てんかん薬の副作用
まずは、アレルギー機序が関与しており、投与開始時に注意が必要な副作用には、下記のものがある。
◯皮疹
比較的頻度が高い副作用である。
皮膚の発疹や発熱などの症状を呈する。
◯重篤な皮膚障害
・・頻度は稀ではあるが、重篤な皮膚障害を引き起こすこともある。
・スティーブンス・ジョンソン (Stevens-Johnson) 症候群(皮膚粘膜眼症候群, SJS)
・中毒性表皮壊死症(TEN)
・・いずれも、服用開始2週間以内に発症することが多い
※SJS と TEN は一連の病態と考えられている。TEN の多くは SJS の進展型。
・薬剤過敏症症候群(DIHS)
・・服用開始2〜6週間で発症

慢性的に発生する抗てんかん薬の副作用には、神経系の抑制による副作用や長期服用による副作用がある。
・神経系への抑制による副作用
・・薬理作用の延長で起こる可能性がある副作用である。ただし用量依存性(用量が多くなるにつれ、発生する可能性が高い)の副作用であるため、少量から漸増するのはこの対策でもある。
症状:めまい、眼振、複視、眠気、嘔気など
・長期服用による副作用
体重増加
多毛・脱毛
歯肉増殖
骨粗鬆症

◯自動車運転
てんかん患者には、自動車運転免許に関する説明を行うことが望ましい。
2014年に新しい道路交通法が施行された。
「過労、病気、薬物の影響その他の理由で正常な運転ができないおそれがある状態で運転してはいけない」とされている。
以前は、「てんかん」と診断されると、一様に免許が取得できない、とされていたが、個別に判断されるようになった。つまり、疾患がコントロールされたら、医師の診断書を提出することで、運転免許は取得可能になる。
ただし、大型免許や第2種免許(タクシー運転手)など、運転をする仕事は、てんかんと診断された時で、すすめられない。
(※実際はもう少し詳細な基準があるが、簡単に書くと、下記の通り)
・普通免許と大型免許・第2種免許は基準が異なる
・「抗てんかん薬を服用している間は不可」というものでもない
・運転に支障があるかどうかで個別に判断される(運転に支障を与えない発作=睡眠中の発作)
ただし、抗てんかん薬の副作用として「眠気」があるため、相互作用や用量変更時、アドヒアランス不良など、血中濃度を上昇させる要因がある時には、十分に注意が必要である。
運転免許取得可能になった場合でも、薬を飲み忘れた時は、運転を控えるなどの説明は必要。

◯妊娠
服薬のリスク・ベネフィットを考慮して、妊娠成立前から、対応が必要となるため、挙児希望がある方に対しては、自己判断であきらめないように、希望を拾い上げて対応する必要がある。
・服薬のリスク
催奇形性・・口蓋裂・神経管閉鎖不全など
抗てんかん薬、特にバルプロ酸は催奇形性のリスクがあるため、できるだけ投与を避ける必要はある。
(薬剤による催奇形性のリスクを評価する場合、薬を飲まなかった場合も、自然発生で奇形が生じる可能性(3%)と比較して、薬剤がそのリスクを上げるのかを評価する必要がある。)
・服薬のベネフィット(利点)
妊婦のてんかん発作を抑えることができることが、服薬の利点である。
妊婦が全身性の長く続くてんかん発作を起こすことは、胎児に低酸素状態を引き起こすため、胎児にとってハイリスクとなりえる。
そのため、妊娠を計画する時点で、リスクの少ない薬剤を、最小限の量の薬剤で治療することが重要である。さらに、葉酸(二分脊椎症の予防)やビタミン K(新生児頭蓋内出血の予防)を補充することもある。
また、授乳に関しては、母乳への薬剤の移行率が低いため、授乳は可能である。(ただし、フェノバルビタールやベンゾジアゼピン系薬剤は除く)


発作予防のため、長期間の服薬が重要となる。
服薬期間が長期に及ぶため、長期服用による薬剤毒性の蓄積を早期発見するためにも、口腔ケアをはじめとする対策が重要である。
従来の抗てんかん薬は治療域が狭い・薬物相互作用が多いなどのため、TDM を行って管理をすることも重要である。
応援やご意見がモチベーションになります。サポートを、勉強資金にして、さらなる情報発信に努めます。
