
気になる!不妊治療の保険適応ーちょぴり考えてみませんか?ー
こんにちは!
ご無沙汰しております。
産業保健師/不妊カウンセラーのきりん🦒です。
今回は、「不妊治療の保険適応」についてちょっと気になる!という皆様に向けて(気にならなくても!)🦒お話したいと思います。
なぜ?産業保健師が不妊治療の保険適応の話を?
最後まで、お読み頂き、納得して頂けるよう本日も参りたいと思います!
(わー。言っちゃった。ハードル上げちゃった🦒)
1.そもそも不妊治療って保険がきかないの?
そもそも、「治療」って名前で病院に行くのに、不妊治療って保険が使えないんですか?
と思われる方もいらっしゃるかと思います。
単刀直入に言ってしまうと、
「保険が使える治療とそうでない治療があります」
少し、治療内容から見て行きましょう!
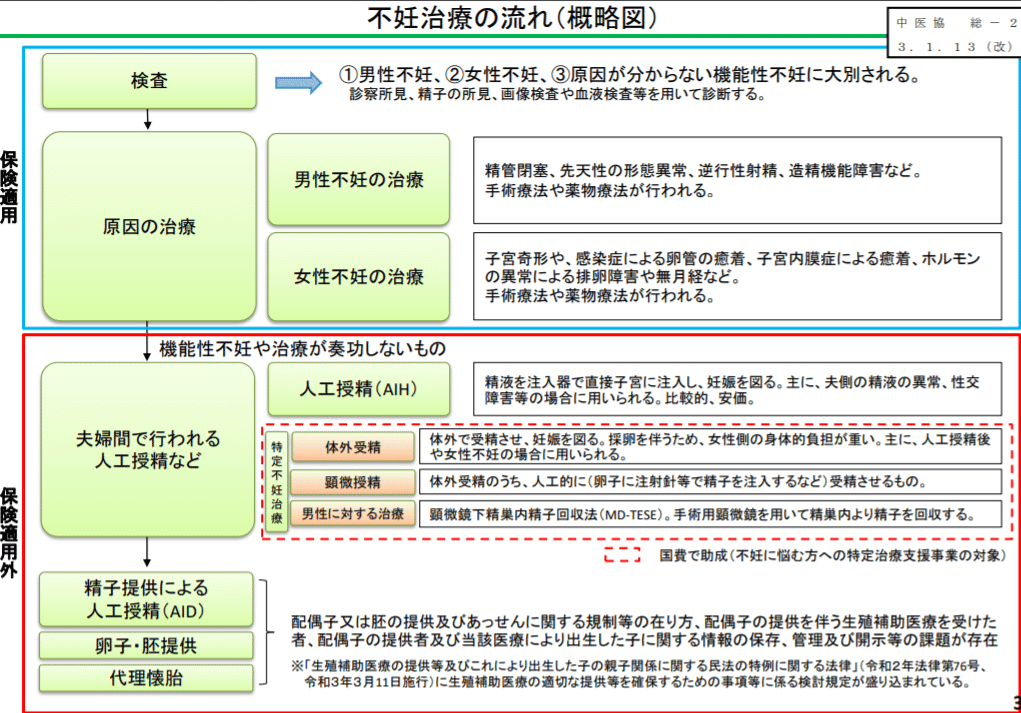
下記の図は、中央社会保険医療協議会総会(2021/7/21)
個別事項(その1)不妊治療の保険適用のスライドの一部です。
御覧頂くと、、、、もう一目瞭然!
不妊治療における「現段階の保険適応」と「保険適応外」が、、、、
一応解説を加えます
(だってnoteにしてますのでね)
【保険適応になるもの】
①不妊の原因検査:
男性不妊、女性不妊の有無に関する基本的な検査
(問診も含む医師の診察、精液検査、エコー検査や卵管造影検査等の画像検査、血液中のホルモン検査)
➁検査によって原因が分かった場合の治療:
1)器質的な原因問題に対して外科的(手術)な処置を行う場合。
※器質的な問題⇒体の器官が物質的に物理的に問題を生じている物
例)子宮奇形、卵管癒着(クラミジアなどの感染症でくっついてしまう)
2)ホルモン異常による排卵障害や無月経へのホルモン療法(排卵誘発剤等)
イメージとしては、上記のように
「原因を検査する」
「原因が分かり治療法がある程度、安全性も有効性も約束されたもの」
(安全でちゃんと効果がある治療と認められているもの)
「標準化できるもの」
に保険が適応するという風に感じて頂けると良いかと思います。
さて、続いては、本題(?)の
「保険適応外」です。
皆様、このnoteを熟読されているので、もうご存知かとは思いますが
(調子に乗ってごめんなさい。ちゃんとお話します!)
人工授精や体外受精は保険が適応されません。
ここで、先ほどの「保険適応」のポイントに立ち戻ってみましょう!
そう、重要なのが
「原因が分かる(基準を設けて標準化することが出来る)」
ことと捉えて頂くと分かりやすいかもしれません。
不妊治療の一般的なステップアップはここでのメインではないので、割愛しますが、保険適応の範囲で出来る不妊治療をある程度行っても、妊娠に繋がらない場合は、人工授精や体外受精を行い、妊娠に向けて更に人の手を加えて行くのが一般的です。
ただ、高度な治療の多くは、
一般的な不妊治療が功を奏さない≒原因が分からないけど妊娠しない場合
に使われることが現状非常に多いのが特徴です。
※卵管閉塞や無精子症による体外受精のように絶対適応(体外受精をしないと妊娠するのがかなり難しい状態)もあります。
2.じゃあ、なぜ高度な不妊治療は保険適応外なのか
ここですよね!
私も、生殖の現場に入るまでは
「どうして?(仕事ネコ風)」とずっと考えていました。
20代前半で、車が買える程度の不妊治療費を払いながら....
そこには、日本の保険の仕組みと複雑な治療との色々な問題があったのです。
ここでは、ほんの少し「日本の医療制度」について覗いて行きましょう!
日本では全員が公的医療保険制度に加入することになっています。
「国民皆保険」という言葉!
聞いたことあるかと思います。
医療費は被保険者の保険料や公費(皆から集めたお金)などで構成されています。
簡単に、例でその動きを見て行きましょう!
例えば自分が、風邪で病院に行ったとします。
その際に受ける医療行為(診察や検査)には細かく値段(診療報酬)が付けれいて、そのお値段の合計の一部を窓口で支払い、残りは皆から集めたお金が病院に支払われます。
ん?医療行為にお値段がついているのですね!
と思う方もいるかもしれません。
そうなのです!
原則として2年に1度、厚生労働省の諮問機関である中央社会保険医療協議会で審議が行われ、その結果に基づいて「医療行為のお値段」が決まるのです。
簡単にまとめますと、、、、
「保険の適応は、安全かつ有効である治療に対し。専門家の皆様が議論を重ねてた結果に基づき値段を付けている」ということです。
皆から集めたお金には、限りがあります。
安全かつ、行った治療の結果がある程度出せる物に、そのお金を使う事は当たり前のことですよね。
だからこそ、
「原因が分からない(標準化が難しい)」「歴史が浅い(効果や安全性が十分に担保されない)治療」
に関して、保険が適応されるのが難しいということは、ご理解いただけたかと思います。
ただ、だからと言って金銭の問題で不妊治療が十分に受けられず、妊娠を諦めなくてはならない人へのサポートは必要であることは、間違いないですよね。
私も、そう思います。
ただでさえ、精神的に辛い治療を、経済的な面でも辛くしてしまう事を減らせるのであれば、それは素晴らしい事だと思います。
(個人的な気持ち🦒)
では、保険適応に向けて具体的に何が問題なのかもう少し詳しく見て行きましょう!
3.いま不妊治療が保険適応になる為に何が必要か
そもそも、この「不妊治療の保険適応」は、少子化対策の中で
「少子化社会対策大綱(令和2年5月29日閣議決定)」の流れから
「全世代型社会保障改革の方針」
という方針の一部で
『子供を持ちたいという方々の気持ちに寄り添い、不妊治療への保険適用を早急に実現する』
と令和2年12月15日に閣議決定がなされたのがスタートです。
予定では、令和4年度(2022年度)から保険適用を実施することとなっています。
その為に、様々な準備が随分と前からされてきているので、少しその内容から見て行きましょう!
不妊治療の保険適応について、
令和2年12月23日医療保険部会決定の報告から
・ 健康保険法においては、疾病又は負傷に対する治療について給付を行うものとされており、不妊治療を疾病における治療として位置づけることは十分理解できる
・ 保険収載によって不妊治療に係るデータを蓄積することができることで、不妊治療の質の標準化が期待できるので、前向きに検討すべき
・ 不妊治療の経済的負担の軽減を図ることは大変重要であるなどの意見があった。
と前向きな意見が出ていました。
(嬉しいですね~)
その上で
具体的な適用の範囲等については、実態を調査し、医学的データ等のエビデンスも踏まえた上で、有効性、安全性を明らかにしたうえで、中医協において議論する必要があるという意見があった。
その際、
・ 患者の安全性の確保と医療の標準化、医療アクセスへの公平性の確保を重視すべき
・ 保険適用の対象とならない不妊治療が混合診療に当たってしまうおそれがあることについて、整理する必要がある
・ 不妊治療への助成制度と保険適用が結び付けられるように検討すべきである
などの意見もあった。
と上記のような報告がありました。
簡単にまとめると、
①安全性、有効性の担保の為のデータ収集
➁医療の標準化、公平な医療へのアクセス
③混合診療の対応
④助成金制度との結びつき
を何とかせんといかん!
ということです。
ここから先は、1つ1つ簡単に触れてみましょう!
4.保険適応への課題。取り組みはいかに?
主に現在、皆で絶賛考え中なのが
①安全性、有効性の担保の為のデータ収集
➁医療の標準化、公平な医療へのアクセス
③混合診療の対応
の3点かと🦒個人的には思っております。
(大きく分けてです!細かい事言っちゃうと本当に無限なので)
①安全性、有効性の担保の為のデータ収集
こちらに関しては、日本生殖医学会が2021年6月23日に、
不妊治療(特に生殖補助医療)の標準的な治療法を記載した
『ガイドライン(の原案)』を発表したことはニュース等で知った方も多いかと思います。
高度な不妊治療(生殖補助医療)は、
十分な医学的根拠が構築される前に新たな技術や薬が治療に実験的に使われながら発展してきているのが特徴です。
今もなお、研究段階の治療が現場の多くで使用されています。
(もちろん、研究段階の治療は、患者様の同意を得て臨床研究と治療を並行する形で行われていますのでご安心を!)
上記のような発展方法を遂げてきた不妊治療は、治療自体が標準化されていないことも多いというのも今回の保険適応への難しさのポイントになります。
簡単にまとめると、標準化されない場合は診療報酬(点数)の付けようがないということですね。
保険適応(点数を付ける)のために、有効性や安全性が認められ、標準的な治療かどうかの範囲を明確化が必要になり、
(前述した医療保険部会決定の報告にもありましたね)
国内の実態を基にした国内の診療・治療ガイドライン(案)が作られたのは、業界としては超々大きな一歩でありました。
このガイドラインについて、語りたいのですが、、、、
それだけで「きりんのnote」1本分(約6000~8000字)を要することが明らかになったので、今回は、そのガイドライン作成の背景のみこちらでご紹介しました。
(気になる方は、今後のnoteを....わ。書かなきゃいけないわね....)
長くなりましたが、今回のガイドラインである程度治療の標準化がなされ、エビデンスレベルが高い(要するにある一定の効果が期待できる!)治療を明らかにしたことで、保険適応の範囲を決めやすくなったところまでは進んできているように感じます。(個人的な見解ですが)
➁医療の標準化、公平な医療へのアクセス
先に「標準化」についてはお話してしまったので、
「公平な医療へのアクセス」という所を見て行きます。
ここは、解釈が難しい部分ですが、下記私なりの解釈で記載しております。
こうじゃない?というご意見がありましたら、是非、コメントいただけますと嬉しいです。
私たちは、皆が同じように同じレベル(標準化された)の医療を受けられることが前提で保険診療を受けています。
(点数付けてるという所でも十分にご理解いただいているかと思います!)
※地域格差などにより、医療が完全に公平ではないことは横に置きます
しかしながら、現在不妊治療の施設で行っている高度な不妊治療は、その患者さんに合わせたオーダーメードの治療をその病院の特徴に合わせてセレクトしているのが現状です。(自費だから、できちゃう)
つまり、施設によって受けられる治療の内容や技術レベルの足並みがそろっていない場合もあるという事です。
その為、
・不妊の原因によって病院を変える
・求める技術によって病院を選ぶ
という事もよくよくあり、そこの足並みをそろえるのは、治療の特性上(歴史的な発展の背景も踏まえ)非常に困難であることは皆様も何となくイメージが付くかと思います。
また、保険適応にするにあたって、
助成金のように
・年齢制限を付ける
・婚姻関係を確認する(婚姻関係のないカップルには適応できない)
等の線引きも生まれる可能性があります。
(前述したように予算は限られていることや、産まれてくる子供への影響を考慮して線を引いている)
この線引きによって、公平な医療へのアクセスができなくなるというのは、十分考えられます。
本当に難しいですよね。
③混合診療の対応
ここは、ちょっぴり専門的な話なので、読み飛ばして頂いてもヨシッです。
【混合診療とは】
保険診療と自費診療を同じ日に同じ病院で診療すること。
この診療スタイルは現在禁止されており、保険適用があっても、自費の検査や薬剤を使えば、すべての診療が自費診療になります。
ですので、現在不妊治療を行う場合、保険が適用できる検査等を、体外受精等の自費診療と組み合わせて診療をしてしまうと、自費診療の扱いにしなければいけません。
ですので、これからガイドラインを使用し保険適応の幅を広げたとしても、保険適応外の治療を同日にオプションで付けた場合(不妊治療はオプションを付ける事≒オーダーメードにするのが特徴の1つにあります)「混合診療」となり、結局自費診療になってしまう可能性があるという事です。
エビデンスは低くても、この患者さんにはこのオプションを付けると妊娠に繋がりそう....と判断しても使えないという感じですね。
不妊治療の現場では、このオプションが実はかなり多いので「混合診療禁止!」となってしまうと、医療の発展はもちろん患者さんに提供できる医療の質を下げてしまう可能性もあるのです。
こう、振り返ると「不妊治療」って本当に特殊な世界ですね。
5.まとめ
本日も、🦒の長話にお付き合いいただきありがとうございました。
何となく、「不妊治療の保険適応」って難しいのだな。
というのが伝わっていたら今日はヨシッです。
そして、それが産業保健の何なんだい?
という部分です。
「不妊治療の保険適応」
(不妊治療の継続を難しくする1つの要因を取り除くこととここでは表現します)
は少子化対策に留まらず、
不妊治療を受ける人たちが生きやすい社会をつくる事に繋がると私は思います。
また、本日お話した1つの要因だけでなく、様々な問題が不妊治療の継続を難しくしています。
私達産業保健職はその1つ1つを知り、
『仕事と不妊治療の両立』ができるように、職場制度の整備をサポートし、当たり前のように治療に取り組める雰囲気を作っていく事が求められるのではないでしょうか?
は!また熱くなってしまいました、、、🦒
今回おはなしした事以外にも、
・使用薬剤や機器の問題
(例)医療上必要性の高い未承認薬・適応外薬検討、新規医療材料の区分決定
・先進医療の審議
など課題はエベレスト!です。
しかし、この保険適応によって、産まれる命は私たちの未来や希望になうと🦒は思います。
(だって、一緒に保険料を払ってくれる仲間ですし、未来を共に支える同志じゃありませんか。ね。)
まだまだ、どうなるかは分かりませんので
題名にちゃっかり①なんて付けちゃってます。
ですが、➁を書くころには、きっとまた前進していることを願って。
今日もキリンは
「産業保健」×「リプロ」=生きやすい世の中へ
学びを深めて参ります。
最後までお付き合い頂きありがとうございました!
次回は....ガイドラインの話....?
また、ホットな話題があれば取り上げて行こうと思います!
リエストあれば、是非コメント欄で!
6.参考文献など
中央社会保険医療協議会総会(2021/7/21)
https://mhlw.go.jp/stf/shingi2/0000212500_00099.html
個別事項(その1)不妊治療の保険適用
https://mhlw.go.jp/content/12404000/000808924.pdf
参考2 不妊治療の実態に関する調査研究について
https://mhlw.go.jp/content/12404000/000808926.pdf
この記事が気に入ったらサポートをしてみませんか?
