VGI 血管グラフト感染 治療(体腔内メイン)
Wilson WR, Bower TC, Creager MA, Amin-Hanjani S, O’Gara PT, Lockhart PB, et al. Vascular Graft Infections, Mycotic Aneurysms, and Endovascular Infections: A Scientific Statement From the American Heart Association. Circulation. 2016;134: e412–e460. より抜粋
分類
①体腔外:鼠径、下肢
②体腔内:腹腔、胸腔(少)
頻度
VGIの発生頻度は、グラフトの解剖学的位置によって異なる。感染率は、ほとんどの腔外グラフトで1.5~2%、鼠径部の人工血管で6%と高い。腔内グラフトでは、感染率は≈1%から5%である。
グラフト感染は、緊急手術後や再手術後に最もよく見られる。大動脈グラフトの浸食や十二指腸などへの瘻孔感染は、大動脈再建後の患者の1%から2%に起こると報告されている。
診断と分類
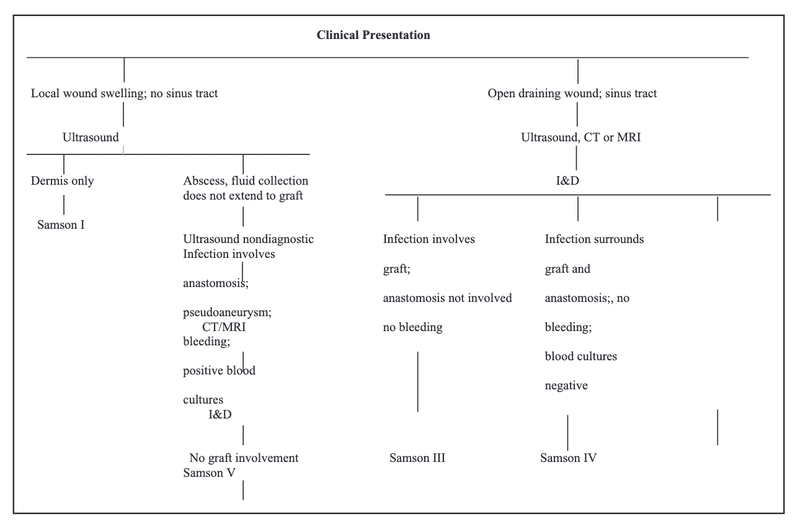
体腔外
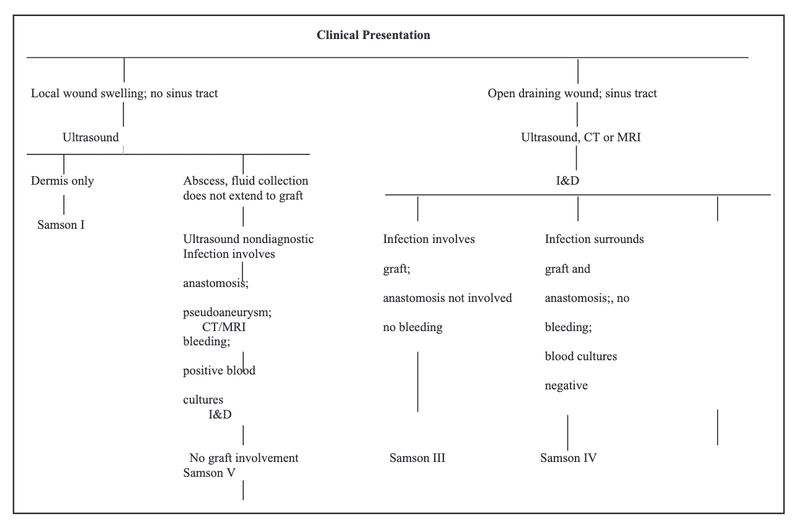
体腔内
マネージメント
体腔外
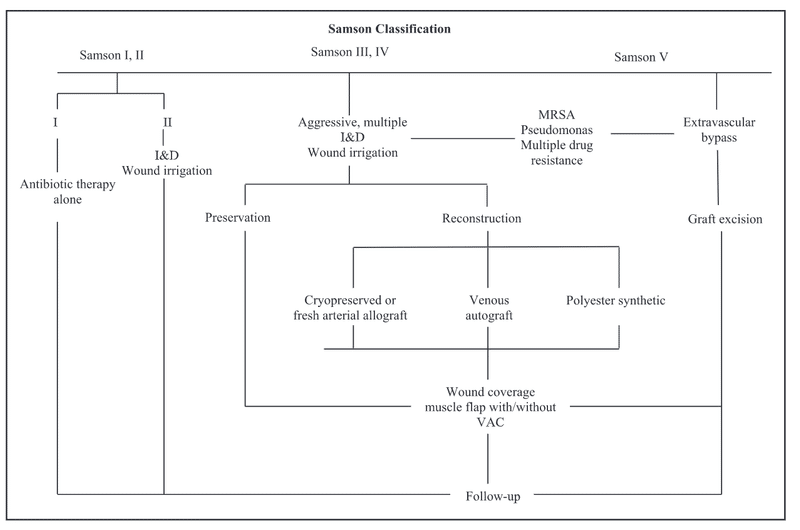
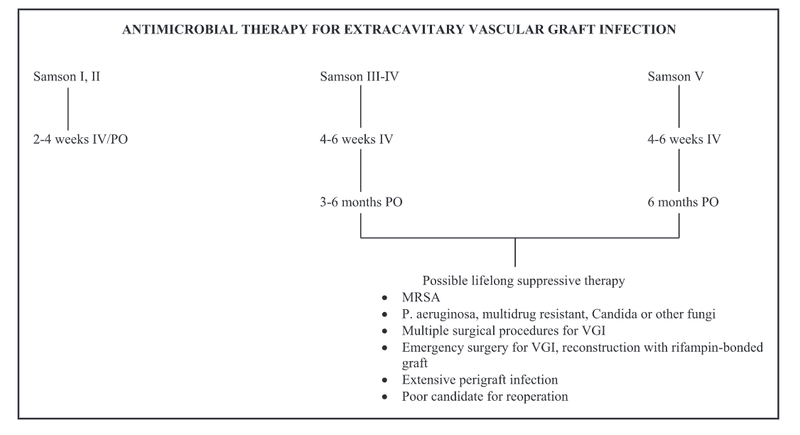
体腔内(腹腔)
腹腔内VGIの最適な外科的治療には、以下の一般原則が重要である。
(1) 患者が血行動態的に安定しており、膿瘍のドレナージ中に破裂するような仮性動脈瘤が隣接していないこと
(2) 生理的ストレスを軽減し、全身性炎症反応のリスクを低下させるために必要と思われる腎動脈または内臓動脈のバイパス術
(3) 感染した人工血管の摘出後、新しい人工血管の挿入または解剖学的再灌流前に、活性化した大動脈周囲組織を慎重に剥離すること。
(4) デッドスペースの除去、新しいグラフトまたは大動脈基部の卵膜による周縁の被覆、また技術的に可能であれば、卵膜使用が不可能な場合は腹膜または後腹膜脂肪の使用による筋フラップ
(5) 抗菌薬入りのビーズの術野への設置(ただしその効果を示すデータは不十分である)
腹腔内VGIに対する手術の選択肢は以下の図。
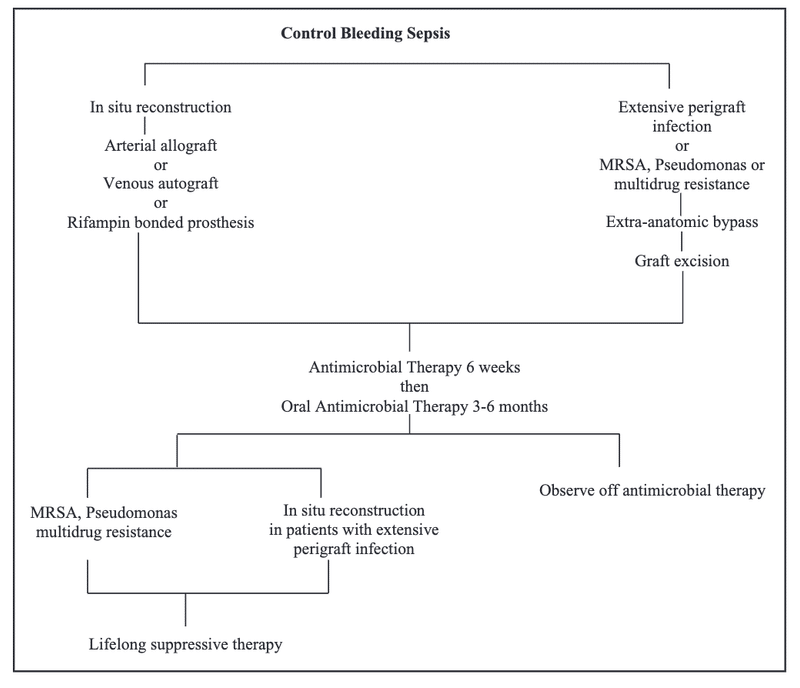
標準的な術式はなく、状況によってはある術式が他の術式より有利になることもある。これらの手術法にはそれぞれ利点と欠点があり、特定の手術法を選択するには個人差がある。
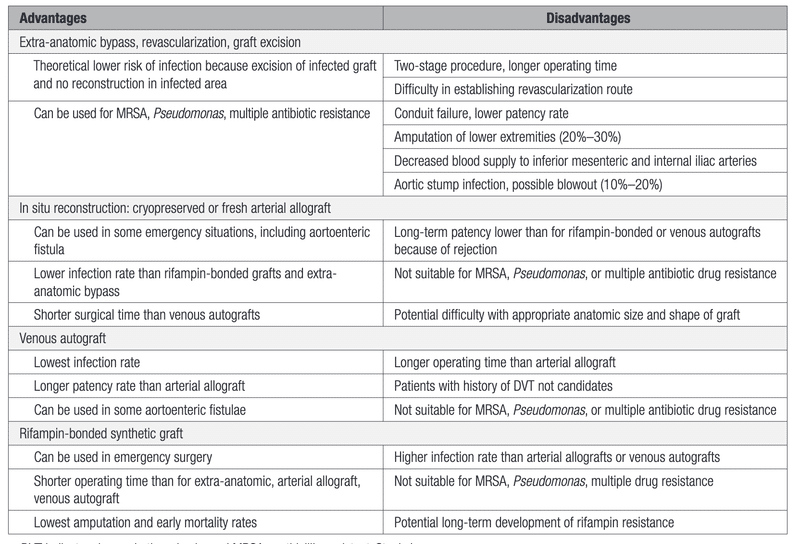
さらに、手術チームの特定の選択肢に関する個人的な経験も、ある方法を選択するか否かの判断に影響を与える。
術後抗菌薬(腹腔)
点滴または経口治療の具体的なレジメンは、感染症専門医や微生物検査室と相談して選択する必要がある。 術後6週間の非経口抗菌薬投与は妥当である。消化管からの吸収や生物学的利用能の妥当性により、経口抗菌薬投与が可能な場合もある。特にPseudomonasや多剤耐性微生物がいる患者では抗菌薬の組み合わせが必要かも知れない。 術後6週間の抗菌薬療法の終了後、さらに3~6ヶ月の経口抗菌薬療法を検討することができる。
3~6ヵ月間の追加経口抗菌薬療法を行うかどうかは、培養から回収された微生物検査結果や、ESRやCRPなどの炎症のバイオマーカーの持続的な上昇の有無によって、患者ごとに判断する必要がある。場合によっては、これらの患者に使用できる有効かつ安全な経口抗菌薬がないこともあり、感染症専門医との相談が必要である。
一部の患者では、生涯にわたる抗菌薬抑制療法を考慮することができる。生涯抑制療法の最も有力な候補は、リファンピン結合合成グラフトによるin situ再建、動脈または静脈グラフトによるin situ再建で広範囲なグラフト周囲感染、またはMRSA、Pseudomonas、多剤耐性微生物による感染で、有効かつ安全な抗菌薬の経口投与が可能である患者である。
生涯の経口投与が技術的に不可能な場合、あるいは効果がない場合は、週2~3回の静脈内投与での慢性的な抗菌薬抑制療法を考慮する必要がある。
これらの判断は、血管外科医、感染症専門医、微生物検査室、場合によっては臨床薬剤師と密接に相談しながら、患者ごとに個別に行う必要がある。
