
入院料要件について
こんちわ。
先日、セミナーにご招待いただき、お話する機会を頂きました。
『入院料の要件』についてお話したのですが、しゃべりが下手過ぎてへこみ真っ最中ではありますが、要点だけここでも解説したいと思います。
今回は栄養管理編です。
詳細は上記から確認してくださいね。
標準的な栄養評価手法の活用・退院時含む定期的栄養状態評価
まずは栄養評価手法の活用になります。
今回の栄養評価の強化については2023年6月に施行された医療法施行規則改正がスタートとなっているのではと考えます。
『1名以上の栄養士』から『1名以上の栄養士または管理栄養士』と規則が変更となり、『良質な栄養管理』を目指すという旗印のもと、栄養管理の重要性も再確認されるキッカケになったのではないでしょうか。その他具体的な人員配置基準は医療法施行規則第19条に定められています。
では、なぜ栄養管理体制の強化に乗り出したのか?というお話になりますが1つには栄養サポートチーム加算の伸び悩みがあります。
栄養サポートチーム加算は、2012年に創設された『多職種栄養サポートを評価』するものです。
ここ2回の改定で、算定範囲が拡大されさらなる算定に拍車がかかると思いきや、他算定移行や要件人材確保不足の可能性も含んでいることを鑑みても伸び悩んでいることはデータでも見て取れます。
また、届け出しない理由に関しても『チーム設置にメリットがない』等の意見もあることから、月の算定件数も30から50件が平均で高度専門急性期に集中している現状もうなずけます。
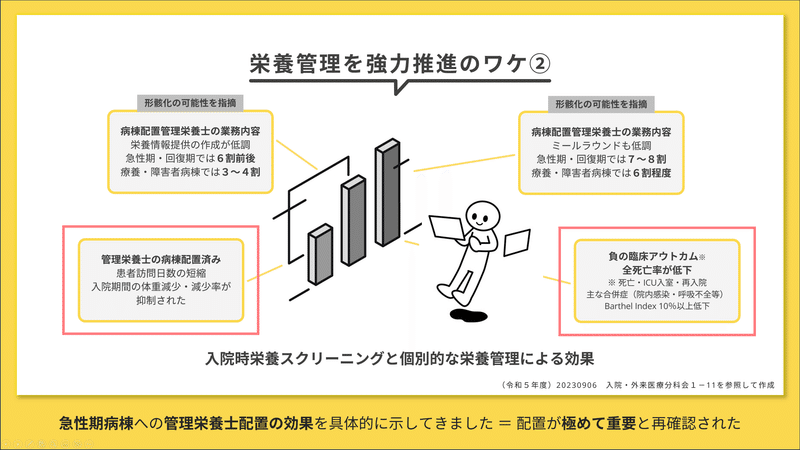
ワケの2つ目は、入院時栄養スクリーニングと個別的な栄養管理による効果(アウトカム)から紐解ける管理栄養士配置の重要さです。
業務内容については、栄養情報提供の作成やミールラウンド(食事場面を多職種で観察咀嚼能力・口腔機能・嚥下機能・姿勢などに関して評価すること)が低調であることが、施設基準に適切な栄養管理実施を明示されているにも関わらず形骸化している可能性を指摘された一方で管理栄養士の病棟配置による体重減少・負の臨床アウトカム、全死亡率の低下など良好なアウトカムを得ることもできている現状です。
コレは特定機能病院に限ったデータにはなりますが、管理栄養士が与えるプラス効果を全入院料へ…という方向性が伺えます。

そこで今回診療報酬改定の説明資料でも掲載されておりました、栄養管理手順の作成例をこのように表記してみました。
退院後の生活を見据えて、入院患者の栄養管理体制充実の為に施策で、基準の明確化に至ったと思います。
ココで新たに現れたもの。それが ” GLIM基準 ” です。

GLIM基準とは世界の主要な臨床栄養学会が協力し新しい成人の低栄養診断基準を提唱、主に疾患関連性低栄養も考慮されていて、低栄養診断や治療における世界基準=世界の共通言語となることが期待されている基準です。
低栄養は治療効果低下や合併症リスク増加等、臨床アウトカム悪化と密接に関連しており、医療機関における低栄養対策により効果的に栄養治療を提供するための評価基準としての側面もあります。

ここからはGLIM基準の低栄養診断プロセスのお話です。
不慣れな説明なので、温かい目で見てください。
まず、全ての対象者(患者)に対して、検証済みスクリーニングツールを使用して、栄養スクリーニングを実施します。
JspenのHPにも記載されていますが、検証済みスクリーニングツールに関しては、MUST、NRS-2002、MNA-SF等は挙げられます。
因みにSGAに関しては、診断・アセスメントツールになりますので使用は適さないとされています。

プロセス①で低栄養リスクありと判定された症例に低栄養診断を実施します。フェノタイプ基準及びエチオロジー基準、それぞれの項目で1つ以上に該当すると低栄養の診断確定がなされます。

こちらがjspenのHPで公開されています、愛知医科大学病院でのglim基準カットオフ値になります。今後の参考になるのではないでしょうか。
また、jspenのHPにて日本人向けのカットオフ値例を提示もされておりますのでこちらもご参照ください。

最後にプロセス②で低栄養の診断確定がなされた症例の重症度判定を行います。再度フェノタイプ基準で、該当項目に応じて、中等度・重度低栄養の判定がなされます。

GLIM基準において、低栄養リスク判定・栄養評価を行い、栄養管理計画下において多職種連携によるPDCAサイクルで低栄養問題を改善していく構図で2024年6月以降は今までより一歩踏み込んだ栄養評価の実施が求められます。管理栄養士さんのさらなる活躍が期待されますね!
次回に続く?
この記事が気に入ったらサポートをしてみませんか?
