
パキロビッドーーリアルワールドのデータ
こんにちは。1月7日2024年にサンフランシスコ大による論文を「パキロビッドパック使用はロングCOVID の発症率に関係しなかった」のセクションに追加しました。見出しからセクションにとべます。比較するとメトホルミンの方がコロナ後遺症に対する有効性が高いです。メトホルミンについてはこちら
10月4日2023年にJAMA Network Open に掲載された論文の解説をに冒頭に追加しました。一言で、パキロビッドパックの入院と死亡に対する効果は最も脆弱な患者さんたちにのみに効果が見られました。もっと細かな後遺症を検討すると効果があるかもしれませんが、死亡と入院については非常に脆弱なかたにとってだけ有効であった
ファイザー社の新型コロナウイルス感染症の経口治療薬パキロビッドは、日本、米国およびEUなどで、病気の進行のリスクが高い軽度から中等度のCOVID-19の非入院患者の治療用に認可されています。発症5日以内であれば経口投与します。パキロビッドは、同時に使用できない薬剤が多数あります。
オミクロンになってから1年間の、パキロビッドパックの効果
ニルマトレルビル・リトナビルと新型コロナウイルス感染症(COVID-19)合併症に対する脆弱性を持つ患者の死亡率と入院率
Colin R. Dormuth, et al. JAMA Netw Open. 2023;6(10):e2336678.
パキロビッドパックは、免疫系が低下した非常に高リスクの新型コロナウイルス感染症患者 (CEV1) においてのみ入院または死亡のリスクを低下させた
* CEV1 の説明はこちら
ブリティッシュコロンビア州の6,866人を対象としたこのコホート研究では、ニルマトレルビルとリトナビル (パキロビッドパック)による治療は、CEV*患者における新型コロナウイルス感染症による入院または死亡のリスク低下と関連しており、重度の免疫不全患者で最大の効果が観察された。重篤な併存疾患のない70歳以上の人など、低リスクの人では主要アウトカムの低下は観察されなかった
*CEVは脆弱な患者の略です
オミクロン変異株が支配していた2022年2月1日から2023年2月3日まで
バンクーバーのブリティッシュ・コロンビア大学のコホート研究
4つのグループに分けて比較した
重度の免疫系障害のある患者 (CEV1)
免疫系が中程度に低下している人(CEV2)
健康な免疫システムを持っているが、潜在的に高リスクの状態にある人(CEV3)
パキロビッドパック(EXEL)への幅広いアクセスが与えられた、他の慢性疾患を有する70歳以上のワクチン接種を受けていない非CEV患者
*年齢中央値は70歳で、56.6%が女性でした。
*結果はRD リスク差で説明された。RD リスク差 は、A群のリスク と B群のリスクの差である
*この期間にカナダで流行していた変異株の割合は多い順に
BA.2 (12.04%) > BA.1.1 (9.16%) > BA.5.2.1 (7.5%) > BA.2.12 (7.25%) 他
*ワクチン接種率 1次シリーズを、CEV1, CEV2, CEV3 は90%、EXEL は80% が完了していた
*ワクチン未接種者でパキロビットパック未服用者は6人が入院、ワクチン未接種者でパキロビットパック服用者は5人が入院した
新型コロナウイルス感染症関連の死亡または緊急入院の累積発生率
*CEV1 のデータは個人情報保護のため、論文に記載しない、と明記されています。おそらく、CEV1 の患者は高額医療を受けている特別な人が多いからと予想しました



死亡または新型コロナウイルス感染症関連の緊急入院のリスク(性別および70歳以上の個人別)

グループ別の救急外来受診のリスク


論文の全和訳はこちら
原著へ
Supplemental Online Content

パキロビッドの基礎知識 使用ガイドリンク
パキロビッドはリトナビルとニルマトルビルの合剤です
パキロビッドに含まれるニルマトルビルは、経口で使用可能なプロテアーゼ阻害剤で、SARS-CoV-2ウイルスの複製に不可欠な主要なウイルスのプロテアーゼ、Mproに対して活性を有しています
先行のEPIC-HR試験において、リトナビルでブーストしたニルマトルビル(Paxlovid; Pfizer Labs; NY, USA)の投与により、パンデミック前段階およびデルタ(B.1.617.2)段階において、未接種の成人における重症化への進行リスクはプラセボより89%低くなりました
この結果に基づき、2021年12月、ニルマトルビル-リトナビルは、入院または死亡を含む重症COVID-19への進行リスクが高い成人および小児患者における軽度から中等度のCOVID-19の治療として米国食品医薬品局(FDA)の緊急使用承認を取得しました
日本における製造販売に関しては、2022年2月に医薬品医療機器等法第14条の3に基づく特例承認を取得し、2022年の製造可能量は1億2千万人分でした リンク
大切な注意事項:パキロビッドには同時に服用してはいけない薬が複数あります
パキロビッドパック使用ガイド 医師用
今回、BA.4亜型およびBA.5亜型を含むオミクロン期間中の非入院患者に対するニルマトルビル・リトナビル (パキロビッド) の有効性を示唆した初めてのデータが報告されたのでご紹介します
はじめて実際に臨床で投与された結果の論文@オミクロンになってから半年間の効果
タイトル:Real-world use of nirmatrelvir–ritonavir in outpatients with COVID-19 during the era of omicron variants including BA.4 and BA.5 in Colorado, USA: a retrospective cohort study. Lancet Infectious Disease. Neil R Aggarwal, et al. https://doi.org/10.1016/ S1473-3099(23)00011-7
Published Online February 10, 2023
コロラド州のコロラドヘルス大学の所有する電子カルテから、2022年3月26日から8月25日の間 [オミクロンBA.4およびBA.5が循環していた期間] にSARS-CoV-2に感染した患者28,167人のうち、研究の対象基準を満たした21,493人を対象として実施された傾向一致型の後ろ向き観察コホート研究です
9,881人がパキロビッドによる治療を受け、11,612人が未治療でした

パキロビッドによる治療は、抗ウイルス剤治療を行わない場合と比較して、28日間の全原因入院の減少と関連していました(7,168例中61例[0-9%]対9,361例中135例[1-4%]、調整オッズ比(OR)0-45[95%CI 0-33-0-62];p<0-0001)
パキロビッドによる治療は、未治療の対照群と比較して28日以内の救急部受診の減少と関連していました(7168例中283例[3-9%] vs 9361例中437例[4-7%];調整後OR 0-74[95% CI 0-63-0-87];p=0-0002;表2)
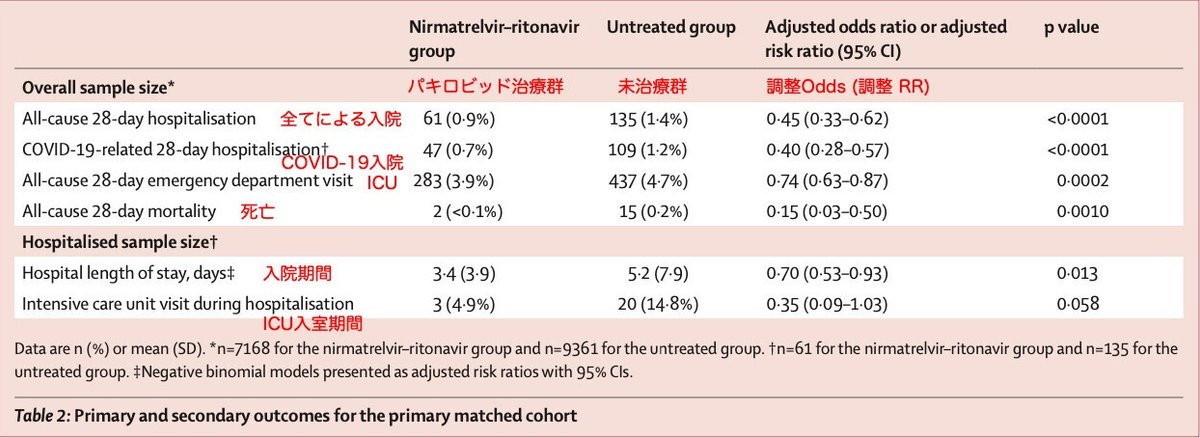

パキロビッドによる治療は,28 日間の全死因死亡率の低下とも関連していました(7,168 例中 2 例[0%未満] vs 9,361 例中 15 例[0-2%],調整後 OR 0-15[95% CI 0-03-0-50],p=0-0010 )
臨床的に重大な再発の代替指標としてその後の救急部受診を用いると,パキロビッド投与後に減少が認められた(7,168例中283例[3-9%] vs 9,361例中437例[4-7%];調整後OR 0-74[95%CI0-63-0-87];p=0-0002)
さらに、コホートの入院患者のサブセットにおいて、パキロビッド治療は、未治療群と比較して平均在院日数の短縮と関連していた(3-4日[SD 3-9]対5-2日[7-9]、調整後RR 0-70[95%CI0-53-0-93];p=0-013)
パキロビッド投与群では、高流量鼻腔酸素の使用、侵襲的人工呼吸の必要性、死亡の発生率が未投与群と比較して低かった(61例中5例[8-2%] vs 135例中17例[12-6%])ものの、イベント率が低かったため推論統計は実行できなかった(図2)
大切な図2

サブグループのうち、65歳未満と65歳以上(pinteraction=0-25)、免疫不全状態(pinteraction=0-80)、肥満(pinteraction=0-86)、ワクチン接種状況(1~2回接種pinteraction=0-74、3回以上接種pinteraction=0-99;図3)では治療効果が変化しなかった
BA.2、BA.2.12.1株優位の時期(4488例中54例[1~2%])とBA.4、BA.5株優位の時期(4873例中81例[1~7%])には未治療患者の入院率が明らかに異なるが、BA.4、BA.5株の出現前(つまり、BA.2とBA.2.12.1)でもBA.4、BA.5優位時期(0~72%)と治療効果が変化しなかった
併存疾患の数によってのみ治療効果が異なり、他の併存疾患が0~1つの患者は、他の併存疾患が2つ以上の患者と比較して、28日間の全死因入院に対するパキロビッド治療の効果が減弱した可能性があった(調整後OR 0-68[95% CI 0-41-1-12] vs 0-37[95% CI 0-25-0-54]、pinteraction=0-060、図3)
大切な図3

すべての事前指定および事後感度解析 prespecified and post-hoc sensitivity analyses は、1:1傾向マッチングから得られたコホート(調整後OR 0-44 [95% CI 0-32-0-59])を含め、主要解析と概ね一致しました(表3)

結論
COVID-19のハイリスク外来患者において、パキロビッド投与は、BA.4およびBA.5の期間を重要視したオミクロン期の28日間入院および28日間全死亡を大幅に減少させることと関連があることが示されました。また、パキロビッド投与後のリバウンド症状が重篤化することはほとんどないと思われるデータです
参考:EUの治療方針2022年12月 ブログリンク
パキロビッドパック使用者のコロナ再感染
要点:ウイルス学的リバウンドは、N-Rを服用している人の約5人に1人に発生したが、多くの場合、症状のリバウンドはなく、複製能力のあるウイルスの排出と関連していた
マサチューセッツ州ボストンの多施設医療システムを用いて、外来の成人に5 日間の パキロビッドパック治療 (N-R)を受けた場合と、受けなかった場合でのウイルス性再発VRの頻度を調べた
結果1. 投薬された参加者15名(20.8%)がVRを経験したのに対し、未治療の参加者1名(1.8%)がVRを経験した
絶対差、19.0% [95%CI、9.0~29.0パーセントポイント];P=0.001

黒丸と点線はリバウンドのない人を示し、緑の四角と破線はウイルス性リバウンドのある人を示します。 パネル A (ウイルス量) とパネル B (ウイルス培養) は、治療を受けていない人の減衰曲線を示しています。 パネル C (ウイルス量) および D (ウイルス培養) は、N-R を受けた人々を示しています。 パネル E および F は、主要結果が得られた 16 名に限定されています。 パネル E は、利用可能なすべての研究時点でのウイルス量の結果を示していますが、パネル F は、以前の研究で行われたように、5、10、および 14 日目のウイルス量の結果に限定されています (9)。 これら 3 つの時点のみを使用してリバウンドを検出すると、複製能力のあるウイルスによるウイルス学的一次リバウンド事象全体の 16 件中 3 件 (19% [緑色の四角]) のみが検出されました。 N-R = ニルマトレルビル-リトナビル; TCID50 = 組織培養感染量の中央値 (50%)
結果2. 多変数モデルでは、パキロビッドパックの使用のみが VR と関連していた (調整済みオッズ比、10.02 [CI、1.13 ~ 88.74]; P = 0.038)
*ただし未治療の人(n = 55)と比較して、N-Rを受けている人(n = 72)は年齢が高く、より多くの新型コロナウイルスワクチン接種を受けており、免疫抑制がより一般的に見られた
主要アウトカムはウイルス性再発で、以前の陰性結果後のSARS-CoV-2ウイルス培養結果が陽性、または以前のウイルスよりも少なくとも1.0 log10コピー/mL高かった4.0 log10コピー/mLを超える2回の連続ウイルス量のいずれかとして定義された

結果3. ウイルス性リバウンドは、症状発現後2日以上経過してから治療を開始した患者(0%)よりも、症状発現後2日以内に治療を開始した患者(26.3%)でより一般的だった(P = 0.030)
結果4. N-Rを受けた参加者のうち、VRを受けた参加者は、VRを受けなかった参加者と比較して、複製能力のあるウイルスの排出が長引いた(中央値、14日対3日)
結果5. VR の参加者 16 人中 8 人 (50% [CI, 25% ~ 75%]) も症状のリバウンドを報告しました。 2人は完全に無症状だった
結果6. VR 後の耐性変異は検出されなかった
SARS-CoV-2 Virologic Rebound With Nirmatrelvir–Ritonavir Therapy
Ann Intern Med 2023 Nov 14. doi: 10.7326/M23-1756.
訳ブログ
パキロビッドパック使用はロングCOVID の発症率に関係しなかった
タイトル:Association of nirmatrelvir for acute SARS-CoV-2 infection with subsequent Long COVID symptoms in an observational cohort study
J Med Virol. 2024 Jan;96(1):e29333. doi: 10.1002/jmv.29333. 訳ブログ
対象:2020 年 3 月 26 日から 2022 年 12 月 22 日までに収集したデータ (米カリフォルニア州) サンフランシスコ大による研究
主要転帰:急性SARS-CoV-2感染後90日以上経過した時点で、患者が報告したLong COVID症状が少なくとも1つ認められたこと
結果:1611人のうち年齢中央値は55歳で、66%が女性であった。感染後5.4±1.3ヵ月の時点で、ニルマトルビル投与とその後のLong COVID症状との関連は認められなかった(オッズ比[OR]:1.15;95%信頼区間[CI]:0.80-1.64;p=0.45)。リバウンドに関する質問に回答した666人の治療者において、リバウンド症状や検査陽性はLong COVID症状とは関連していなかった(OR:1.34;95%CI:0.74-2.41;p=0.33)。ワクチン接種を受けた非入院者のこのコホートにおいて、急性SARS-CoV-2感染時のニルマトルビル経口投与およびニルマトルビル投与後のリバウンドは、感染後90日以上経過したロングCOVID症状とは関連していなかった。



nirmatrelvirの作用機序_立体構造から
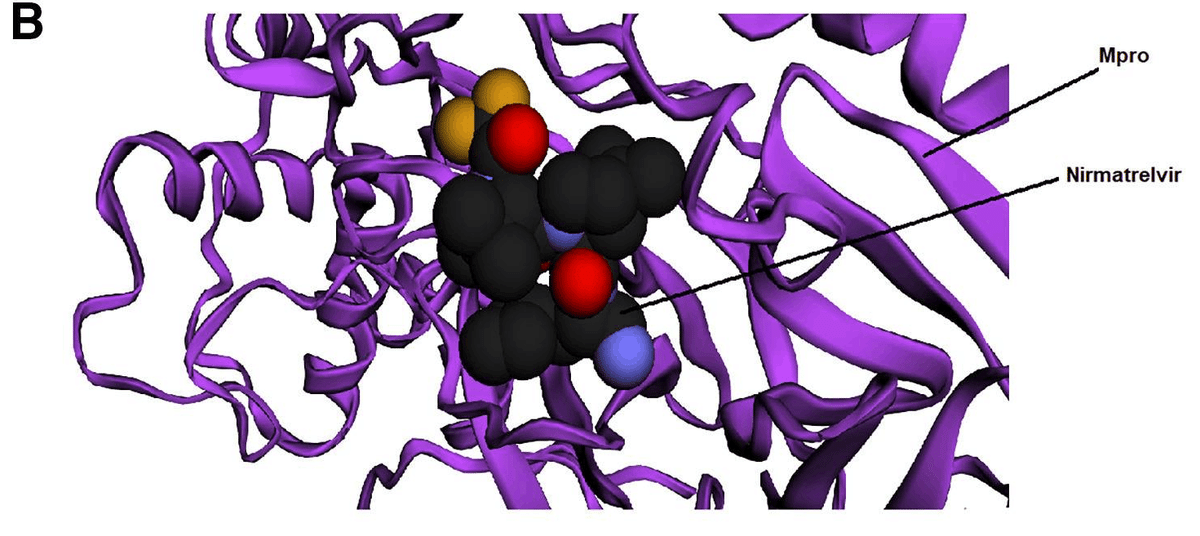
SARS-CoV-2 の 3CL プロテアーゼを標的とする経口抗ウイルス薬 nirmatrelvir は、共有結合を確立することにより、SARS-CoV-2 nsp5 の Cys145 残基と相互作用します
SARS-CoV-2のMpro複合体に付着したnirmatrelvir

モデルAは高分子結晶構造 (PDB: 7SI9 )から生成された
SARS-CoV-2 の Mpro 複合体における nirmatrelvir の結合の特定の部分
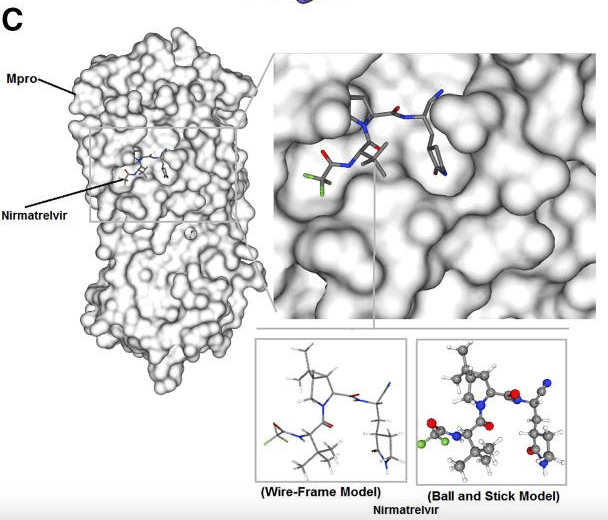
モデルCは高分子結晶構造 (PDB: 7SI9 )から生成された
ニルマトレルビルまたは他の薬剤耐性を引き起こす Mpro の変異


Mpro で報告されている重要な変異は、T21I、L50F、N142L、E166 M/V、Q189E/I、Q192T、P252L、および T304I です
nirmatrelvir のIC 50 は、E166M 変異に対して 24 分の 1 に減少した31。
新型コロナウイルス治療薬の特例承認について
厚生労働省 令和4年2月10日
新型コロナウイルス感染症に係る治療薬について、 医薬品医療機器等法第 14 条の3に基づく特例承認を行いました。 なお、添付文書は別添のとおりです。文書:000895921.pdf
パキロビッドパックの副作用
一般には、口の中が苦い、副作用の出る人がいます
稀に頭痛を持つ人がいます
下記にある併用禁忌薬または併用注意薬を服用中の方は、処方医にご相談ください
減量が必要
腎機能が低下している人は減量が必要です。処方医から指示が出るはずです
中等度の腎機能障害患者に対しては、 ニルマトレルビル錠1回1錠(ニルマトレルビルとして150mg)と リトナビル錠1回1錠(リトナビルとして100mg)を 同時に1日2回、5日間の経口投与として指示してください。 また、不要な錠剤を取り除いたことを必ず患者に伝えてください。
禁忌
パキロビッドパックの完全な禁忌は
1. 本剤の成分に対する 過敏症の既往歴→アナフィラキシー反応を起こします
2. 腎機能又は肝機能障害の ある患者で、コルヒチンを投与中
さらに、成分のリトナビルは、CYP3A4とp糖蛋白(p-gp)の強力な複合阻害剤であるため、アピキサバン、リバーロキサバン、ワルファリンはCYP3A4基質であり、アピキサバン、ダビガトラン、エドキサバン、リバーロキサバンはすべてp-gpの基質なので、すべての経口抗凝固薬と相互作用する可能性があります。
この件に関して、Utah大学の72例のコホート研究があります。結論は、経口抗凝固剤との併用によるニルマトルビル・リトナビル処方後30日間の血栓性イベントは認められず、非大出血イベントは3件でした。

J Thromb Thrombolysis. 2022 Nov;54(4):583-586.
多くの併用禁忌または併用注意薬が存在します。服薬中の薬剤のある方は、ファイザーのサイトで調べるか、ここに薬名を列記しましたのでブラウザの検索機能を使用して調べてください。
パキロビッドパックとの相互作用を検索するサイト byファイザー
併用禁忌薬 (薬効別)
抗結核薬:ミコブティン (リファブチン)、リファジン(リファンピシン)
抗真菌薬:ブイフェンド(ボリコナゾール)
抗悪性腫瘍薬:ベネクレクスタ(ベネトクラクス)〈再発又は難治性の 慢性リンパ性白血病(小リンパ球性 リンパ腫を含む)の用量漸増期〉 、アーリーダ(アパルタミド)
鎮痛薬:フルカム(アンピロキシカム)、バキソ、フェルデン(□ピロキシカム)
高脂血症治療薬:ジャクスタピッド(ロミタピドメシル酸塩)
子宮収縮薬:(パルタン)メチルエルゴメトリンマレイン酸塩、エルゴメトリンマレイン酸塩
抗凝固薬:イグザレルト(リバーロキサバン)
降圧薬:レザルタス配合錠(オルメサルタン メドキソミル・アゼル ニジピン)、カルブロック(アゼルニジピン)
抗不整脈薬:アンカロン(アミオダロン塩酸塩)、ベプリコール(ベプリジル塩酸塩水和物)、タンボコール(フレカイニド酢酸塩)、プロノン(プロパフェノン塩酸塩)、キニジン硫酸塩水和物
肺高血圧症 治療薬:レバチオ(シルデナフィルクエン酸塩)、アドシルカ(タダラフィル)、ロナセン(リオシグアト)
抗精神病薬:
催眠鎮静薬 抗不安薬:メンドン(クロラゼプ酸二カリウム)
不眠症:ユーロジン(エスタゾラム)、ダルメート(フルラゼパム塩酸塩)、ハルシオン
抗てんかん薬:
頭痛治療薬:クリアミン(エルゴタミン酒石酸塩・無水カフェ イン・イソプロピルアンチピリン)
麻酔薬 抗てんかん薬:ドルミカム、ミダフレッサ(ミダゾラム )
抗不安薬 抗てんかん薬:セルシン、ホリゾン(ジアゼパム)
抗てんかん薬:テグレトール(カルバマゼピン)、フェノバール(フェノバルビタール)、ヒダントール、アレビアチン(フェニトイン)
片頭痛治療薬:レルパックス(□エレトリプタン臭化水素酸塩)
勃起不全改善薬:レビトラ(バルデナフィル塩酸塩水和物)
その他:サプリメントのセントジョンズワート
併用注意薬
抗菌薬: クラリスロマイシン、エリスロマイシン
抗HIV薬: ジドブジン、ネビラピン、エファビレンツ、エトラビリン、その他のHIVプロテアーゼ阻害薬(アタザナビル硫 酸塩等)、マラビロク
抗C型肝炎ウイルス薬 :グレカプレビル水和物・ピブレンタスビル
抗真菌薬: ケトコナゾール、イトラコナゾール、ミコナゾール、フルコナゾール、ホスフルコナゾール
抗寄生虫薬: キニーネ
抗悪性腫瘍薬 :ダサチニブ水和物、ゲフィチニブ、ニロチニブ塩酸塩水和物、ビンカアルカロイド系抗悪性腫瘍薬(ビ ンブラスチン硫酸塩、ビンクリスチン硫酸塩等)、イリノテカン塩酸塩水和物、タモキシフェンクエン酸 塩、トレミフェンクエン酸塩、エベロリムス、イブルチニブ、エンコラフェニブ、ベネトクラクス〈再発又は難治 性の慢性リンパ性白血病(小リンパ球性リンパ腫を含む)の維持投与期、急性骨髄性白血病〉、 アファチニブマレイン酸塩
副腎皮質ステロイド: デキサメタゾン、フルチカゾンプロピオン酸エステル、ブデソニド、トリアムシノロンアセトニド
麻薬性鎮痛薬: フェンタニル、フェンタニルクエン酸塩
免疫疾患治療薬: エベロリムス、シクロスポリン、タクロリムス水和物
高脂血症治療薬 :アトルバスタチンカルシウム水和物、シンバスタチン、ロスバスタチンカルシウム
痛風治療薬 :コルヒチン □経口避妊薬 エチニルエストラジオール
女性ホルモン製剤: エストラジオール安息香酸エステル
抗凝固薬: ワルファリンカリウム
降圧薬: アムロジピンベシル酸塩、ジルチアゼム塩酸塩、フェロジピン、ニカルジピン塩酸塩、ニフェジピン、ニトレ ンジピン、ニルバジピン
抗不整脈薬: リドカイン塩酸塩、ベラパミル塩酸塩等
ジギタリス製剤 :ジゴキシン
肺高血圧症治療薬: ボセンタン水和物
気管支拡張薬: サルメテロールキシナホ酸塩、テオフィリン
腸運動抑制薬: ロペラミド塩酸塩
抗精神病薬: クエチアピンフマル酸塩
抗うつ薬 :トラゾドン塩酸塩
抗不安薬 :アルプラゾラム
抗てんかん薬 :ラモトリギン、バルプロ酸ナトリウム
パーキンソン病治療薬: ブロモクリプチンメシル酸塩
局所麻酔薬: リドカイン
勃起不全改善薬: シルデナフ
上記の注意すべき併用薬の印刷物をここでもダウンロードできます。出典は厚生労働省です。
一般的な感染症医の診療フローチャート

この記事が気に入ったらサポートをしてみませんか?
