
『慢性臓器障害の診かた、考えかた』無料公開 Part4 「慢性臓器障害の横軸『臓器群アプローチ』」
『慢性臓器障害の診かた、考えかた』(佐藤健太 著)の刊行を記念して、本書の「第4章 慢性臓器障害の横軸『臓器群アプローチ』(一部省略)」を無料公開致します。
第4章 慢性臓器障害の横軸「臓器群アプローチ」
1.慢性臓器障害の6 臓器・3 群
慢性臓器障害に含まれる「臓器」とは,心臓・肺,肝臓・腎臓,そして脳と運動器の6 臓器です.
臓器別の違いを強調しすぎると学習や実践の複雑さが増してしまいますが,理解しやすさや学習しやすさを考慮して,6 臓器を3 群の亜分類に分けるととっつきやすくなります.
第1 群: 心肺障害
専門性にかかわらず,多くの医師が外来や病棟で接する機会が多いCommon な亜型.慢性臓器障害の定義通りの長期経過をたどり,病期を判断するための臨床症状分類や検査異常のカットオフ値なども確立されている.初学者でもとっつきやすい入門編.
第2 群: 肝腎障害
診断がつくと専門医管理になる傾向が強く,意識しないと経験値を積みにくい亜型.どちらも予備力の高い「沈黙の臓器」のためステージC でも患者は無自覚だが,治療介入を要する検査異常が広範囲に出現して治療濃度は高まっていく.進行期には臓器移植や透析といった「終末期から離脱」する方法が比較的広く行われているために,特に高齢の認知症患者や多臓器障害患者では終末期の臨床倫理的な苦悩も多い.
「慢性臓器障害」のフレームで捉えられるようになるためには慣れが必要な応用編.
第3 群: 脳筋障害
高齢者では必発であり最も身近に存在するが,臓器や疾患というよりは加齢現象や障害として捉えられがちなために見過ごされやすい隠れた亜型.リスク因子が第1群・第2 群と重複するため併存しやすく,身体活動性低下によって他群を進行させたり,虚弱性のため治療合併症が増えたりするため,介入を複雑で繊細なものに変えてゆく難儀な脇役.超高齢社会での対応が急務の発展編.
それぞれの慢性臓器障害に含まれる「疾患」には以下のようなものが含まれます(表1) .どの臓器でもCommon な一般病態を左側に,ややRare な特殊病態を右側に配置しました.
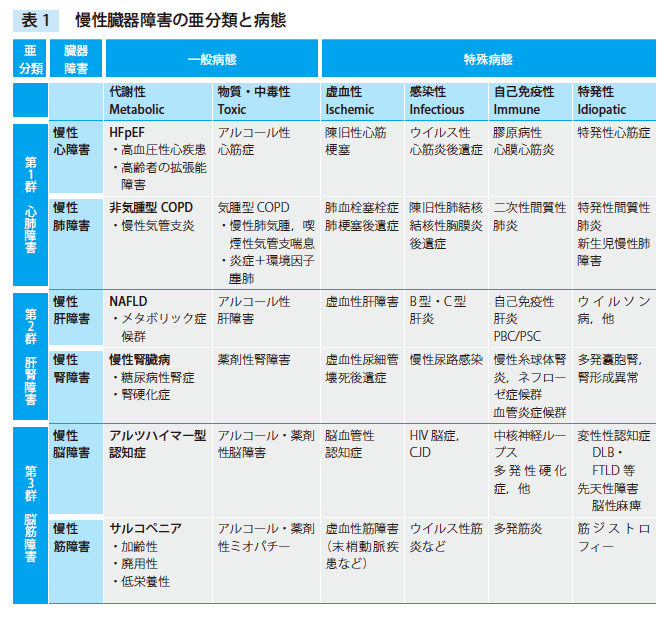
インターベンションの出番が多い虚血性や,薬物療法が奏効しやすい感染性・自己免疫性,有効な根治的治療に乏しい特発性といった病態を,本書では「特殊病態」と呼びます.医学生の勉強や,専門病棟での関心の対象となりやすく,専門医の役割がより大きな疾患群です.
一方で,血圧・脂質・血糖といった生活習慣によって臓器障害が蓄積する代謝性疾患(Metabolic)と,飲酒や喫煙,環境曝露といった外因・環境要因によって発生する物質・中毒性疾患(Toxic)を合わせて,本書では「一般病態」と呼びます.学生や専門医からみると非常に地味で,疫学的情報や治療に関するエビデンスも乏しい領域ですが,その患者数は膨大であり,総合医の役割が大きな疾患群です.
そして,この一般病態による臨床像には,「古典的な器質的異常を伴わない新しい病型」が多く含まれます(第2 章のp.27).どの臓器系でも近年になって注目され,ガイドラインに掲載されるようになりました.
・EF 低下を伴わない心不全=HFpEF
その多くはおそらく高血圧性心疾患や,年齢以外にリスク因子のない加齢心
・気腫を伴わないCOPD=非気腫型COPD(旧来のPink puffer 型や慢性気管支炎に該当する病型)
病因の主体は喫煙だが,非気腫型は糖尿病合併率が2 倍以上などメタボリック症候群との関連がより強い
・血液検査の疾患特異的マーカーで診断できない肝障害=NAFLD とALD
飲酒量によってNAFLD とALD(alcoholic liver disease)に分けられるが,どちらの病態もその背景には肥満や耐糖能異常などのメタボリック症候群がある
・初期には尿検査異常やエコー所見を呈さない腎障害=CKD
その多くは糖尿病性腎障害DKD や高血圧性の良性腎硬化症と,年齢以外にリスク因子のない加齢腎
・初期には頭部CT・MRI で異常を指摘しにくい慢性脳機能障害≒認知症関連疾患
アルツハイマー病が代表的で,近年になってリスク因子は脳血管性とほぼ重複するメタボリック症候群の1 つという見かたもされるようになってきている
・CK 上昇を伴わず筋肉を触って動かさないとわからない運動機能障害=サルコペニア
原因として加齢そのものに加え,廃用・不活発や低栄養が多い
このような新しい病型は,いずれも「古典的病型と同規模の患者数がいると推測され,より多くの患者が未診断のままである.その生命予後は古典的病態と同等に悪いが,予後を改善させうる薬物療法については限られたエビデンスしかない」という特徴を共通して持っています.
「実臨床では頻繁に遭遇するが,(新薬やインターベンションの適応といった)専門医に紹介する理由がない」ため,総合医がそのまま管理することが多い病型でもあります.また,専門医の間で認識されてから時間が経っておらず,エビデンスも少ないため,「総合医の臨床現場から,総合医による研究を行い,エビデンスを確立していくべき疾患群」というように私は認識しています.
研修の側面から考えた場合,慢性臓器障害の視点がないままだと, 表1 の右側にある特殊病態の疾患群の勉強に意識が向きがちです.
心臓なら虚血性,肺なら喘息や気腫を伴うCOPD や間質性肺炎,肝臓ならウイルス性や自己免疫性,腎臓ならネフローゼ症候群や血管炎症候群,脳なら自己免疫性や感染性,筋なら自己免疫性や遺伝性といった,まれで特殊な病態の方が大学の講義・実習でよく扱われ,国家試験でも頻出しています.初期研修でローテートする専門各科でも,「治療法が確立されており,最先端の新薬や華々しいインターベンションを駆使できるため専門医としてやりがいがある」疾患の患者の方が多く入院しており,研修医にも「勉強になる面白い疾患だ」といって割り振られることが多いでしょう.
しかし,これらの疾患は原因特異的な診断や治療が多く「各論」的に多くの知識を学ばないと手が出せない事が多いため,スーパーローテート形式の学生実習や初期研修では「学習負荷が大きい割に効果が得にくい」印象があります.1 カ月のローテート中に各疾患を1,2 例ずつ担当し,その都度勉強したとしても,次の症例では全く別の特殊な病態を勉強し直す必要があるため前回の経験を応用しにくく忘れやすいと感じています.
一方で,総合医志望者に限らず専門医志望者でも「Common disease に対して,標準的な診療能力を(できれば短期間で)身につけたい」という研修目標を掲げている医学生・初期研修はたくさんいます.そういう目標であれば,一般病態の「患者数が多いため反復学習がしやすく,長年の訓練で身につける専門的治療技術がなくても基本を丁寧に勉強すれば手を出せる疾患群」から学び始めたほうが効率がよいでしょう.そのほうが,地域や病院にいる患者の大多数に対して,より早く,より効率的に貢献することができるようになります.一般病態の慢性臓器障害を複数経験して感覚をつかめてから,徐々に特殊病態も経験して視野を広げていくと,個々の知識が有機的に統合されやすく,圧倒的に学習効率がよいと感じています.
また,「地域全体で慢性臓器障害を診ていく」という地域医療の視点で捉えた場合も,一般病態の慢性臓器障害の診療においては特殊な検査設備や高価な治療薬,専門医しか扱えず維持費用の高い特殊治療設備を要しません.長年に渡る患者教育・動機づけを行う介入が主力となり,少数の予後改善効果のある古典的な薬を継続的に服用し続けるためのアドヒアランス管理も重要であり,どちらかというと古典的で安価で(内科急性期や救急からみると地味にもうつるような)地道で継続的な医療が重要になってきます.
そして,こういったスキルは診療所や地方中小病院の総合医や地域で働く保健・福祉系の専門職がすでに持っているため,日常診療の中で対応することは容易です.健康講演会や患者会などの機会を活かして一度に多くの患者・住民に啓発することも普段から行っているため,莫大な数の慢性臓器障害に今いる人員で対応するためには重要な視点だと思います.
(中略)
3.各論1 臓器別アプローチ
次に,慢性臓器障害に含まれる臓器群を,3 つの亜分類に分けてもう少し詳しく説明していきます.
第1 群 心肺障害
第1 群は慢性心障害+慢性肺障害の2 つを含みます.
慢性心障害に含まれる疾患群としては,高血圧症に伴う高血圧性心疾患や弁膜症など拡張能障害が主体となる疾患群や,アルコール性心筋症,心筋梗塞後の陳旧性心筋梗塞やびまん性心筋虚血による収縮能障害が主体となる疾患群が含まれます.慢性肺障害に含まれる疾患群は,最も代表的なものは閉塞性障害を引き起こすCOPD(旧称では慢性肺気腫と慢性気管支炎→現在は気腫を伴う/伴わないCOPD に改称)と気管支喘息です.また,日本では拘束性障害を起こす陳旧性肺結核・結核性胸膜炎後遺症や塵肺(特にアスベスト肺)などの割合が比較的多く,そのほか比較的まれな特発性・続発性の間質性肺炎が加わります.
この亜型の一般病態(メタボリック,外因性)は,リスク因子の蓄積に伴って潜行性に進行し,徐々に悪化していくという典型的な慢性臓器障害の経過をたどります.
また,頻度が高く勉強しやすいため,慢性臓器障害の概念を学び,本書の内容を実践する上での入門疾患としてとてもわかりやすいと感じています.
特殊病態(虚血・感染・自己免疫など)のうち,虚血性心疾患や肺血栓塞栓症は「ある日突然」,感染症・自己免疫疾患などの特殊病態の場合は「ある時期に急激に悪化」する形で発症して重篤な状態となり,治療の結果進行が止まり一定回復してもさまざまな程度の障害を残します.その期間だけみれば急性疾患ですが,治癒後も他のリスク因子(高血圧など)の影響を受けて徐々に機能障害が進行していき,一部の症例はやがて臓器不全に至ることもあります.これらの「急性疾患を契機として発生した臓器障害」も,ステージB やステージC からスタートした慢性臓器障害として捉えると外来での長期管理がしやすくなります.
第1 群の特徴を列挙してみます.
①遭遇頻度が高い
どちらの臓器障害も有病率が高く,しかも外来受診頻度や入院率も高いことから「医師が遭遇する頻度が高い」という特徴があります.ステージC では臨床症状が出やすいため患者が病識を持ちやすく,受診中断で薬を切らすと辛くなるため長期中断しにくいです.また,進行期に急性増悪すると呼吸困難感や倦怠感などのため,数日で生活が難しくなり入院にも同意しやすいため,救急や病棟中心で研修する初期・後期研修医が接する機会がたくさんあります.
②リスク因子がわかりやすい
どちらの疾患も加齢,血圧・脂質・血糖,飲酒・喫煙や運動不足・肥満などのリスク因子によって,年余の経過で臓器障害が蓄積・進行していきます.心疾患の方がよりこれらのリスク因子との相関がイメージしやすく,肺疾患のリスク因子は喫煙のイメージが強いかもしれません.しかし,近年注目されている「気腫を伴わないCOPD(従来でいうPink puffer タイプや慢性気管支炎型)」は,従来の「気腫を伴うCOPD(従来でいうBlue bloater,肺気腫型)」と比較すると肥満体型で上記リスク因子を複数持ち,一秒率から想像される予後よりも自覚症状や死亡率が悪いという特徴もあり,決して無縁ではありません.
③症状がわかりやすい
どちらも労作時息切れや運動耐容能低下が出現し,患者からも医療者からもわかりやすく認識できます.また,慢性心障害であればNYHA,慢性肺障害であればF-H-J分類やmMRC など症状の強さを分類する重症度基準があるため,半定量的に捉えやすいことも特徴です.

④経過がわかりやすい
典型的な高血圧性心疾患やCOPD などは,リスク因子の数や程度の影響を受けて年単位で進行していくため,後述するステージアプローチを理解する題材として非常によい疾患です(頻度も高いため,繰り返し学習できます).若年で発症しうる心筋症や気管支喘息,突然発症する虚血性心疾患,患者によってはリスク因子とは関係なく病態が進行していく心サルコイドーシス・アミロイドーシスや間質性肺炎・膠原病肺などは,経過の傾きや急性増悪の出方,合併症の種類などに違いがありますが,「基本的な慢性臓器障害の経過」とくらべてどのように違うのかという視点で学習し診療に当たると「基本と例外」という形で知識や経験を整理しやすくなります.
⑤予後予測がしやすい
心障害ではNYHA・AHA stage などさまざまな臨床分類があります.また,Seattle heart failure model 1)ではシミュレーターに患者の症状や検査値を入れることで具体的な生存期間中央値を出したり,薬剤を追加投与した場合にどの程度予後が改善するかを生存曲線の変化で表すこともできます.肺障害もGOLD stage のほかに,自覚症状や栄養状態を加味したBODE index などもあり年単位の長期予後予測はしやすいです.
ただし,どの急性増悪が「最後の発作」となり亡くなることになるのかがわかりにくく,悪性腫瘍の終末期と比較して短期的な予後の推測(あと何カ月後に死亡するかの算出)が難しいことが特徴です.対策としては,急性増悪を繰り返すステージD や,死期の迫ったステージE では「次の発作では本人や家族の覚悟ができないままに重症化し亡くなる可能性がある」と常に考えながら対応していくことで,Advance care plannning は返って進めやすく,先を予見した対応はしやすいとも考えています.
(後略)
◆◆◆書籍のご紹介◆◆◆
「慢性臓器障害の診かた、考えかた」
佐藤健太 著
A5判 300頁
定価(本体4,800円 + 税)
ISBN978-4-498-01410-7
2021年02月発行
取り扱い書店はこちら
この記事が気に入ったらサポートをしてみませんか?
