アシネトバクター・バウマニおよび緑膿菌による院内アウトブレイクのシステマティックレビュー
はじめに
Acinetobacter baumannii(アシネトバクター・バウマニ)やPseudomonas aeruginosa(緑膿菌)は、環境に常在する細菌です。前者は乾燥に強く駆除するのが難しく、後者は水回りに生息し、シンクからの水はねや石けんボトルの使いまわしなどで院内感染のアウトブレイクを起こしやすい細菌とされています。今回ご紹介する論文は、アシネトバクター属菌とシュードモナス属菌のアウトブレイクの特徴を比較した文献でAJICに掲載されたものです。
方法
Outbreak Database(https://www.outbreak-database.com/Home.aspx)およびPubMedで、「nosocomial」AND (「outbreak」OR「epidemic」) AND (「aeruginosa」OR「baumannii」) と入力して検索し、抽出された論文と、その論文の引用文献一覧を選別対象としています。これらの論文から、アシネトバクター属菌またはシュードモナス属菌のいずれかが引き起こしたアウトブレイクを区別して記載されていて、かつ2000-2015年に発表された論文を調査対象としています。論文の言語や種別による制限はしていません。
結果
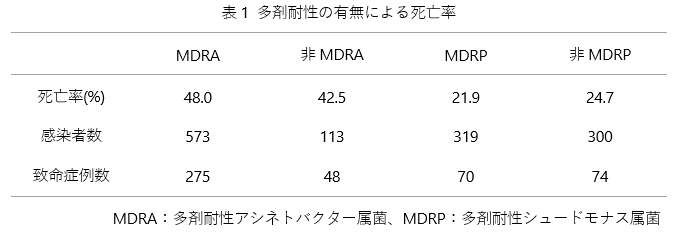
アシネトバクター属菌150件、シュードモナス属菌は131件のアウトブレイクが調査対象となり、このうち複数の抗菌薬に耐性(多剤耐性)の菌が原因のアウトブレイクは、アシネトバクター属菌113件、シュードモナス属菌49件でした。アウトブレイクが終息するまでかかった期間は、アシネトバクター属菌で229日、シュードモナス属菌は183日でした。アシネトバクター属菌のアウトブレイクは主として集中治療室から抗菌薬使用後および人工呼吸器装着中に報告され、その死亡率は47%で、シュードモナス属菌のアウトブレイクでの死亡率は23%でした。いずれの菌種とも、耐性の有無による死亡率の違いはありませんでした(表1)。多くの感染対策は、アシネトバクター属菌によるアウトブレイク時の方が実施・強化される頻度が高い傾向にありました。
表1 多剤耐性の有無による死亡率
シュードモナス属菌が原因となったアウトブレイクは、ICUと一般病棟で大差ありませんでしたが、アシネトバクター属菌が原因の場合は、一般病棟よりもICUで多い傾向にありました(図1)。

アシネトバクター属菌およびシュードモナス属菌共に大部分のアウトブレイクは、外科の直接処置をするユニットと内科病棟から報告されていました(表2)。アウトブレイクの発生場所だけにとどまらず、感染者の転棟先においてもアウトブレイクが発生する可能性が示唆されています。

アシネトバクター属菌の感染は、患者や面会者、職員の手などを介したヒトからヒトへの直接的なアウトブレイク(74件)と、カーテンやテーブル、ベッドフレーム、マットレスなどの環境を介した間接的なアウトブレイク(58件)が多く確認されました。シュードモナス属菌は、気管支鏡、手術器具など汚染された医療機器(37件)と、汚染された水(13件)を介してのアウトブレイクが多い傾向でした(表3)。

アシネトバクター属菌は抗菌薬使用歴や人工呼吸器使用がリスク因子になるのに対して、シュードモナス属菌は、気管支鏡検査などの侵襲的手技や免疫抑制がアウトブレイクのリスク要因になる傾向でした。

考察
今回の調査結果は、アウトブレイクが疑われた場合に感染管理部門や病棟スタッフの知見として活用できるでしょう。アウトブレイクを報告する際は、Outbreak Reports and Intervention Studies of Nosocomial Infection(ORION)ガイドラインを遵守する必要があります。また、アシネトバクター属菌およびシュードモナス属菌の多剤耐性の正確な定義は確立されていません(日本では感染症法で規定されています)。
感想
アシネトバクター属菌のアウトブレイクは、シュードモナス属菌のアウトブレイクよりも致死率、終息期間、ICUでの発生頻度のいずれも高く、アシネトバクター属菌が関与したアウトブレイクの方が厄介であることが分かります。また、前者は比較的乾燥に強いため、手指や環境表面を介して感染する頻度が高く、後者は水回りを好むため、医療器具や汚染された水を介しての感染が高頻度となっています。これらの特徴は、アウトブレイクを防止するうえでの重点ポイントとなり、現場の医療スタッフへの啓発活動の根拠ともなり得ます。
また、ICUでアシネトバクター属菌のアウトブレイクが発生しやすく、また、終息期間も長いため、新規入床患者を制限してアウトブレイク対策に当たることが必要となります。ICUへの入床制限は、手術を制限することに繋がり、特に日本の場合、手術はDPC対象外であるため、病院の減収・減益となる可能性が非常に高いことも考慮しなければなりません。感染対策は病院の経営に寄与することが強く示唆されます。
最後に、この研究で利用されている「Outbreak Database」は、アウトブレイク事例に特化したデータベースであり、アウトブレイクが発生した際の参考として、多くの文献収集に役立ちますので、確認していただければと思います。
Nosocomial outbreaks caused by Acinetobacter baumannii and Pseudomonas aeruginosa: Results of a systematic review
(Am J Infect Control. 2018 Jun;46(6):643-648. doi: 10.1016/j.ajic.2017.12.014.)
この記事が気に入ったらサポートをしてみませんか?
