
慢性閉塞性肺疾患(COPD)患者の進行性腎障害の予測因子としての尿中ディッコップ3(DKK3)の有用性について検討

Multicenter Study
Kidney Int. 2021 Nov;100(5):1081-1091.
doi: 10.1016/j.kint.2021.06.029.Epub 2021 Jul 6.
Measurement of urinary Dickkopf-3 uncovered silent progressive kidney injury in patients with chronic obstructive pulmonary disease
Stefan J Schunk 1, Christoph Beisswenger 2, Felix Ritzmann 2, Christian Herr 2, Martina Wagner 1, Sarah Triem 3, Gregor Hütter 3, David Schmit 1, Stephen Zewinger 1, Tamim Sarakpi 1, Anja Honecker 2, Peer Mahadevan 2, Peter Boor 4, Stefan Wagenpfeil 5, Rudolf Jörres 6, Henrik Watz 7, Tobias Welte 8, Claus F Vogelmeier 9, Hermann-Josef Gröne 10, Danilo Fliser 1, Thimoteus Speer 11, Robert Bals 2
慢性腎臓病(CKD)は、世界中で数億人の患者さんに影響を及ぼす世界的な公衆衛生問題です。2005年から2015年の間に、CKDの世界的な有病率は26.2%増加しました。一般集団では、わずかに腎機能が低下しただけでも死亡率が高くなり、腎機能が重度に障害された患者さんの死亡率は、CKDのない集団と比較して約5倍高くなります。CKDの原因は様々ですが、進行性の腎障害のリスクがある患者さんを早期に見つけることが重要です。さらに、CKDの個々の経過は非常に多様で、長期的に安定した腎機能低下を示す患者さんもいれば、急速に糸球体濾過量(GFR)が低下する患者さんもいます。そこで、CKDステージG3~G5の患者さんを対象に、CKDの進行リスクを予測するためのリスク推定式が開発され、検証されてきました。CKDの進行予測は主にGFRとアルブミン尿(糸球体障害の推定マーカー)に基づいており、この概念は数十年にわたって腎臓病学の分野で定着しています。
しかし、最近の研究では、かなりの割合のCKD患者さんがタンパク尿やアルブミン尿を伴わずに病気が進行することが示唆されています。これは、「non-proteinuric pathways of CKD progression(非タンパク尿性のCKD進行経路)」と呼ばれています。第3回国民健康・栄養調査(NHANES III)に含まれる2型糖尿病患者さんの中で、推定糸球体濾過量(eGFR)が60 ml/分/1.73 m2未満の患者さんのうち、高アルブミン尿が認められたのはわずか19%でした。さらに、2型糖尿病患者さんにおけるeGFRの年間低下率は、アルブミン尿のない患者さんと微量アルブミン尿のある患者さんで同様でした。2型糖尿病患者さんを15年間追跡した縦断研究では、eGFRが60 ml/分/1.73 m2を下回ると、アルブミン尿が増加し始めることがわかりました。これは、これらの患者さんでは、アルブミン尿はCKDの原因というよりも結果である可能性を示唆しています。コミュニティベースの動脈硬化リスク研究(ARIC)コホートでは、2型糖尿病患者さんの19%が新規にCKDを発症し、そのうち58%が正常アルブミン尿でした。重要なことに、1988年から2014年までの米国の糖尿病成人を対象とした大規模観察研究によると、糖尿病患者さんにおけるCKDの有病率は1988年から2014年にかけて有意に増加したのに対し、アルブミン尿(アルブミン/クレアチニン比≧30 mg/g)の有病率は同時期に有意に減少したことが報告されています。特筆すべきは、非タンパク尿性のCKD進行経路は糖尿病患者さんに限定されるものではなく、高血圧、嚢胞性腎疾患、間質性腎疾患の進行にも関連していることです。これらの知見は、糸球体障害に加えて、腎臓の尿細管間質コンパートメントなどの他のコンパートメントがCKDの進行に重要な役割を果たしている可能性を示唆しています。
Wnt/βカテニンシグナル伝達に関与する進化的に保存されたdickkopfタンパク質ファミリーのメンバーであるdickkopf-3(DKK3)が、尿細管間質の障害と線維化の重要な原動力であることが報告されている(Federico G, Meister M, Mathow D, et al. Tubular dickkopf-3 promotes the development of renal atrophy and fibrosis. JCI Insight. 2016;1: e84916.)(Schunk SJ, Floege J, Fliser D, et al. WNT-b-catenin signalling—a versatile player in kidney injury and repair. Nat Rev Nephrol. 2021;17:172–184.)。DKK3は腎臓の「ストレス下にある」尿細管上皮細胞から分泌され、尿中で定量化することができます。尿中のDKK3を測定することで、腎機能やタンパク尿とは無関係に、CKDの患者さんや短期的なGFR低下のリスクが高い患者さん、術後の急性腎障害や急性腎障害からCKDへの移行のリスクが高い患者さんを特定することができます。
本研究の目的は、主にCKDでないコホートにおいて、進行性の腎機能障害のリスクがある患者さんを特定するために、腎障害のマーカーであるタンパク尿と比較して、尿細管ストレスマーカーであるDKK3の影響を探ることでした。
今回は安定した慢性閉塞性肺疾患(COPD)患者さんを対象とした大規模な多施設共同研究であるCOPD and SYstemic consequences-COmorbidities NETwork(COSYCONET)研究のベースラインでDKK3とタンパク尿を定量化し、長期フォローアップ中の腎機能と肺機能との関連を探りました。さらに、CKDモデル(CS-CKDモデル)と組み合わせたタバコ煙(CS)誘発性の肺障害を受けた野生型マウスとDkk3-/-マウスにおけるDKK3の影響を調べました。
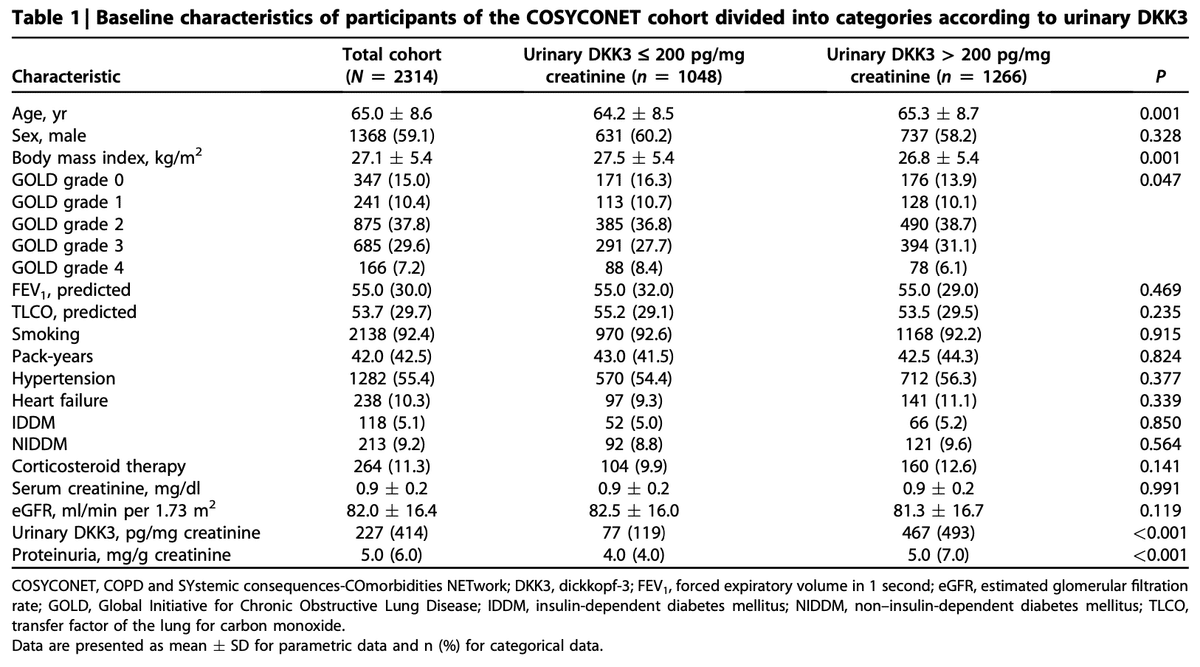

尿中ディックコップ3(DKK3)は、追跡調査期間中の推定糸球体濾過量(eGFR)低下のリスクと関連付けられています。
ベースライン尿中DKK3濃度が200 pg/mgクレアチニンより高い場合は、18か月後のeGFRが10%以上、15%以上、20%以上低下するリスクが有意に高くなりました。ベースラインeGFRまたは蛋白尿と、追跡調査期間中のeGFRの変化との間に関連性は認められませんでした。

尿中ディックコップ3(DKK3)は、明らかな慢性腎臓病(CKD)がない場合でも、eGFRの低下がみられる患者を特定するのに役立ちます。ベースラインのeGFRが90 ml/min/1.73 m2以上で、蛋白尿が30 mg/gクレアチニン未満の患者において、ベースラインの尿中DKK3が高いほど、18か月後のeGFRが10%以上、15%以上、20%以上低下するリスクが高くなりました。
この結果は、DKK3が、明らかなCKDがない場合でもGFRの低下リスクのある患者を特定できることを示唆しています。

尿中ディックコップ3(DKK3)は、肺機能の悪化がみられるCOPD患者を特定するのに役立ちます。
COSYCONET研究では、ベースライン時と6か月後、18か月後、36か月後、54か月後にFEV1と6分間歩行距離を測定しました。このアプローチにより、COPD患者を3つのグループに分類できました。FEV1の推移は、時間の経過とともに安定したFEV1(グループB)、低下したFEV1(グループC)、一時的に改善したFEV1(グループA)の3つの異なる軌跡を示しました。ベースライン時の尿中DKK3が高いほど、追跡調査期間中のFEV1低下のリスクが有意に高くなりました(オッズ比2.90、95%信頼区間1.70~4.68、P<0.0001)。この関連は、年齢、性別、GOLD分類、喫煙状況、ボディマス指数、ベースライン時のeGFR、蛋白尿、併存疾患、コルチコステロイド療法などのいくつかの共変量で調整した後も持続しました。注目すべきことに、ベースライン時のeGFRまたは蛋白尿とFEV1の低下との間には関連はありませんでした。さらに、ベースライン時のeGFRまたは蛋白尿ではなく、ベースライン時の尿中DKK3は、追跡調査期間中の6分間歩行距離の急速な低下のリスク増加と独立して関連していました(オッズ比1.66、95%信頼区間1.06~2.46、P=0.018)。
自分のメモ
DKK3が高いことは、GFRの低下だけでなく、肺の有害事象とも関連していたことから、両方の臓器系の関連性が示唆されました。注目すべきは、ベースラインのeGFRもタンパク尿も、これらの事象のいずれとも関連していなかったことです。つまり平時の検査では検出できない病変がすでに始まっていそうです。
動物実験では、DKK3を遺伝的に欠損させると、腎臓の線維化と肺の炎症の両方が軽減されたことから、DKK3の病態生理学的役割が裏付けられましたが、炎症→線維化のカスケードを抑えているのかはよくわかりません。腎臓と肺のクロストークについてはもう少し研究が必要そうです。
COPD患者さんにおいて、尿中DKK3は、eGFRの低下だけでなく、肺機能の悪化や有害な転帰とも関連していました。他の閉塞性肺疾患ではどうなっているのか気になるところです。
この記事が気に入ったらサポートをしてみませんか?
