
WHOが 「マールブルク」を推し始めた。性交渉で感染、PCR検査で感染判定
次のツイートを見つけました。
WHOは次のパンデミックとして「マールブルク」を警戒(計画)しているという内容です。
WHOが次のパンデミックの流行を宣伝し始めました。新しく流行らせるウイルスはマールブルグ•ウイルス。
— トッポ (@w2skwn3) August 23, 2023
6月頃から仕込みしてそろそろ大流行と騒ぎ立てます。
騙す方の方の解説をつけたのでコロナに騙された時のように騙されないように気をつけてください。 pic.twitter.com/CzECHGMZew
そこで、WHOのHPを確認してみました。
すると、8月に下のPDFが公表されていました。
EVENT201を思い出しました。
エボラ出血熱とマールブルグ病の感染予防と管理ガイドライン
2023年8月(日本語翻訳済)
内容はかなり実践的な防疫方法について書かれています。
その他ににも、8月に2つの文書が公開されています。
マールブルグウイルス病
マールブルグ感染者のメンタルヘルス支援
2つの文書の翻訳は下にあります。
マールブルク病とは
マールブルク病は出血熱の一種でエボラなどと同じく、感染すると目、喉、などの粘膜から出血し、肺や臓器に炎症が及ぶと死に至る深刻な病気です。
バイオセーフティーの最高レベル4に指定されています。
感染は、患者の体液や、吐瀉物、排泄物に接し自分の粘膜に付着したとき、あるいは飛沫感染とされています。
WHOによる感染経路説明
宿主はアフリカ赤道付近に住むコウモリで、人間に感染すると、人と人で感染する。
潜伏期間は2~21日。
妊娠中の母親から退治に感染する
性交渉で感染する(WHOはマールブルクを性病にしたいようです)
WHOによる検査方法説明
マールブルクの検査にRT-PCR検査が加えられています。
抗体捕捉酵素結合免疫吸着測定法(ELISA)
抗原捕捉検出試験
血清中和試験
逆転写酵素ポリメラーゼ連鎖反応(RT-PCR)法
最初に、ウイルスをばらまいて感染者が出れば、後はPCR検査で感染者を作り出せてしまいます。
またWHOによりパンデミック宣言されて、ワクチン接種やワクチンパスポート、ロックダウンが始まる可能性が有ります。
ワクチンについて
現時点で、有効なワクチンはない。
現在開発中である。
感染源について
養豚場などでブタに感染する可能性が有る。
来年の米国大統領選挙にパンデミックを利用するのではないかと思っています。
以下はWHOの文書の翻訳2つ。
マールブルグ感染者のメンタルヘルス支援
2023年8月16日
カゲラ - マールブルグ・ウイルス病の治療施設に隔離されていたワシントン・ムショボジは、悲しみを乗り越えて助けてくれたソーシャルワーカーの温かさと優しさがなかったら、母親の葬儀を欠席することに対処できたかどうかわからないと言う。
「2023年3月にカゲラで発生したマールブルグ・ウイルス病への対応において、メンタルヘルス心理社会的支援(MHPSS)の柱を率いた心理社会的専門家であるレベッカ・グワンバサのようなソーシャル・ヘルス・ワーカーについて、「彼らは良い人たちです。
「メンタルヘルスと心理社会的支援の同僚たちが治療センターを訪れて、私たちと話をし、家族とつながる手助けをしてくれました。とても助かりました」。ハガイ・ンキャ医師、マールブルグ生存者
アウトブレイクが確認される前に、最初の患者と接触した89人の医療従事者が隔離された。また、疑い例も隔離され、ウイルスへの暴露を抑える努力が強化された。
欧州連合(EU)の支援を受けて、アフリカ地域のWHOは、タンザニアでアウトブレイクのリスクが高いとされる5つの地域から72人の社会福祉担当者を集め、緊急事態に伴う精神衛生上の課題に対処するスキルを身につけるための研修を行った。この訓練は、ガイドラインの作成と、中央および地方レベルでのメンタルヘルス心理社会的支援機能の構造化と相まって行われた。これらの担当官のうち8人がカゲラに派遣され、マールブルグ感染症への対応に極めて重要な役割を果たした。
合計48人が集団発生に関連したショックとうつ病の治療を必要とし、ウイルス感染者と接触して21日間隔離された212人に心理的支援が提供された。合計で約1400人がカウンセリング・サービスの恩恵を受けた。
"このサービスを通して、人々は落ち着きを取り戻し、隔離は自分自身と皆のためだと理解しました" ミルトン・ブクワ、カニャンゲレコ区執行役員
グワンバサ氏は、家族や友人から遠ざけられていることは、地域住民や医療従事者にとっても精神的に大きな負担になると強調する。隔離された人々は深刻なストレスにさらされ、しばしばまともに眠ることもできず、精神衛生上の問題はさらに悪化する。
「MHPSSの同僚が治療センターを訪れ、私たちと話し、家族とつながる手助けをしてくれました。それはとても助けになりました」と、ブジュナンゴマ・マールブルグ治療ユニットに隔離された医療従事者の一人である実験科学者のハガイ・ンキャ博士は振り返る。
COVID-19パンデミックでは、保健緊急時のメンタルヘルス心理社会的支援が急速に進展し、その重要性を強化するための取り組みが強化された。
ギニア
カゲラでの活動を支援するため、研修は同僚や、コミュニティで対応の目となり耳となる教員を含むコミュニティメンバーに伝達された。「私たちは、感染者と接触した、あるいは感染者が疑われるコミュニティの近くにある学校の教師たちを指導しました。彼らは私たちの仕事量を助けてくれました」とグワンバサは言う。
感染者が発生したカンヤンゲレコのミルトン・ブクワ区長は、緊急事態におけるメンタルヘルスサービスの重要性をいくら強調してもしきれないと言う。「このサービスを通じて、人々は落ち着きを取り戻し、孤立は自分自身とみんなのためだと理解しました。専門家のおかげで、これまで特定できなかったメンタルヘルス支援を必要としている人々を特定することもできました」と彼は言う。
メンタルヘルス支援がタンザニアのマールブルグ感染対策にいかに重要であったか。
マールブルグウイルス病
2021年8月7日
マールブルグウイルス感染症(MVD)は、以前はマールブルグ出血熱として知られていたもので、ヒトにおいて重篤で、しばしば致死的な疾患である。
このウイルスはヒトに重症のウイルス性出血熱を引き起こします。
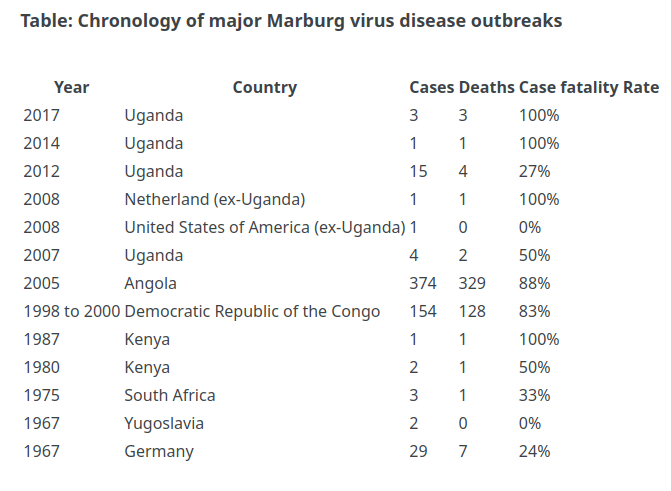
MVD症例の平均致死率は約50%である。過去の大流行における症例致死率は、ウイルス株や症例管理によって24%から88%と幅がある。
早期の水分補給と対症療法による支持療法が生存率を向上させる。ウイルスを中和することが証明された認可された治療法はまだないが、さまざまな血液製剤、免疫療法、薬物療法が現在開発中である。
マールブルグ・ウイルスの自然宿主と考えられているのは、フトアゴヒゲコウモリ科の果実コウモリであるRousettus aegyptiacusである。マールブルグ・ウイルスはオオコウモリから人に感染し、人から人への感染によって人の間に広がる。
発生をうまくコントロールするには、地域社会の関与が鍵となる。
マールブルグ・ウイルスはマールブルグ・ウイルス病(MVD)の原因ウイルスであり、症例致死率は最大88%であるが、患者へのケアが行き届いていればもっと低くなる。マールブルグ・ウイルス病は1967年、ドイツのマールブルグとフランクフルト、セルビアのベオグラードで同時に発生し、最初に検出された。
マールブルグウイルスとエボラウイルスはともにフィロウイルス科(フィロウイルス)のウイルスである。異なるウイルスによって引き起こされるが、2つの疾患は臨床的に類似している。両疾患ともまれな疾患であり、高い致死率を伴う大流行を引き起こす能力がある。
1967年にドイツのマールブルグとフランクフルト、そしてセルビアのベオグラードで同時に発生した2つの大規模なアウトブレイクが、この病気を最初に認識させるきっかけとなった。この集団発生は、ウガンダから輸入されたアフリカミドリザル(Cercopithecus aethiops)を用いた実験室での研究に関連していた。その後、アンゴラ、コンゴ民主共和国、ケニア、南アフリカ(ジンバブエに最近渡航歴のある人)、ウガンダで集団発生と散発症例が報告されている。2008年には、ウガンダのルセットゥスコウモリのコロニーが生息する洞窟を訪れた旅行者から、独立した2症例が報告された。
感染経路
ヒトへのMVD感染は、まずルセットコウモリのコロニーが生息する鉱山や洞窟に長期間さらされることで起こる。
マールブルグ病は、感染者の血液、分泌物、臓器、その他の体液、およびこれらの体液で汚染された表面や材料(寝具、衣服など)との直接接触(皮膚や粘膜の破損)を介したヒトからヒトへの感染によって広がる。
医療従事者は、MVDが疑われる、あるいは確認された患者の治療中に感染することが多い。これは、感染予防対策が厳密に実施されていない場合に、患者との密接な接触によって発生しています。汚染された注射器具や針刺し損傷による感染は、より重症で、急速に悪化し、おそらく致死率も高くなります。
遺体に直接触れる埋葬の儀式もマールブルグ感染の一因となります。
血液にウイルスが含まれている限り、感染力は維持されます。
マールブルグ・ウイルス感染症の症状
潜伏期間(感染してから症状が出るまでの期間)は2~21日です。
マールブルグウイルスによる発病は突然始まり、高熱、激しい頭痛、激しい倦怠感を伴います。筋肉痛もよく見られる症状です。3日目には激しい水様性の下痢、腹痛、けいれん、吐き気、嘔吐が始まります。下痢は1週間続くこともある。この時期の患者の外見は、「幽霊のような」引きつった顔、深く据わった目、無表情、極度の無気力と表現される。1967年にヨーロッパで発生した集団感染では、かゆみを伴わない発疹が、発症後2〜7日の間にほとんどの患者に見られた。
多くの患者は5~7日の間に重篤な出血症状を呈し、致死的な症例では通常何らかの出血がみられ、多くの場合複数の部位から出血している。嘔吐物や糞便中の鮮血は、しばしば鼻、歯肉、膣からの出血を伴う。静脈穿刺部位(輸液や採血のために静脈にアクセスする部位)からの自然出血は特に厄介である。重症期には高熱が持続する。中枢神経系が侵されると、錯乱、易刺激性、攻撃性が生じる。睾丸炎(片方または両方の睾丸の炎症)は、罹患後期(15日)に時折報告されている。
致死的な症例では、症状発現後8~9日の間に死亡することが多く、通常、重度の出血とショックが先行する。
診断
MVDをマラリア、腸チフス、赤痢、髄膜炎、その他のウイルス性出血熱などの他の感染症と臨床的に区別することは困難である。症状がマールブルグウイルス感染によるものであることの確認は、以下の診断法を用いて行われる:
抗体捕捉酵素結合免疫吸着測定法(ELISA)
抗原捕捉検出試験
血清中和試験
逆転写酵素ポリメラーゼ連鎖反応(RT-PCR)法
電子顕微鏡検査
細胞培養によるウイルス分離
患者から採取された検体は極度のバイオハザードリスクがあるため、不活化されていない検体に対する検査は、最大限の生物学的封じ込め条件下で実施されるべきである。すべての生物学的検体は、国内および国際輸送の際に三重包装システムを用いて包装されるべきである。
治療とワクチン
現在のところ、MVDに対して承認されたワクチンや抗ウイルス治療はない。しかし、経口または静脈内輸液による水分補給などの支持療法と特異的症状の治療により、生存率は改善します。
開発中のモノクローナル抗体(mAbs)や、エボラウイルス病(EVD)の臨床試験で使用されているレムデシビルやファビピラビルなどの抗ウイルス剤があり、MVDでも試験可能であるか、コンパッショネートユース/拡大アクセスの下で使用される可能性がある。
2020年5月、EMAはEVDに対するザブデノ(Ad26.ZEBOV)とムバベア(MVA-BN-Filo)に販売許可を与えた。Mvabeaには、ザイールエボラウイルスと同じグループ(フィロウイルス科)の他の3つのウイルスから4つのタンパク質を産生するように改変されたVaccinia Ankara Bavarian Nordic(MVA)として知られるウイルスが含まれている。このワクチンはMVDを予防できる可能性があるが、その有効性は臨床試験で証明されていない。
動物におけるマールブルグ・ウイルス
マールブルグ・ウイルスの自然宿主と考えられているのはルセットゥス・アエジプトコウモリ(Rousettus aegyptiacus)である。オオコウモリには明らかな疾患はない。その結果、マールブルグ・ウイルスの地理的分布はルセツオオコウモリの生息域と重なっている可能性がある。
ウガンダから輸入されたアフリカミドリザル(Cercopithecus aethiops)は、最初のマールブルグ発生時にヒトへの感染源となった。
ブタに異なるエボラウイルスを接種した実験が報告されており、ブタがフィロウイルスに感染しやすく、ウイルスを排出することが示されている。従って、ブタはMVDアウトブレイク時の増幅宿主として考慮されるべきである。他の家畜については、フィロウイルスの集団発生との関連はまだ確認されていないが、予防措置として、証明されるまでは増幅宿主の可能性があると考えるべきである。
アフリカの養豚場では、ブタがフルーツコウモリと接触して感染しないよう、予防措置が必要である。このような感染はウイルスを増幅させ、MVDアウトブレイクの原因または一因となる可能性がある。
予防と管理
良好なアウトブレイク・コントロールは、症例管理、サーベイランスと接触者追跡、充実した検査サービス、安全で尊厳のある埋葬、社会動員など、さまざまな介入策を駆使することにかかっている。アウトブレイクをうまく制圧するには、地域社会の関与が鍵となる。マールブルグ感染の危険因子と個人ができる防御策についての認識を高めることは、人人感染を減らす効果的な方法である。
リスク低減のためのメッセージングは、いくつかの要因に焦点を当てるべきである:
フルーツコウモリのコロニーが生息する鉱山や洞窟に長時間さらされることによる、コウモリからヒトへの感染リスクの低減。フルーツコウモリのコロニーが生息する鉱山や洞窟での作業や研究活動、観光客の訪問時には、手袋やその他の適切な防護服(マスクを含む)を着用すること。発生時には、すべての動物性食品(血液や肉)を十分に加熱してから食べること。
感染患者との直接または密接な接触、特に体液との接触から生じる、地域社会におけるヒトからヒトへの感染リスクを低減する。マールブルグ病患者との密接な身体的接触は避けるべきである。自宅で病気の患者の世話をするときは、手袋と適切な個人用保護具を着用すべきである。定期的な手洗いは、自宅で病気の患者の世話をした後だけでなく、病院で病気の親族を見舞った後にも行われるべきである。
マールブルグに罹患した地域社会は、この病気自体の性質と、必要な発生抑制策の両方について、住民に十分な情報を提供するよう努めるべきである。
アウトブレイク封じ込め対策には、死者の迅速で安全かつ尊厳のある埋葬、マールブルグ感染者と接触した可能性のある人の特定と21日間の健康状態の監視、さらなる拡大を防ぐために健康な人と病気の人を分け、確認された患者へのケアを提供すること、良好な衛生状態と清潔な環境を維持することなどが含まれる。
性行為による感染リスクの低減 現在進行中の研究のさらなる分析に基づき、WHOはマールブルグ・ウイルス感染症の男性生存者に対し、症状の発現から12カ月間、または精液が2回マールブルグ・ウイルス陰性となるまで、より安全な性交渉と衛生管理を実践するよう勧告している。体液との接触は避けるべきであり、石鹸と水による洗浄が推奨される。WHOは、血液検査でマールブルグ・ウイルスが陰性であった回復期の男女患者の隔離を推奨していません。
医療現場での感染対策
医療従事者は、推定される診断にかかわらず、患者をケアする際には常に標準予防策を講じる必要があります。これには、基本的な手指衛生、呼吸器衛生、個人防護具の使用(飛沫や感染物質との接触を遮断する)、安全な注射の実践、安全で尊厳のある埋葬の実践などが含まれます。
マールブルグ・ウイルスが疑われる、または確定診断された患者をケアする医療従事者は、患者の血液や体液、衣服や寝具などの汚染された表面や材料との接触を防ぐために、特別な感染制御対策を適用する必要があります。MVD患者と密接に接触する場合(1メートル以内)、医療従事者は顔面保護具(顔面シールドまたは医療用マスクとゴーグル)、清潔で滅菌されていない長袖ガウン、手袋(一部の処置では滅菌手袋)を着用する必要があります。
実験室の作業員も危険にさらされている。マールブルグ感染症の調査のためにヒトや動物から採取した検体は、訓練を受けたスタッフが取り扱い、適切な設備を備えた検査室で処理されるべきである。
マールブルグウイルス感染症からの回復者におけるマールブルグウイルスの持続性
マールブルグウイルスは、マールブルグウイルス感染症から回復した人の中には、免疫に有利な部位に残存することが知られている。これらの部位には睾丸や眼球の内側が含まれる。
妊娠中に感染した女性では、ウイルスが胎盤、羊水、胎児に残存します。
授乳中に感染した女性では、母乳中にウイルスが残留することがあります。
再発-MVDから回復した人に再感染がないにもかかわらず症状が現れることはまれですが、記録されています。この現象の理由はまだ完全には解明されていません。
感染した精液を介したマールブルグ・ウイルスの伝播は、臨床的回復の7週間後まで記録されている。性行為による感染のリスク、特に精液中のウイルスの経時的な有病率については、より多くのサーベイランスデータと研究が必要である。暫定的に、また現在のエビデンスに基づいて、WHOは以下のことを推奨する:
男性マールブルグ生存者は、退院時に精液検査プログラムに登録され(カウンセリングから開始)、精神的・身体的に準備ができた時点で、発症から3カ月以内に精液検査を提供すべきである。精液検査は、2回連続して陰性の結果が得られた時点で提供されるべきである。
すべてのマールブルグ病生存者とその性的パートナーは、精液が2回マールブルグウイルス陰性となるまで、より安全な性行為を確保するためのカウンセリングを受けるべきである。
生存者はコンドームを提供されるべきである。
マールブルグ感染者とその性的パートナーは、以下のいずれかを行うべきである:
すべての性行為を控えるか、または
精液検査でマールブルグ・ウイルスが2回検出されない(陰性である)までは、正しく一貫したコンドームの使用を通じて、より安全な性行為を守ること。
未検出(陰性)であれば、マールブルグ・ウイルス感染のリスクを最小限に抑えながら、通常の性行為を安全に再開することができる。
マールブルグ・ウイルス感染症の男性生存者は、症状発現から12カ月間、または精液検査でマールブルグ・ウイルスが2回不検出(陰性)になるまで、より安全な性行為と衛生管理を実践する必要があります。
精液が2回マールブルグウイルス検査で検出されない(陰性である)までの間、生存者は、マスターベーションの後を含め、精液に身体的に接触した後は、直ちに石鹸と水で十分に洗うことにより、手指と身体の衛生を実践すべきである。この間、使用済みのコンドームは、精液との接触を防ぐために安全に取り扱い、安全に廃棄すべきである。
すべての生存者、そのパートナー、家族には、敬意、尊厳、思いやりを示すべきである。
WHOの対応
WHOは、マールブルグ・ウイルス病のサーベイランスを維持し、リスクのある国が準備計画を策定するのを支援することにより、マールブルグ・ウイルス病の発生を予防することを目的としている。以下の文書は、エボラ出血熱とマールブルグウイルスの流行を制御するための全体的なガイダンスを提供しています:
エボラ出血熱とマールブルグウイルス病の流行:準備、警戒、制御、評価
アウトブレイクが検出された場合、WHOはサーベイランス、コミュニティへの参加、症例管理、検査サービス、接触者追跡、感染制御、後方支援、訓練、安全な埋葬方法の支援などを通じて対応する。
WHOは、マールブルグ感染予防と制御に関する詳細な助言を作成した:
3月に公開されたマールブルクを紹介する米国 abc の動画。
参考情報
以上
